118A (2024)
118A1
Welche der folgenden Krankheiten wird oft asymptomatisch entdeckt?
a. Aortendissektion
b. Abdominelles Aortenaneurysma
c. Infektiöse Endokarditis
d. Koronare Spasmus-bedingte Angina
e. Takotsubo-Kardiomyopathie
Die richtige Antwort ist b. Abdominelles Aortenaneurysma (AAA).
- Das Bauchaortenaneurysma (BAA) zeigt sich als eine Ausbuchtung oder Erweiterung in der Wand der Aorta im Bauchbereich. Obwohl es im frühen Stadium asymptomatisch und ohne klinische Anzeichen verläuft, kann es plötzlich reißen, was lebensbedrohlich ist. Es wird oft bei Routineuntersuchungen, wie Ultraschall- und CT-Scans, entdeckt.
118A2
Was ist richtig zur Vermeidung von Unfällen bei älteren Menschen während des Badens?
a. Nach den Mahlzeiten baden.
b. Spät in der Nacht baden.
c. Den Körper nach dem Verlassen der Badewanne abkühlen.
d. Baden bei hohen Temperaturen vermeiden.
e. Den Temperaturunterschied zwischen Wohnraum und Umkleideraum beseitigen.
Die richtige Antwort ist e. Den Temperaturunterschied zwischen Wohnraum und Umkleideraum beseitigen.
- Für ältere Menschen sind plötzliche Temperaturschwankungen gefährlich. Ein großer Temperaturunterschied zwischen zwei Zimmern kann zu einem thermischen Schock durch einen plötzlichen Abfall (Vasokonstriktion) oder Anstieg (Vasodilatation) der Körpertemperatur führen, was auch für Unfälle, Herzinfarkte oder Schlaganfälle verantwortlich sein kann.
118A3
Welche Erkrankung verursacht gleichzeitig Hypokalzämie und Hypophosphatämie?
a. Tumorinduzierte Osteomalazie
b. Hyperthyreose
c. Vitamin-D-Mangel
d. Hypoparathyreoidismus
e. Mineral- und Knochenstörungen im Zusammenhang mit chronischer Nierenerkrankung
Die richtige Antwort ist c. Vitamin-D-Mangel.
- Vitamin D fördert die Aufnahme von Kalzium und Phosphor aus dem Darm in den Blutkreislauf. Ein Vitamin-D-Mangel führt zu Hypokalzämie und Hypophosphatämie. Die Freisetzung von Parathormon (PTH) als Reaktion darauf reicht in der Regel nicht aus, um die Kalziumspiegel aufrechtzuerhalten.
118A4
Welche der folgenden Erkrankungen verursacht häufiger eine schmerzlose ischämische Herzerkrankung?
a. Diabetes
b. Osteoporose
c. Bronchialasthma
d. Parkinson-Krankheit
e. Gastroösophageale Refluxkrankheit (GERD)
Die richtige Antwort ist a. Diabetes.
- Diabetes ist eine typische Ursache für eine ischämische Herzerkrankung und die diabetische Neuropathie, bei der die Nerven geschädigt werden. Deshalb hat der Patient keine Brustschmerzen (Angina), obwohl der Herzmuskel nicht ausreichend mit Blut und Sauerstoff versorgt wird.
118A5
Welches der folgenden Symptome oder körperlichen Befunde bei idiopathischer Lungenfibrose ist falsch?
a. Trommelschlegelfinger
b. Feuchter Husten
c. Gewichtsverlust
d. Feine Rasselgeräusche
e. Belastungsdyspnoe (Atemnot bei körperlicher Anstrengung)
Die Antwort ist b. Feuchter Husten.
- Die idiopathische Lungenfibrose (IPF) zeigt sich chronisch und fortschreitend durch eine Vernarbung (Fibrose) des Lungengewebes, was einen trockenen Husten, Dyspnoe (Atemnot) und feine Rasselgeräusche verursacht. Uhrglasnägel (digitale Clubbing) und Gewichtsverlust werden ebenfalls im fortgeschrittenen Stadium beobachtet.
- Ein produktiver Husten ist mit Infektionen oder einer übermäßigen Schleimproduktion verbunden, wie es bei einer Lungenentzündung, Bronchitis oder chronisch obstruktiven Lungenerkrankung (COPD) der Fall ist.
118A6
Welche der folgenden Kombinationen von Krankheit und Ursache ist falsch?
a. Hepatozelluläres Karzinom – Leberzirrhose
b. Adenokarzinom des Ösophagus – Barrett-Ösophagus
c. Gallengangskarzinom – Angeborene Gallengangsdilatation
d. Pankreasgangkarzinom – Pancreaticobiliäre Fehlbildung
e. Magenkarzinom – Helicobacter-pylori-Infektion
Die Antwort ist d. Pankreasgangkarzinom – Pancreaticobiliäre Fehlbildung.
- Die pankreatikobiliäre Fehlbildung (PBM) ist eine angeborene Anomalie der Vereinigung zwischen dem Pankreasgang und dem Gallengang außerhalb der Duodenalwand, wobei Pankreasenzyme in den Gallengang zurückfließen, was Gallengangskarzinome, aber nicht Pankreaskarzinome verursacht.
- Die anderen Paare zeigen richtige Beziehungen.
118A8
Welche der folgenden Aussagen über Analfisteln bei Erwachsenen ist falsch?
a. Sie heilen spontan.
b. Sie können mit Morbus Crohn assoziiert sein.
c. Sie können zu Analkrebs führen.
d. Sie können sich aus einem perianalen Abszess entwickeln.
e. Sie entleeren Eiter unabhängig vom Stuhlgang.
Die Antwort ist a. Sie heilen spontan.
- Analfisteln bezeichnen einen abnormalen Kanal zwischen dem Inneren des Anus oder Rektums und der Haut um den Anus. Der Austritt von Eiter wird unabhängig von der Defäkation beobachtet.
- Ohne medizinische oder chirurgische Intervention können Fisteln zu chronischen Entzündungen führen, die mit perinealen Abszessen, Morbus Crohn und seltener mit Analkrebs in Verbindung gebracht werden.
118A9
Was trifft auf Bulimia nervosa (Ess-Brech-Sucht) zu?
a. Sie haben ein hohes Selbstwertgefühl.
b. Sie werden oft hyperaktiv.
c. Sie haben keine Angst vor Übergewicht.
d. Sie betreiben häufig selbstinduziertes Erbrechen und Missbrauch von Abführmitteln.
e. Sie behalten das Gefühl, ihre Nahrungsaufnahme unter Kontrolle zu haben.
Die richtige Antwort ist d. Sie betreiben häufig selbstinduziertes Erbrechen und Missbrauch von Abführmitteln.
- Bulimia nervosa ist eine Essstörung, bei der ein Patient wiederkehrende Essanfälle erlebt, ohne das Gefühl zu haben, die Nahrungsaufnahme unter Kontrolle zu haben.
- Diese werden aus Angst vor Übergewicht durch kompensatorisches Verhalten wie selbstinduziertes Erbrechen, Missbrauch von Abführmitteln und Hyperaktivität (nicht oft) gefolgt.
118A11
Was ist die Ursache für stressbedingte Harninkontinenz?
a. Harnverhalt
b. Hirninfarkt (Schlaganfall)
c. Überaktive Blase
d. Interstitielle Zystitis
e. Radikale Prostatektomie (operative Entfernung der Prostata)
Die richtige Antwort ist e. Radikale Prostatektomie (operative Entfernung der Prostata).
- Die stressbedingte Harninkontinenz (SUI) tritt auf, wenn der Bauchdruck ansteigt, zum Beispiel beim Husten, Niesen, Lachen oder bei körperlicher Anstrengung, aufgrund einer Schwächung oder Schädigung der Muskeln, die den Urinfluss kontrollieren. Eine vollständige Prostatektomie kann den Beckenboden und den Schließmuskel schädigen.
118A12
Welches Virus verursacht eine erworbene Schallempfindungsschwerhörigkeit?
a. Adenovirus
b. Epstein-Barr (EB) Virus
c. Herpes-simplex-Virus
d. Rötelnvirus
e. Mumpsvirus
Die richtige Antwort ist e. Mumpsvirus.
- Das Mumpsvirus befällt hauptsächlich die Speicheldrüsen, kann aber auch das Innenohr (Cochlea) oder den Hörnerv schädigen, die zur Übertragung von Schallsignalen an das Gehirn beitragen. Deshalb kann eine Infektion mit dem Mumpsvirus zu erworbener Schallempfindungsschwerhörigkeit führen. Der Hörverlust ist typischerweise einseitig (unilateral).
- Eine Infektion mit dem Rötelnvirus während der Schwangerschaft kann einen angeborenen Hörverlust beim Kind verursachen.
118A13
Bei welchen Erkrankungen sollte eine Notoperation in Erwägung gezogen werden? Wählen Sie zwei aus.
a. Karzinomatöse Peritonitis
b. Strangulationsileus (eingeklemmter Darmverschluss)
c. Strahlenenteritis
d. Paralytischer Ileus
e. Perforierte generalisierte Peritonitis
Die richtigen Antworten sind b. Strangulationsileus (eingeklemmter Darmverschluss) und e. Perforierte generalisierte Peritonitis.
- Eine strangulationsileus unterbricht die Blutversorgung und kann zu einer Darmnekrose führen. Eine perforierte generalisierte Peritonitis bezeichnet ein Loch im Magen-Darm-Trakt und kann zu einer lebensbedrohlichen Infektion führen. Beide erfordern eine Notoperation.
- Im Gegensatz dazu werden eine karzinomatöse Peritonitis, Strahlenenteritis und ein paralytischer Ileus in der Regel mit Chemotherapie, Medikamenten und konservativ behandelt.
118A14
Welche der folgenden sind extraartikuläre Manifestationen der rheumatoiden Arthritis? Wählen Sie drei aus.
a. Episkleritis
b. Subkutane Knoten
c. Interstitielle Pneumonie
d. Refluxösophagitis
e. Rapid progressierende Glomerulonephritis
Die richtigen Antworten sind a. Episkleritis, b. Subkutane Knoten und c. Interstitielle Pneumonie.
- Die typischen extraartikulären Manifestationen der rheumatoiden Arthritis (RA) treten an den Augen, in den Lungen, im Nervensystem und unter der Haut auf.
118A15
Ein 3-jähriger Junge wurde von seinen Eltern mit Fieber und Beinschmerzen in die Klinik gebracht. Vor einem Monat hatte er seinen linken Fuß verdreht und Schmerzen verspürt. Später klagte er auch
über Schmerzen im rechten Bein. Vor zwei Wochen bekam er Fieber um 38°C, und die Schmerzen in beiden Beinen nahmen zu. Er besuchte seinen Hausarzt und bekam Antibiotika verschrieben, aber das
Fieber hielt an. Seine Größe beträgt 103 cm, Gewicht 17 kg. Temperatur 37,5°C. Puls 128/min, regelmäßig. Blutdruck 106/70 mmHg. An beiden Unterschenkeln wurden mehrere Purpura beobachtet. Die
Lidbindehaut erschien anämisch. Keine Auffälligkeiten an der Augenbindehaut. Keine Rötung im Rachen. Herz- und Atemgeräusche waren normal. Der Bauch war flach, weich, und Leber und Milz waren
nicht tastbar. Keine tastbaren oberflächlichen Lymphknoten. Keine Schwellungen der Gelenke oder Bewegungseinschränkungen an den unteren Gliedmaßen.
Blutuntersuchungen: Erythrozyten 2,98 Millionen, Hb 7,2 g/dL, Ht 23%, Retikulozyten 1,8%, Leukozyten 15.400 (Stabkernige Neutrophile 3%, Segmentkernige Neutrophile 8%,
Eosinophile 1%, Monozyten 4%, Lymphozyten 84%), Thrombozyten 20.000.
Blutchemie: Gesamtprotein 7,5 g/dL, Albumin 4,4 g/dL, Gesamtbilirubin 0,3 mg/dL, Direktes Bilirubin 0,1 mg/dL, AST 45 U/L, ALT 19 U/L, LDH 520 U/L (Referenz 190-365), ALP 180 U/L
(Referenz 115-359), CK 60 U/L (Referenz 43-270), Harnstoffstickstoff 10 mg/dL, Kreatinin 0,3 mg/dL, Harnsäure 6,2 mg/dL, Na 140 mEq/L, K 4,0 mEq/L, Cl 101 mEq/L, Ca 11,0 mg/dL, P 6,0 mg/dL, CRP
1,2 mg/dL.
Röntgenaufnahmen beider Unterschenkel zeigten keine Auffälligkeiten. Das folgende Knochenmarkausstrichpräparat, gefärbt mit May-Giemsa, wird gezeigt.
Welche Diagnose ist am wahrscheinlichsten?
a. Osteomyelitis
b. Osteosarkom
c. Akute Leukämie
d. Aplastische Anämie
e. Hämophagozytische Lymphohistiozytose (HLH)

Die richtige Antwort ist c. Akute Leukämie.
- Die Merkmale der akuten Leukämie sind eine unkontrollierte Vermehrung unreifer weißer Blutkörperchen (Blasten) im Knochenmark und die Unterdrückung der normalen Blutbildung. Infolgedessen zeigt das Kind Fieber (aufgrund abnormaler leukämischer Zellen), Beinschmerzen, blasse Bindehaut (Anämie) und Purpura (Thrombozytopenie).
118A16
Ein 32-jähriger Mann stellte sich mit einer Schwellung des rechten Hodens vor. Er bemerkte vor 3 Monaten eine schmerzlose Schwellung seines rechten Hodens und suchte deshalb die Klinik auf. Es
gibt keine bemerkenswerte Anamnese oder Familiengeschichte. Größe: 170 cm, Gewicht: 69 kg. Körpertemperatur: 36,1°C. Puls: 72/min, regelmäßig. Blutdruck: 122/66 mmHg. Eine harte Masse wurde im
rechten Hoden ohne Druckschmerz ertastet.
Blutuntersuchung: Erythrozyten 4,4 Millionen, Hb 13,7 g/dL, Ht 42 %, Leukozyten 6.000, Thrombozyten 300.000.
Blutbiochemie: LDH 302 U/L (Referenzbereich 124–222), hCG 0,1 mIU/mL (Referenz ≤ 0,7), α-Fetoprotein (AFP) 5,2 ng/mL (Referenz ≤ 20).
Der Hodensono zeigte eine 5 cm große solide Masse mit heterogener Echostruktur im rechten Hoden. Eine kontrastverstärkte CT von Thorax und Abdomen ergab eine Vergrößerung der retroperitonealen
Lymphknoten, wobei der größte Lymphknoten 3 cm misst.
Was ist die erste Maßnahme, die ergriffen werden sollte?
a. Beobachtung
b. Strahlentherapie
c. Hoden-Feinnadelbiopsie
d. Hohe inguinale Orchiektomie
e. Zytotoxische Chemotherapie
Die richtige Antwort ist d. Hohe inguinale Orchiektomie.
- Eine schmerzlose Schwellung im rechten Skrotum, eine 5 cm große, solide, heterogene Masse im Ultraschall und das erhöhte LDH weisen auf Hodenkrebs hin. Vergrößerte retroperitoneale Lymphknoten im CT-Scan deuten auf eine Metastasierung hin. Eine hohe inguinale Orchiektomie ist sowohl diagnostisch als auch therapeutisch nützlich.
- Beobachtung ist unangemessen. Strahlentherapie und Chemotherapie sind nicht der erste Schritt. Eine Feinnadelbiopsie erhöht das Risiko, Krebszellen zu streuen.
118A17
Ein 1-jähriges Mädchen wurde von ihrer Mutter in die Klinik gebracht, weil sich ein Hautausschlag über den gesamten Körper ausgebreitet hat. Der Ausschlag trat vor drei Tagen an den oberen
Gliedmaßen auf. Vor zwei Tagen breitete er sich auf das Gesicht, den Rumpf und die oberen Gliedmaßen aus. Seit gestern hat sie Fieber. In der Vorgeschichte besteht eine atopische Dermatitis. Alle
routinemäßigen Impfungen, einschließlich der MMR-Impfung, wurden durchgeführt. Der Ausschlag ist juckend, und in einigen Bereichen sind Bläschen und Krusten zu sehen. Eine Erdbeerzunge ist nicht
vorhanden. Ein Foto der Haut wird gezeigt.
Was ist die Diagnose?
a. Masern
b. Scharlach
c. Hand-Fuß-Mund-Krankheit
d. Roseola
e. Kaposi-Wasserpockenähnlicher Ausschlag (Eczema herpeticum)

Die wahrscheinlichste Diagnose ist e. Kaposi-Wasserpockenähnlicher Ausschlag (Eczema herpeticum).
- Eine Vorgeschichte von atopischer Dermatitis begünstigt Virusinfektionen. Eine Infektion mit dem Herpes-Simplex-Virus (HSV) verursacht Fieber sowie Bläschen und Krusten im Ausschlag, der sich schnell ausbreitet.
- Masern treten typischerweise mit einem makulopapulösen Ausschlag, Koplik-Flecken im Mund und einer Vorgeschichte von hohem Fieber auf.
- Scharlach ist durch einen rauen, sandpapierartigen Ausschlag, eine Erdbeerzunge und eine Infektion mit Streptokokken der Gruppe A gekennzeichnet.
- Hand-Fuß-Mund-Krankheit zeigt sich durch einen Ausschlag, der auf Hände, Füße und Mund begrenzt ist.
- Roseola tritt mit hohem Fieber auf, gefolgt von einem plötzlichen Ausschlag.
118A18
Ein 72-jähriger Mann kam in die Klinik und klagte über einen plötzlichen Sehverlust am linken Auge. Er schaute fern, als er plötzlich das Sehvermögen im linken Auge verlor, und da es sich nicht
besserte, suchte er ärztliche Hilfe. Er raucht seit 50 Jahren 20 Zigaretten pro Tag und hat einen Blutdruck von 170/96 mmHg. Die Sehschärfe beträgt am rechten Auge 0,3 (1,0) und am linken Auge
nur Handbewegungen (nicht korrigierbar). Das Fundusfoto des linken Auges wird gezeigt.
Was ist die Diagnose?
a. Glaskörperblutung
b. Altersbedingte Makuladegeneration
c. Vogt-Koyanagi-Harada-Krankheit
d. Venenastverschluss der Netzhaut
e. Zentralarterienverschluss der Netzhaut

Die wahrscheinlichste Diagnose ist e. Zentralarterienverschluss der Netzhaut (CRAO).
- Der Zentralarterienverschluss der Netzhaut (CRAO) äußert sich durch einen plötzlichen und schmerzlosen Sehverlust auf einem Auge aufgrund einer Unterbrechung der Blutversorgung der Netzhaut. Eine Fundusfotografie zeigt eine blasse Netzhaut mit einem kirschroten Fleck in der Makula. Bluthochdruck und Rauchen sind Risikofaktoren. Eine sofortige Behandlung ist notwendig, um einen dauerhaften Sehverlust zu verhindern.
- Eine Glaskörperblutung würde sich durch Sehstörungen wie fliegende Mücken oder verschwommenes Sehen bemerkbar machen.
- Die altersbedingte Makuladegeneration betrifft in der Regel das zentrale Sehen schleichend.
- Die Vogt-Koyanagi-Harada-Krankheit ist eine systemische entzündliche Erkrankung, die die Augen, Ohren und Haut betrifft, oft mit einer beidseitigen Uveitis.
- Ein Venenastverschluss der Netzhaut würde ein anderes Muster mit Netzhautblutungen und venöser Erweiterung zeigen.
118A19
Ein 20-jähriger Mann kam in die Klinik und klagte über Brustbeschwerden und Atemnot. Er hatte bereits mehrmals Brustbeschwerden bemerkt, aber keine medizinische Hilfe in Anspruch genommen. Seit
gestern hat er anhaltende Atemnot, die ihn nun in die Klinik geführt hat. Seine Vorgeschichte ist unauffällig. Der Vater erlitt in seinen Zwanzigern eine Sinusvenenthrombose. Der Patient ist wach
und orientiert. Temperatur: 36,2°C. Puls: 96/min, regelmäßig. Blutdruck: 104/68 mmHg. Atemfrequenz: 24/min. SpO2: 94% (Raumluft). Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach und
weich, die Leber und Milz sind nicht tastbar. Leichte Ödeme an den unteren Extremitäten.
Blutuntersuchungen: Erythrozyten 4,5 Millionen, Hb 14,5 g/dL, Ht 42 %, Leukozyten 6.200 (Neutrophile 62 %, Eosinophile 1 %, Monozyten 5 %, Lymphozyten 32 %), Thrombozyten
220.000, PT-INR 1,0 (Referenzbereich 0,9–1,1), aPTT 30 Sekunden (Kontrolle 32,2), Fibrinogen 288 mg/dL (Referenzbereich 186–355), D-Dimer 10 μg/mL (Referenz ≤1,0).
Blutchemie: Gesamtbilirubin 1,1 mg/dL, LDH 208 U/L (Referenzbereich 124–222), Harnstoff 22 mg/dL, Kreatinin 0,6 mg/dL. CRP 0,3 mg/dL.
Die Thorax-Röntgenaufnahme zeigt keine Auffälligkeiten.
Welche Untersuchung sollte unmittelbar durchgeführt werden?
a. Bronchoskopie
b. Lungenfunktionstest
c. Hals-Ultraschall
d. Kontrastmittel-CT von Brust bis zu den unteren Extremitäten
e. Knöchel-Arm-Index (ABI)
Die angemessenste Untersuchung ist d. Kontrastmittel-CT von Brust bis zu den unteren Extremitäten.
- Brustbeschwerden, Atemnot und leichte Ödeme der unteren Extremitäten, zusammen mit einem erhöhten D-Dimer-Wert, deuten auf eine Lungenembolie (LE) hin. Eine LE entsteht häufig aus einer tiefen Venenthrombose (TVT) in den Beinen. Die Familienanamnese des Vaters mit einer Sinusvenenthrombose unterstützt ebenfalls den Verdacht auf eine LE. Ein Kontrastmittel-CT ist notwendig für die Diagnose einer LE und die Beurteilung einer tiefen TVT.
118A20
Eine 36-jährige Frau stellte sich mit einem Ausschlag am rechten Oberarm vor. Vor etwa 10 Jahren entwickelte sich ein flacher Ausschlag mit einem Durchmesser von etwa 3 mm am rechten Oberarm. Vor
etwa 3 Monaten begann der Ausschlag allmählich größer zu werden und sich zu erheben. Vor zwei Wochen fing er an zu bluten. Am rechten Oberarm wurde ein braunes Knötchen von 18×16 mm festgestellt.
In der rechten Achselhöhle war ein tastbarer Lymphknoten von 1 cm Durchmesser zu spüren. Ein Foto des rechten Oberarms und das Dermatoskopiebild werden gezeigt.
Was ist die Diagnose?
a. Morbus Bowen
b. Malignes Melanom
c. Pigmentierter Nävus
d. Aktinische Keratose
e. Seborrhoische Keratose


Die wahrscheinlichste Diagnose ist b. Malignes Melanom.
- Unregelmäßige Pigmentierung im dermatoskopischen Bild, kürzliche Vergrößerung und Blutungen deuten auf ein malignes Melanom hin. Ein tastbarer Lymphknoten in der Achselhöhle weist auf mögliche Metastasen hin.
- Morbus Bowen präsentiert sich typischerweise als schuppiger Fleck oder Plaque.
- Ein pigmentierter Nävus ist ein gutartiges Muttermal ohne plötzliches Wachstum.
- Aktinische Keratose ist im Allgemeinen ein Vorläufer von Plattenepithelkarzinomen und zeigt sich als raue und schuppige Stelle.
- Seborrhoische Keratose erscheint meist als wachsartige, aufgesetzte Läsion.
118A22
Ein 57-jähriger Mann stellte sich mit Fieber vor. Seit zwei Wochen hatte er Fieber um 38°C und Schüttelfrost und suchte eine nahegelegene Klinik auf. Es wurden fiebersenkende Mittel verschrieben,
aber das Fieber hielt an, und er begann, bei Anstrengung Atemnot zu verspüren, was zu einer Überweisung in die Notaufnahme führte. Seit 10 Jahren wird er wegen Diabetes medikamentös behandelt.
Seit etwa einem Monat wird er wegen Karies behandelt. Er hat keine Allergien. Der Patient ist wach und orientiert. Körpertemperatur: 38,2°C. Puls: 104/min, regelmäßig. Blutdruck: 136/82 mmHg.
Atemfrequenz: 26/min. SpO2: 94 % (Raumluft). Ein holosystolisches Geräusch Levine Grad 3/6, das am stärksten an der Herzspitze zu hören ist, wurde festgestellt. Es wurden keine abnormalen
Atemgeräusche festgestellt. Der Bauch war flach und weich, und die Leber und Milz waren nicht tastbar. Es wurde ein Ödem in den unteren Extremitäten festgestellt. Auf der rechten Handfläche wurde
ein schmerzhafter Hautausschlag beobachtet.
Blutuntersuchungen: Erythrozyten 4,78 Millionen, Hb 14,0 g/dL, Ht 41 %, Leukozyten 13.400, Thrombozyten 150.000.
Blutchemie: Harnstoff 32 mg/dL, Kreatinin 1,3 mg/dL, Blutzucker 175 mg/dL, HbA1c 8,1 % (Referenzbereich 4,9–6,0), Na 134 mEq/L, K 4,2 mEq/L. CRP 12 mg/dL.
Die Röntgenaufnahme des Brustkorbs zeigte ein Herz-Thorax-Verhältnis von 56 % und verstärkte Lungengefäßzeichnungen. Das EKG zeigte eine Sinustachykardie. Die Echokardiographie in der
parasternalen Längsachsenansicht und die Farbdoppler-Echokardiographie in der parasternalen Längsachsenansicht werden gezeigt. In zwei Blutkulturen wurden Viridans-Streptokokken nachgewiesen.
Welches Antibiotikum ist geeignet, um es zu verabreichen, während auf die Ergebnisse des Antibiogramms gewartet wird?
a. Minocyclin
b. Rifampicin
c. Levofloxacin
d. Clarithromycin
e. Benzylpenicillin


Das am besten geeignete Antibiotikum ist e. Benzylpenicillin.
- In der Blutkultur nachgewiesene Viridans-Streptokokken sind eine häufige Ursache für infektiöse Endokarditis (IE), deren Symptome Fieber, ein holosystolisches Herzgeräusch und ein schmerzhafter Ausschlag an der Hand (möglicherweise Osler-Knötchen) sind. Die Erstlinientherapie ist Benzylpenicillin.
118A23
Eine 52-jährige Frau stellte sich mit wiederkehrenden Harnleitersteinen vor. Seit fünf Jahren nimmt sie Medikamente gegen Bluthochdruck ein. Vor zwei Jahren unterzog sie sich einer
extrakorporalen Stoßwellenlithotripsie (ESWL) zur Behandlung von Nierensteinen. Vor zwei Wochen verspürte sie Schmerzen im unteren Rückenbereich und wurde mit Urolithiasis diagnostiziert. Ihr
Puls beträgt 80/min, regelmäßig. Der Blutdruck beträgt 154/90 mmHg. Die Schilddrüse ist nicht tastbar. Herz- und Atemgeräusche sind normal. Der Bauch zeigt eine leichte Aufblähung, jedoch ohne
Ödeme an den unteren Extremitäten.
Blutbiochemie-Ergebnisse: Albumin 3,6 g/dL, Ca 13,2 mg/dL, P 2,4 mg/dL, PTH 120 pg/mL (Referenzbereich 10–60). Eine Halsultraschalluntersuchung ergab eine 3 cm große Masse nahe dem unteren Pol des rechten Schilddrüsenlappens. Das 99mTc-MIBI-Parathyroidszintigramm wird gezeigt.
Welcher der folgenden Befunde ist korrekt für diese Patientin?
a. Verringerte Knochendichte
b. Niedriger Serum-ALP
c. Metabolische Alkalose
d. Verringerter aktiver Vitamin-D-Spiegel
e. Erhöhte tubuläre Phosphatrückresorption

Die richtige Antwort ist a. Verringerte Knochendichte.
- Die primäre Hyperparathyreoidie (PHPT) bezeichnet erhöhte PTH-Werte, die durch ein Nebenschilddrüsenadenom verursacht werden. Dies führt zu erhöhten Kalziumwerten (Hyperkalzämie) und wiederkehrenden Nierensteinen, wie bei dieser Patientin beobachtet.
- PTH stimuliert die Aktivität der Osteoklasten in den Knochen, was zur Freisetzung von Kalzium und Phosphat ins Blut führt. Dies erhöht auch die alkalische Phosphatase (ALP) als Teil des Knochenumbaus.
- PTH trägt zur metabolischen Azidose bei, indem es die Ausscheidung von Bikarbonat in den Nieren fördert. Außerdem regt PTH die Produktion von aktivem Vitamin D in den Nieren an, welches die Aufnahme von Kalzium und Phosphat aus dem Darm ins Blut verbessert. Gleichzeitig verringert PTH die Rückresorption von Phosphat in den Nieren, was zu einer erhöhten Ausscheidung von Phosphat im Urin führt.
118A24
Eine 52-jährige Frau wurde zur weiteren Abklärung überwiesen, nachdem bei einer Bauchultraschalluntersuchung während eines Gesundheits-Checks vor zwei Wochen eine Auffälligkeit in der Gallenblase
festgestellt wurde. Sie hat keine subjektiven Symptome. Ihre Krankengeschichte ist unauffällig. Sie ist 158 cm groß, wiegt 64 kg und hat einen BMI von 25,6. Ihre Temperatur beträgt 36,2°C. Der
Bauch ist flach, weich und druckschmerzfrei.
Blutuntersuchungen: Erythrozyten 4,58 Millionen, Hb 13,7 g/dL, Ht 41 %, Leukozyten 7.300.
Blutbiochemie: Gesamtbilirubin 0,9 mg/dL, AST 20 U/L, ALT 18 U/L, LDH 148 U/L (Referenz 124–222), ALP 86 U/L (Referenz 38–113), γ-GT 28 U/L (Referenz 9–32), CEA 1,1 ng/mL
(Referenz ≤5), CA19-9 14 U/mL (Referenz ≤37), CRP 0,1 mg/dL.
Das abdominale Ultraschallbild wird gezeigt.
Was ist der geeignete Behandlungsplan für diese Patientin?
a. Beobachtung
b. Antibiotikabehandlung
c. Laparoskopische Cholezystektomie
d. Krebsmedikamentöse Behandlung
e. Perkutane transhepatische Gallenblasendrainage

Der am besten geeignete Behandlungsplan ist a. Beobachtung.
- Das Ultraschallbild zeigt Gallenblasenpolypen oder Gallenblasenschlamm. Es ist jedoch asymptomatisch, ohne Anzeichen einer Infektion, Entzündung oder eines malignen Tumors, und die Laborergebnisse, einschließlich Leberfunktionstests, Tumormarker und CRP, sind normal. Daher sind Beobachtung und regelmäßige Nachsorge angemessen. Daher ist Beobachtung der beste Behandlungsansatz für diese asymptomatische Patientin mit normalen Laborergebnissen.
118A25
Eine 28-jährige Frau (Gravida 2, Para 1) wurde nach einer Diagnose von fetaler Wachstumsrestriktion in der 32. Schwangerschaftswoche zur weiteren Abklärung überwiesen. Ihre Erstuntersuchung in
der 10. Schwangerschaftswoche ergab folgende Befunde: Blutgruppe O, RhD (+), indirekter Coombs-Test negativ, HBs-Antigen negativ, HCV-Antikörper negativ, Röteln-HI-Antikörpertiter 1:128, RPR
weniger als 1:1, TPHA negativ, HIV-Antigen/Antikörper negativ. In der 15. Schwangerschaftswoche hatte sie grippeähnliche Symptome, die einige Tage andauerten, sich jedoch von selbst besserten,
weshalb keine weiteren Maßnahmen ergriffen wurden. Beim fetalen Ultraschall bei der Konsultation betrug der biparietale Durchmesser (BPD) 73 mm (-2SD), der Bauchumfang (AC) 23 cm, die Femurlänge
(FL) 24 mm und das geschätzte fetale Gewicht (EFW) 1.368 g (-2SD). Es wurde Aszites beim Fötus festgestellt.
Welche maternale-fetale Infektion ist am wahrscheinlichsten?
a. Windpocken (Varizellen)
b. Syphilis
c. Röteln
d. Hepatitis B
e. Zytomegalievirus-Infektion (CMV)
Die wahrscheinlichste Antwort ist e. Zytomegalievirus (CMV)-Infektion.
- Grippeähnliche Symptome in der 15. Schwangerschaftswoche sowie fetale Wachstumsverzögerung und fetaler Aszites weisen auf eine Zytomegalievirus (CMV)-Infektion hin, die auch zu einer Hepatosplenomegalie und neurologischen Komplikationen führen kann.
118A26
Eine 33-jährige Frau (Gravida 1, Para 0) stellte sich mit Unterbauchschmerzen und Menorrhagie vor. Ihr Menstruationszyklus ist regelmäßig, alle 28 Tage, mit einer Dauer von 7 Tagen. Seit zwei Jahren leidet sie an Dysmenorrhö und nimmt rezeptfreie Schmerzmittel. Vor vier Monaten bemerkte sie eine Zunahme der Menstruationsblutmenge und einen dumpfen Schmerz im Unterbauch, was sie veranlasste, ärztliche Hilfe in Anspruch zu nehmen. Vor drei Jahren hatte sie eine Fehlgeburt und unterzog sich einer Kürettage. Sie ist 168 cm groß, wiegt 60 kg und hat eine Körpertemperatur von 36,0°C. Ihr Puls beträgt 76/min, regelmäßig, und der Blutdruck liegt bei 110/74 mmHg. Bei der gynäkologischen Untersuchung ist die Gebärmutter auf etwa 10 cm vergrößert, und beide Adnexe sind nicht tastbar. Im Douglas-Raum wird keine Verhärtung ertastet.
Blutuntersuchungen: Erythrozyten 3,4 Millionen, Hb 9,4 g/dL, Ht 32 %, Leukozyten 6.400, Thrombozyten 250.000.
Blutbiochemie: Gesamtprotein 6,2 g/dL, AST 20 U/L, ALT 18 U/L, LDH 186 U/L (Referenz 124–222), CA125 106 U/mL (Referenz ≤35).
Eine T2-gewichtete sagittale MRT-Aufnahme des Beckens wird gezeigt.
Was ist die Diagnose?
a. Uterusmyom
b. Uterussarkom
c. Adenomyose
d. Endometriumhyperplasie
e. Endometriumpolyp

Die wahrscheinlichste Diagnose ist c. Adenomyose.
- Die Patientin hat Dysmenorrhö, Menorrhagie und eine vergrößerte Gebärmutter, was auf eine Adenomyose hindeutet. Endometriumgewebe dringt in das Myometrium ein. Der CA125-Wert ist ebenfalls erhöht. Das T2-gewichtete sagittale MRT-Bild zeigt eine diffuse Verdickung der Gebärmutterwand und eine hohe Intensität im Myometrium.
- Uterusmyom ist in der Regel gut definierte, runde Massen.
- Uterussarkom ist bösartig und wächst schnell.
- Endometriumhyperplasie und Endometriumpolyp befinden sich intrauterin, ohne diffuse Vergrößerung der Gebärmutter.
118A27
Ein 59-jähriger Mann stellte sich mit Schmerzen in der linken Schulter vor. Seit einem Monat verspürt er diese Schmerzen. Sein Puls beträgt 80/min, regelmäßig. Der Blutdruck liegt bei 130/70
mmHg. Die Atemfrequenz beträgt 16/min. SpO2 ist 99 % (Raumluft). Eine Ptosis des linken Augenlids wird festgestellt. Es gibt keine Anzeichen einer Halsvenenstauung. Die Herztöne sind normal. Die
Atemgeräusche sind im linken Lungenspitzenbereich abgeschwächt. Die Muskelkraft in den Extremitäten ist normal.
Blutbiochemie: Blutzucker 90 mg/dL, HbA1c 5,0 % (Referenzbereich 4,9–6,0), Na 140 mEq/L, K 3,8 mEq/L, Cl 104 mEq/L, CEA 3,2 ng/mL (Referenz ≤ 5), SCC 7,0 ng/mL (Referenz ≤ 1,5). Eine Bronchoskopie mit Biopsie führte zur Diagnose eines Plattenepithelkarzinoms. Eine Röntgenaufnahme des Thorax und eine kontrastmittelverstärkte CT-Aufnahme des Thorax werden gezeigt.
Welche Erkrankung wird bei diesem Patienten festgestellt?
a. Horner-Syndrom
b. Obere Einflussstauung (Superior vena cava syndrome)
c. Cushing-Syndrom
d. Lambert-Eaton-Syndrom
e. Syndrom der inadäquaten ADH-Sekretion (SIADH)


Die richtige Antwort ist a. Horner-Syndrom.
- Schulterschmerzen auf der linken Seite und eine Ptosis des linken Augenlids deuten auf ein Horner-Syndrom hin, das durch eine Unterbrechung der sympathischen Nerven verursacht wird, oft aufgrund eines apikalen Lungentumors (Pancoast-Tumor), typischerweise ein Plattenepithelkarzinom. Die Bildgebung (Röntgenaufnahme des Brustkorbs und CT-Scan) zeigt eine apikale Masse.
118A28
Ein 10 Monate alter Junge wurde von seinen Eltern wegen Erbrechens vorgestellt. Er wurde in der 39. Schwangerschaftswoche mit einem Geburtsgewicht von 2.980 g geboren. Die Eltern berichteten,
dass er erbricht, nachdem er feste Nahrung zu sich genommen hat. Sein Gewicht beträgt 6.840 g. Seine Temperatur liegt bei 36,9 °C, seine Herzfrequenz bei 92/min, der Blutdruck bei 90/56 mmHg und
die Atemfrequenz bei 20/min. Eine 24-Stunden-pH-Messung der Speiseröhre wurde durchgeführt und zeigte eine schwere gastroösophageale Refluxkrankheit. Die frontale und laterale Ansicht einer
oberen gastrointestinalen Kontrastuntersuchung werden gezeigt.
Was ist die Diagnose dieses Patienten?
a. Magendrehung
b. Ösophagusdivertikel
c. Achalasie der Speiseröhre
d. Hiatushernie
e. Angeborene Zwerchfellhernie


Die richtige Diagnose ist d. Hiatushernie.
- Die Bildgebung und die klinischen Symptome des Erbrechens nach dem Essen und der schweren gastroösophagealen Refluxkrankheit (GERD) deuten auf eine Hiatushernie hin. Bei einer Hiatushernie rutscht ein Teil des Magens durch das Zwerchfell in die Brusthöhle.
118A29
Eine 25-jährige Frau (Gravida 2, Para 0) verspürte vor vier Tagen Schmerzen im Unterbauch, weshalb sie eine geburtshilfliche Klinik aufsuchte. Ihre Menarche war im Alter von 12 Jahren. Ihr
Menstruationszyklus ist regelmäßig, alle 28 Tage, und ihre letzte Menstruation begann vor 10 Tagen und dauerte fünf Tage. In den letzten zwei Jahren hatte sie zwei Schwangerschaftsabbrüche. Sie
ist 160 cm groß, wiegt 53 kg, und ihre Körpertemperatur beträgt 37,9°C. Ihr Puls beträgt 100/min, regelmäßig. Der Blutdruck liegt bei 116/62 mmHg, die Atemfrequenz bei 20/min. Der Bauch ist
flach, aber es besteht ein Rebound-Schmerz im Unterbauch. Bei der gynäkologischen Untersuchung ist der Uterus von normaler Größe, aber druckempfindlich. Die Adnexe sind aufgrund von Schmerzen
nicht tastbar. Eine Spekulumuntersuchung zeigt einen gelblichen, eitrigen Ausfluss aus dem äußeren Muttermund.
Blutuntersuchungen: Erythrozyten 3,2 Millionen, Hb 10,3 g/dL, Ht 30 %, Leukozyten 18.300 (stabkernige Neutrophile 60 %, segmentkernige Neutrophile 26 %, Eosinophile 0 %, Basophile 1 %, Lymphozyten 13 %), Thrombozyten 410.000. CRP beträgt 16 mg/dL. Der Schwangerschaftstest ist negativ. Eine transvaginale Ultraschalluntersuchung zeigt eine wurstförmige Schwellung des linken Eileiters, der auch der Punkt maximaler Schmerzempfindlichkeit ist.
Was sollte zuerst verabreicht werden?
a. Antibiotika
b. Probiotika
c. Antivirale Medikamente
d. GnRH-Agonist
e. Glukokortikoide
Die richtige Antwort ist a. Antibiotika.
- Die klinischen Befunde, einschließlich eitrigem Ausfluss aus dem Gebärmutterhals, erhöhte Anzahl an weißen Blutkörperchen und geschwollener Eileiter im Ultraschall, deuten auf eine Beckenentzündung (PID) hin, wahrscheinlich verursacht durch eine bakterielle Infektion.
- Antibiotika sind die Erstlinientherapie bei PID.
118A30
Ein 67-jähriger Mann wurde von seiner Familie in die Klinik gebracht, da sie sich Sorgen über seinen Zustand der Trunkenheit machten. Er hatte seit seiner Jugend die Angewohnheit, abends Alkohol
zu trinken. Seit seinem Ruhestand vor einem Jahr hat sein Alkoholkonsum zugenommen, und in letzter Zeit trinkt er von morgens bis abends, ohne zu essen. Laut seiner Familie hören das Zittern
seiner Hände und Finger auf, wenn er betrunken ist. Außerdem geht er heimlich Alkohol kaufen, selbst wenn ihm gesagt wird, er solle weniger trinken. Er ist 173 cm groß, wiegt 51 kg. Seine
Körpertemperatur beträgt 36,8°C, Puls 72/min, regelmäßig. Sein Blutdruck liegt bei 108/78 mmHg, Atemfrequenz bei 18/min, SpO2 bei 98 % (Raumluft). Er riecht nach Alkohol, kann aber sprechen.
Seine palpebrale Bindehaut zeigt leichte Anzeichen einer Anämie. Die Sklera zeigt eine Gelbfärbung, aber seine Augenbewegungen sind normal. Die Herz- und Atemgeräusche sind unauffällig. Der Bauch
ist flach und weich, und weder die Leber noch die Milz sind tastbar. Er wird zur Abstinenz und weiteren Untersuchungen ins Krankenhaus eingeliefert.
Welches Medikament sollte nach der Aufnahme verabreicht werden?
a. Antabus (Disulfiram)
b. Levodopa (L-dopa)
c. Benzodiazepin
d. Acetylcholinesterase-Hemmer
e. Selektiver Serotonin-Wiederaufnahmehemmer (SSRI)
Die richtige Antwort ist c. Benzodiazepin.
- Der Patient leidet wahrscheinlich an einer Alkoholabhängigkeit und ist gefährdet, ein Alkoholentzugssyndrom zu entwickeln, das ernste Symptome wie Zittern, Krampfanfälle und Delirium tremens verursachen kann. Benzodiazepine sind die Erstlinientherapie für den Alkoholentzug.
- Disulfiram (Antabus) wird verwendet, um Patienten beim Verzicht auf Alkohol zu unterstützen, indem es unangenehme Effekte auslöst, wenn Alkohol konsumiert wird.
- Levodopa wird bei der Parkinson-Krankheit zur Behandlung von Tremor eingesetzt.
- Acetylcholinesterase-Hemmer werden bei Alzheimer verwendet.
- SSRIs werden zur Behandlung von Depressionen eingesetzt.
118A32
Ein 70-jähriger Mann stellte sich mit allgemeiner Erschöpfung vor. Seit zwei Wochen verspürte er eine anhaltende Erschöpfung, die sich nicht besserte, was ihn dazu veranlasste, ärztliche Hilfe in
Anspruch zu nehmen. Seine palpebrale Bindehaut zeigte Anzeichen einer Anämie, und es wurde keine Gelbfärbung der Sklera festgestellt. Der Bauch war flach und weich, und weder Leber noch Milz
waren tastbar. An beiden unteren Extremitäten wurden Petechien festgestellt.
Blutuntersuchungen: Erythrozyten 1,74 Millionen, Hb 5,4 g/dL, Ht 16 %, Retikulozyten 1 %, Leukozyten 1.800 (segmentkernige Neutrophile 20 %, Eosinophile 1 %, Monozyten 2 %,
Lymphozyten 77 %), Thrombozyten 22.000.
Blutchemie: Gesamtprotein 6,2 g/dL, Albumin 3,2 g/dL, Gesamtbilirubin 0,6 mg/dL, AST 28 U/L, ALT 34 U/L, LDH 140 U/L (Referenzbereich 124–222), Harnstoffstickstoff 12 mg/dL,
Kreatinin 0,7 mg/dL.
Ein Blutausstrich zeigte keine Auffälligkeiten bei den Erythrozyten. Eine Knochenmarkbiopsie ergab eine deutliche Hypoplasie.
Welche Behandlung ist nicht angemessen?
a. Plasmaaustausch
b. Erythrozytentransfusion
c. Verabreichung von Anti-Thymozytenglobulin (ATG)
d. Verabreichung eines Thrombopoetin-Rezeptor-Agonisten
e. Verabreichung von Granulozyten-Kolonie-stimulierendem Faktor (G-CSF)
Die Antwort ist a. Plasmaaustausch.
- Der Patient zeigt Anzeichen einer schweren Panzytopenie (niedrige Werte von roten Blutkörperchen, weißen Blutkörperchen und Thrombozyten), Knochenmarkshypoplasie und klinische Symptome wie Anämie und Petechien, die mit einer aplastischen Anämie übereinstimmen.
- Ein Plasmaaustausch ist keine geeignete Behandlung für eine aplastische Anämie, da er das zugrunde liegende Problem des Knochenmarkversagens nicht angeht.
- Eine Erythrozytentransfusion ist angemessen, um die symptomatische Anämie zu behandeln.
- Anti-Thymozytenglobulin (ATG) wird als immunsuppressive Therapie bei aplastischer Anämie eingesetzt.
- Thrombopoetin-Rezeptor-Agonisten werden verwendet, um die Thrombozytenproduktion bei Knochenmarkversagen anzuregen.
- G-CSF wird verwendet, um die Produktion von weißen Blutkörperchen, insbesondere bei Neutropenie, zu stimulieren.
118A33
Ein 64-jähriger Mann stellte sich mit einer Schwellung unter dem linken Ohr vor. Vor 10 Jahren bemerkte er einen Knoten unter dem linken Ohr und vor 3 Jahren einen kleineren Knoten unter dem
rechten Ohr. Die Knoten vergrößerten und verkleinerten sich abwechselnd über die Zeit. Unter dem rechten Ohr war ein weicher, elastischer Knoten von 20 mm Durchmesser tastbar, unter dem linken
Ohr ein Knoten von 35 mm Durchmesser. Es gab keine Verwachsungen mit der Haut und keine Druckempfindlichkeit. Eine fettunterdrückte T1-gewichtete MRT-Aufnahme in horizontaler Ebene des Halses
wird gezeigt.
Was ist die Diagnose?
a. Sialolithiasis (Speichelstein)
b. Medianzyste des Halses
c. Warthin-Tumor
d. Sjögren-Syndrom
e. Pleomorphes Adenom der Ohrspeicheldrüse

Die richtige Diagnose ist c. Warthin-Tumor.
- Warthin-Tumoren sind benigne Tumoren der Speicheldrüse, die häufig in der Ohrspeicheldrüse vorkommen. Sie äußern sich typischerweise als schmerzlose, langsam wachsende Knoten, die an Größe zunehmen und abnehmen können, wie in diesem Fall beschrieben. Eine beidseitige Beteiligung, wie hier, ist bei Warthin-Tumoren ebenfalls häufig.
- Sialolithiasis wird durch Speichelsteine verursacht und äußert sich typischerweise als Schmerzen während der Mahlzeiten.
- Eine Medianzyste des Halses ist typischerweise ein mittiger Halsknoten und nicht unter dem Ohr lokalisiert.
- Das Sjögren-Syndrom ist eine Autoimmunerkrankung, die die Speicheldrüsen betrifft, würde sich aber mit trockenen Augen und trockenem Mund und nicht mit isolierten Parotismassen präsentieren.
- Das Pleomorphe Adenom ist ebenfalls ein gutartiger Parotistumor, tritt jedoch meist einseitig auf und ändert nicht seine Größe.
118A34
Ein 54-jähriger Mann stellte sich mit Beschwerden über Mouches volantes (Fliegende Mücken) und Photopsien im linken Auge vor. Vor ein paar Tagen begann er, im linken Auge bei hellen
Lichtverhältnissen etwas wie einen schwarzen Schatten zu sehen, und er bemerkte gelegentlich Lichtblitze. Er hat eine Myopie von -8D auf beiden Augen, und seine korrigierte Sehschärfe beträgt 1,0
auf beiden Augen. Eine Fundusaufnahme seines linken Auges wird gezeigt.
Was ist die Diagnose?
a. Glaskörperblutung
b. Altersbedingte Makuladegeneration
c. Retinitis pigmentosa
d. Rhegmatogene Netzhautablösung
e. Venenastverschluss der Netzhaut

Die richtige Diagnose ist d. Rhegmatogene Netzhautablösung.
- Die Symptome von Mouches volantes (schwarze Punkte) und Photopsien (Lichtblitze), insbesondere bei einem Patienten mit starker Kurzsichtigkeit (Myopie), sind klassische Anzeichen für eine rhegmatogene Netzhautablösung. Diese Erkrankung tritt auf, wenn ein Riss oder Loch in der Netzhaut entsteht, durch das Flüssigkeit eindringen kann, was zur Ablösung der Netzhaut führt.
- Eine Glaskörperblutung kann ebenfalls Mouches volantes verursachen, tritt jedoch in der Regel nach einem Trauma oder bei Gefäßerkrankungen auf.
- Die altersbedingte Makuladegeneration ist eher mit einem zentralen Sehverlust verbunden.
- Retinitis pigmentosa ist eine fortschreitende, erbliche Erkrankung, die zu peripherem Sehverlust und Nachtblindheit führt.
- Der Venenastverschluss der Netzhaut zeigt sich typischerweise durch einen plötzlichen Sehverlust oder verschwommenes Sehen.
118A35
Ein 71-jähriger Mann wurde nach einer Untersuchung auf Hepatitis-Viren mit der Aussage „Es besteht eine sehr hohe Wahrscheinlichkeit, dass Sie derzeit mit dem Hepatitis-C-Virus infiziert sind“
zur weiteren Abklärung überwiesen. Er nimmt Kalziumkanalblocker gegen Bluthochdruck ein. Im Alter von 12 Jahren erhielt er nach einem Verkehrsunfall eine Bluttransfusion. Er hat keine
Raucheranamnese und trinkt gelegentlich Alkohol. Sein Bewusstsein ist klar, Puls 76/min, regelmäßig, Blutdruck 132/74 mmHg. Es gibt keine Auffälligkeiten an der palpebralen oder skleralen
Bindehaut. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach und weich, die Leber und Milz sind nicht tastbar.
Blutuntersuchungen: Erythrozyten 4,85 Millionen, Hb 14,7 g/dL, Leukozyten 6.300, Thrombozyten 160.000.
Blutchemie: Gesamtprotein 7,3 g/dL, Albumin 4,5 g/dL, Gesamtbilirubin 0,7 mg/dL, AST 24 U/L, ALT 28 U/L, γ-GT 36 U/L (Referenzbereich 13–64), Harnstoffstickstoff 12 mg/dL,
Kreatinin 0,5 mg/dL, eGFR 82,8 mL/min/1,73 m².
Immunserologie: HBs-Antigen negativ, HBs-Antikörper negativ, HBc-Antikörper negativ, HCV-Antikörper positiv, HCV-RNA positiv.
Eine Ultraschalluntersuchung des Abdomens zeigt keine Auffälligkeiten.
Welches ist das Mittel der ersten Wahl?
a. Interferon
b. Nukleosid-Analoga
c. Glukokortikoide
d. Ursodeoxycholsäure
e. Direkt wirkende antivirale Medikamente (Direct-acting antivirals, DAA)
Die richtige Antwort ist e. Direkt wirkende antivirale Medikamente (DAA).
- Der Patient hat eine chronische Hepatitis C, bestätigt durch positive HCV-Antikörper und HCV-RNA. Die bevorzugte Behandlung für Hepatitis-C-Infektionen, insbesondere in den letzten Jahren, sind direkt wirkende antivirale Medikamente (DAA), die eine hohe Heilungsrate und weniger Nebenwirkungen im Vergleich zu älteren Therapien wie Interferon aufweisen.
- Nukleosid-Analoga werden zur Behandlung von Hepatitis B. Ursodeoxycholsäure wird verwendet, um den Gallenfluss bei bestimmten Lebererkrankungen zu verbessern.
118A36
Eine 64-jährige Frau stellte sich mit Beschwerden über Atemnot vor. Vor 15 Jahren wurde bei ihr Bluthochdruck und Diabetes diagnostiziert, jedoch suchte sie keine ärztliche Behandlung auf. Vor
zwei Monaten besuchte sie wegen Fieber eine örtliche Klinik, wo eine Nierenfunktionsstörung festgestellt wurde. Vor drei Wochen verlor sie den Appetit und ernährte sich nur noch von Obst.
Vorgestern Nacht verspürte sie Atemnot, was sie veranlasste, ärztliche Hilfe aufzusuchen. Ihr Bewusstsein ist klar. Sie ist 166 cm groß und wiegt 75 kg (vor zwei Monaten wog sie 70 kg). Ihr Puls
beträgt 92 Schläge pro Minute, regelmäßig. Der Blutdruck liegt bei 190/110 mmHg. Die Atemfrequenz beträgt 20 Atemzüge pro Minute. SpO2 liegt bei 90 % (Raumluft). In beiden unteren Lungenfeldern
sind grobe Rasselgeräusche zu hören. Es wird ein starkes eindrückbares Ödem in beiden Unterschenkeln festgestellt.
Urinbefunde: Eiweiß 3+, Glukose 2+, kein Blut. Zufälliger Urinproteinwert: 188 mg/dL, Kreatinin: 87 mg/dL.
Blutbefunde: Erythrozyten 3,35 Millionen, Hb 9,0 g/dL, Hämatokrit 31 %.
Blutchemie: Gesamteiweiß 5,3 g/dL, Albumin 2,8 g/dL, Harnstoffstickstoff 56 mg/dL, Kreatinin 3,9 mg/dL, Harnsäure 6,8 mg/dL, Blutzucker 263 mg/dL, HbA1c 8,6 % (Referenzbereich
4,9–6,0), Na 140 mEq/L, K 6,7 mEq/L, Cl 106 mEq/L, Ca 7,2 mg/dL, P 5,6 mg/dL.
Eine Röntgenaufnahme des Brustkorbs zeigt eine Herzerweiterung und Lungenstauung. Im EKG sind zeltförmige T-Wellen zu erkennen.
Welches Medikament sollte dieser Patientin als erstes verabreicht werden?
a. SGLT2-Inhibitoren
b. Albuminpräparat
c. Kalziumglukonat
d. Erythropoetinpräparat
e. Angiotensin-Rezeptor-Blocker (ARB)
Die richtige Antwort ist c. Kalziumglukonat.
- Diese Patientin leidet an einer schweren Hyperkaliämie (K 6,7 mEq/L), die eine lebensbedrohliche Erkrankung ist und eine dringende Behandlung erfordert. Die zeltförmigen T-Wellen im EKG sind ein typisches Anzeichen für Hyperkaliämie. Die Erstbehandlung der Hyperkaliämie besteht in der Verabreichung von Kalziumglukonat, das dazu beiträgt, die Herzzellmembranen zu stabilisieren.
- SGLT2-Inhibitoren werden zur Behandlung von Diabetes eingesetzt.
- Albumin kann bei Hypoalbuminämie verwendet werden.
- Erythropoetin könnte bei einer Anämie im Zusammenhang mit chronischer Nierenerkrankung gegeben werden.
- ARBs werden zur Blutdruckkontrolle und Behandlung von Nierenerkrankungen eingesetzt, können jedoch den Kaliumspiegel erhöhen.
118A37
Ein 7-jähriger Junge wurde nachts von seiner Mutter in die Klinik gebracht, da er über Schmerzen im rechten Unterarm und Bewegungsstörungen der Finger der rechten Hand klagte. Am selben Morgen war er von einer Schaukel gestürzt und hatte sich den rechten Ellenbogen stark gestoßen, woraufhin er bereits in der Klinik behandelt wurde. Laut den medizinischen Unterlagen wurden Schwellungen und eine Deformität des rechten Ellenbogens festgestellt, und auf dem Röntgenbild wurde eine suprakondyläre Humerusfraktur (Oberarmbruch) diagnostiziert. Eine manuelle Reposition und Schienenfixierung wurden durchgeführt. Acht Stunden nach der Rückkehr nach Hause verschlimmerten sich die Schmerzen, und er konnte seine rechten Finger nicht mehr bewegen, was zu einem erneuten Besuch führte. Der Junge ist 110 cm groß und wiegt 19 kg. Nach dem Entfernen der Schiene und des Verbandes wurde eine deutliche Schwellung des rechten Unterarms festgestellt. Der Junge war nicht in der Lage, seine Finger aktiv zu beugen oder zu strecken, und klagte über starke Schmerzen bei passiver Streckung. Der Puls der Radialarterie war nicht tastbar.
Welche Behandlung ist für diesen Patienten angemessen?
a. Fasziotomie
b. Traktionsbehandlung
c. Gipsfixierung
d. Bewegungsübungen der Finger
e. Offene Reposition und interne Fixierung der Fraktur
Die richtige Antwort ist a. Fasziotomie.
- Der Junge zeigt Anzeichen eines Kompartmentsyndroms, einer schwerwiegenden Erkrankung, bei der ein erhöhter Druck in einem Muskelkompartment den Blutfluss verringert, Nervenschäden verursacht und zu einer Ischämie (Minderdurchblutung) der Muskeln führt. Die Hauptsymptome sind starke Schmerzen bei passiver Bewegung, Schwellung und fehlender Radialispuls (was auf eine beeinträchtigte Durchblutung hinweist). Eine sofortige Behandlung ist erforderlich, um dauerhafte Schäden zu verhindern.
- Eine Fasziotomie ist das chirurgische Verfahren zur Druckentlastung im Kompartment und zur Wiederherstellung des Blutflusses.
- Offene Reposition und interne Fixierung kann bei Frakturen erforderlich sein, aber in diesem Fall ist die unmittelbare Priorität die Druckentlastung durch das Kompartmentsyndrom.
118A38
Eine 43-jährige Frau bemerkte eine Rötung in ihrem linken Auge und kam zur Untersuchung. Sie hat keine Vorgeschichte von Verletzungen oder Operationen und verspürt keine subjektiven Symptome. Es
gibt keinen Augenausfluss. Ein Foto ihres linken Auges wird gezeigt.
Was ist die wahrscheinlichste Diagnose?
a. Hagelkorn (Chalazion)
b. Wimpernfehlstellung (Trichiasis)
c. Ektropium
d. Bindehautunterblutung (Hyposphagma)
e. Epidemische Keratokonjunktivitis

Die wahrscheinlichste Diagnose ist d. Bindehautunterblutung (Hyposphagma).
- Das Bild zeigt ein rotes Areal unter der Bindehaut, was typisch für eine subkonjunktivale Blutung ist, die auftritt, wenn kleine Blutgefäße unter der Bindehaut reißen und bluten. Es tritt oft plötzlich auf, sieht erschreckend aus, ist jedoch in der Regel schmerzlos und selbstlimitierend.
- Ein Hagelkorn ist eine Schwellung im Augenlid.
- Wimpernfehlstellung führt zu fehlgeleiteten Wimpern, die das Auge reizen und Beschwerden verursachen.
- Ektropium ist eine Auswärtsdrehung des Augenlids.
- Epidemische Keratokonjunktivitis ist eine Infektion, die normalerweise mit deutlichen Symptomen wie Augenschmerzen, Ausfluss und Reizungen einhergeht.
118A40
Eine 65-jährige Frau (2 Schwangerschaften, 1 Geburt) kam in die Klinik und klagte über einen Knoten in ihrer Brust. Sie hatte vor etwa 10 Jahren einen Knoten in ihrer linken Brust bemerkt, diesen
jedoch unbehandelt gelassen. Vor Kurzem traten Schmerzen auf, weshalb sie sich untersuchen ließ. Es gibt keine familiäre Vorgeschichte von Brustkrebs. Ihre Größe beträgt 160 cm, Gewicht 60 kg,
Körpertemperatur 36,0°C, Puls 80 Schläge pro Minute (regelmäßig), und der Blutdruck liegt bei 146/90 mmHg. Bei der Untersuchung zeigte sich eine Hautdelle an der linken Brust, und ein 3 cm großer
Knoten war tastbar. Eine Mammographie ergab einen hochdichten Tumorschatten mit spikulären Rändern und polymorphen Mikrokalzifikationen.
Was ist die Diagnose?
a. Brustkrebs
b. Mastopathie (Fibrozystische Brusterkrankung)
c. Phylloidtumor
d. Chronische Mastitis
e. Fibroadenom
Die richtige Diagnose ist a. Brustkrebs.
- Die spikulären Ränder und die polymorphen Mikrokalzifikationen, die auf der Mammographie zu sehen sind, sind charakteristische Befunde, die auf Brustkrebs hindeuten. Das Vorhandensein eines lang bestehenden Knotens, das neu auftretende Schmerzgefühl und die Hautdellen deuten ebenfalls klinisch auf eine bösartige Veränderung hin.
- Andere Erkrankungen wie Fibroadenom und Mastopathie sind in der Regel gutartig.
118A41
Eine 53-jährige Frau (2 Schwangerschaften, 1 Geburt), die mit 51 Jahren in die Menopause eingetreten ist, kam in die Klinik und klagte über unregelmäßige vaginale Blutungen. Seit etwa drei
Monaten hatte sie leichte unregelmäßige Blutungen bemerkt, und vor zwei Wochen nahm die Blutung zu, was sie dazu veranlasste, ärztlichen Rat einzuholen. In ihrer Krankengeschichte und
Familienanamnese gibt es keine bemerkenswerten Befunde. Ihre Größe beträgt 161 cm, Gewicht 65 kg, Körpertemperatur 36,2°C, Puls 84 Schläge pro Minute (regelmäßig), und Blutdruck 140/78 mmHg. Bei
der gynäkologischen Untersuchung ist die Gebärmutter leicht vergrößert, aber gut beweglich, und es sind keine tastbaren Adnexmassen vorhanden. Blutwerte: Erythrozyten 3,2
Millionen, Hb 9,9 g/dL, Ht 31 %, Leukozyten 6.300, Thrombozyten 210.000, PT-INR 1,0 (Normalwert 0,9–1,1). Blutbiochemie: Gesamteiweiß 6,9 g/dL, Albumin 3,7 g/dL, Gesamtbilirubin
0,9 mg/dL, direktes Bilirubin 0,2 mg/dL, AST 18 U/L, ALT 16 U/L, LDH 186 U/L (Normalbereich 124–222), γ-GT 32 U/L (Normalbereich 9–32), BUN 14 mg/dL, Kreatinin 0,7 mg/dL, CEA 3,2 ng/mL
(Normalwert < 5), CA19-9 28 U/mL (Normalwert < 37), CA125 52 U/mL (Normalwert < 35), CRP 1,0 mg/dL. Die Endometriumzytologie ist positiv, und eine Biopsie ergab ein endometrioides
Karzinom. Eine kontrastmittelverstärkte CT-Untersuchung des Beckens zeigte keine signifikante Lymphadenopathie oder Fernmetastasen. Ein T2-gewichtetes sagittales MRT des Beckens wird gezeigt.
Welche Behandlung ist für diese Patientin angezeigt?
a. Chirurgische Therapie
b. Antibiotika-Therapie
c. Intraarterielle Chemotherapie
d. Chemoradiotherapie
e. Brachytherapie

Die richtige Behandlung ist a. Chirurgische Therapie.
- Aufgrund der Diagnose eines endometrioiden Karzinoms und dem Fehlen von vergrößerten Lymphknoten oder Fernmetastasen in den bildgebenden Untersuchungen ist die angemessene Erstbehandlung eine Operation. Üblicherweise umfasst die Operation bei Endometriumkarzinomen eine totale Hysterektomie, eine bilaterale Salpingo-Oophorektomie und oft auch eine Lymphadenektomie, um den Tumor vollständig zu entfernen und das Stadium der Erkrankung zu bestimmen.
- Weitere Optionen wie Chemotherapie, Strahlentherapie oder Brachytherapie können in späteren Stadien oder bei anderen Befunden in Betracht gezogen werden, aber die Operation ist in diesem Fall die primäre Behandlungsform.
118A42
56-jährige Frau. Sie wurde mit einem Krampfanfall als Hauptbeschwerde per Krankenwagen eingeliefert. Seit etwa einem Monat hatte sie Kopfschmerzen bemerkt, die sie jedoch mit rezeptfreien
Schmerzmitteln behandelte. Zu Hause erlitt sie ihren ersten generalisierten Krampfanfall, woraufhin ihre Familie einen Krankenwagen rief. Beim Eintreffen war ihr Bewusstseinsgrad JCS II-10. Ihre
Vitalzeichen waren wie folgt: Körpertemperatur 36,7°C, Herzfrequenz 96/min, regelmäßig, Blutdruck 136/86 mmHg, Atemfrequenz 16/min, SpO2 98% (unter Sauerstoffgabe von 2 L/min über Nasenkanüle).
Die Pupillen waren beidseitig 3 mm groß mit zügiger Lichtreaktion. Der generalisierte Krampfanfall dauerte nur wenige Minuten, danach zeigte sie eine unvollständige Lähmung der rechten
Körperseite. Eine native Kopf-CT (Koronarschnitt) und eine kontrastverstärkte T1-gewichtete MRT (axialer Schnitt) wurden durchgeführt.
Was ist die wahrscheinlichste Diagnose?
a. Glioblastom
b. Meningeom
c. Hirnabszess
d. Schwannom
e. Metastasierender Hirntumor


Die Antwort ist b. Meningeom.
- Ein Meningiom ist ein gutartiger, langsam wachsender Tumor, der aus den Hirnhäuten, den Membranen, die das Gehirn und das Rückenmark umgeben, entsteht. Es ist die häufigste Art von Hirntumor und äußert sich oft durch Anfälle, Kopfschmerzen und fokale neurologische Ausfälle wie Schwäche oder Lähmung auf einer Seite, wie bei dieser Patientin.
- Die MRT- und CT-Bilder zeigen das gut abgegrenzte, nicht-invasive Erscheinungsbild der Masse in der Nähe der Hirnhäute (außerhalb des Hirngewebes).
118A43
Eine 21-jährige Frau stellte sich mit Beschwerden über Nasenausfluss, verstopfte Nase und Niesen vor, die vor zwei Wochen begannen. Seit dem Frühling vor drei Jahren hatte sie ähnliche Symptome bemerkt. In einer nahegelegenen Praxis wurden ihr Antihistaminika verschrieben, die die Symptome vorübergehend verbesserten, aber Anfang März verschlimmerten sich die Beschwerden wieder. Beide Seiten der Nasenschleimhaut waren geschwollen, und es wurde ein wässriger Nasenausfluss festgestellt. Der Eosinophilentest des Nasensekrets war positiv. Sie äußerte den Wunsch, die Symptome so schnell wie möglich zu lindern.
Welche Behandlung ist angemessen?
a. Orale Antibiotika
b. Desensibilisierungstherapie
c. Orale Immunsuppressiva
d. Nasale Laserchirurgie
e. Nasale Kortikosteroide
Die richtige Antwort ist e. Nasale Kortikosteroide.
- Die Symptome der Patientin (verstopfte Nase, Nasenausfluss und Niesen), die sich während bestimmter Jahreszeiten (Frühling) verschlimmern, deuten auf eine allergische Rhinitis hin, wahrscheinlich durch saisonale Allergene wie Pollen ausgelöst. Das Vorhandensein von Eosinophilen im Nasensekret bestätigt eine allergische Komponente.
- Nasale Kortikosteroide sind die Behandlung der ersten Wahl bei allergischer Rhinitis.
- Immunsuppressiv wären zu stark für eine allergische Rhinitis.
- Desensibilisierungstherapie kann für die langfristige Behandlung in Betracht gezogen werden, bietet jedoch keine schnelle Linderung.
- Laserchirurgie ist keine Erstlinientherapie bei allergischer Rhinitis.
118A44
Eine 22-jährige Frau stellte sich mit Kopfschmerzen und Ödemen vor. Seit zwei Wochen hatte sie Fieber und Halsschmerzen und erhielt in einer nahegelegenen Klinik die Diagnose einer Mandelentzündung. Vor zwei Tagen traten Kopfschmerzen und Ödeme an den Beinen auf, die sich allmählich verschlimmerten, weshalb sie die Klinik aufsuchte. Bei den schulischen und betrieblichen Gesundheitsuntersuchungen wurden bisher keine Auffälligkeiten festgestellt. Ihre Größe beträgt 156 cm, ihr Gewicht 45 kg, der Puls 84/min (regelmäßig) und der Blutdruck 156/76 mmHg. Es wurden keine Hautausschläge im Gesicht festgestellt. Herz- und Atemgeräusche waren unauffällig. In beiden Unterschenkeln wurde ein Ödem festgestellt. Der neurologische Befund war unauffällig. Die Urinuntersuchung ergab Proteinurie (2+) und Hämaturie (3+).
Welcher Befund ist bei dieser Patientin am wahrscheinlichsten?
a. C3-Senkung
b. Erhöhtes IgE
c. Positives M-Protein
d. Positive antinukleäre Antikörper (ANA)
e. Positive Antiphospholipid-Antikörper
Der wahrscheinlichste Befund bei dieser Patientin ist a. C3-Senkung.
- Das klinische Bild einer Halsentzündung (Tonsillitis), gefolgt von Ödemen, Proteinurie und Hämaturie, zusammen mit erhöhtem Blutdruck, deutet auf eine poststreptokokken-Glomerulonephritis (PSGN) hin. Ein charakteristisches Merkmal der PSGN ist eine Abnahme des Komplementbestandteils C3, die oft in der akuten Phase beobachtet wird.
118A45
Eine 50-jährige Frau kam mit Beschwerden über Ausschläge an beiden Handflächen und Fußsohlen in die Klinik. Die Ausschläge traten vor einigen Jahren auf und waren seither wechselhaft. Sie litt unter Juckreiz und Schmerzen. Außerdem hatte sie häufig Mandelentzündungen. Sie raucht seit 30 Jahren 20 Zigaretten am Tag. Der Pilztest an den betroffenen Hautstellen war negativ. Fotos ihrer rechten Handfläche und ihres rechten Fußes sind gezeigt.
Welches Gelenk ist bei dieser Patientin am ehesten von Arthritis betroffen?
a. Kiefergelenk
b. Sternoklavikulargelenk
c. Distales Interphalangealgelenk
d. Sakroiliakalgelenk
e. Sprunggelenk


Die Antwort ist b. Sternoklavikulargelenk.
- Diese Patientin zeigt eine chronische Geschichte von wiederkehrender palmoplantarer Pustulose, die durch wiederholte Pustelausbrüche an den Handflächen und Fußsohlen gekennzeichnet ist. Diese Erkrankung wird häufig mit der pustulotischen Arthro-Ostitis in Verbindung gebracht, einer Art entzündlicher Arthritis, die typischerweise das Sternoklavikulargelenk betrifft.
- Weitere Anzeichen wie eine Raucheranamnese (was ein bekannter Risikofaktor ist), wiederkehrende Mandelentzündungen und negative Pilztests (die eine Pilzinfektion ausschließen) stützen diese Diagnose.
118A46
Ein 61-jähriger Mann stellte sich mit Schmerzen in der rechten Brust vor. Seit drei Monaten bemerkte er diese Schmerzen, die sich jedoch vor einer Woche verstärkten, woraufhin er sich entschied, ärztliche Hilfe aufzusuchen. Seine Körpertemperatur betrug 36,9°C, sein Puls 84/min und regelmäßig, der Blutdruck 132/80 mmHg, die Atemfrequenz 16/min und die Sauerstoffsättigung (SpO2) lag bei 95 % (Raumluft). Es wurden keine Auffälligkeiten bei den Herztönen festgestellt, jedoch war das Atemgeräusch auf der rechten Seite vermindert. Die Blutwerte ergaben: Erythrozyten 4,71 Millionen, Hb 11,0 g/dL, Hämatokrit 36 %, Leukozyten 9.200 und Thrombozyten 580.000. Die biochemischen Blutuntersuchungen zeigten: einen SCC-Wert von 0,7 ng/mL (Referenzbereich ≤1,5), ProGRP 23,8 pg/mL (Referenzbereich ≤81) und CRP 17 mg/dL. Eine Pleurabiopsie ergab maligne Zellen, die im immunhistochemischen Test positiv auf Calretinin reagierten. Das Röntgenbild des Thorax und das FDG-PET/CT werden dargestellt.
Welche Aussage zu dieser Krankheit ist falsch?
a. Der epitheliale Typ ist der häufigste.
b. Die Prognose ist schlecht.
c. Der CEA-Wert ist normal.
d. Der Hyaluronsäuregehalt im Pleuraerguss ist erhöht.
e. Die Krankheit tritt etwa 5 Jahre nach Asbestexposition auf.


Die falsche Antwort ist e.
- "Eine Pleurabiopsie ergab maligne Zellen, die im immunhistochemischen Test positiv auf Calretinin reagierten," und der FDG-PET/CT-Scan weist auf ein malignes Pleuramesotheliom hin.
- Diese Erkrankung entwickelt sich typischerweise Jahrzehnte nach Asbestexposition, normalerweise 20 bis 50 Jahre nach der Exposition. Der epitheloide Typ ist der häufigste. Die Prognose ist schlecht. CEA (Carcinoembryonales Antigen)-Werte sind bei Mesotheliomen normalerweise normal, was hilft, es von einem Adenokarzinom zu unterscheiden. Hyaluronsäure-Spiegel im Pleuraerguss sind erhöht.
118A47
Ein 68-jähriger Mann wurde von seiner Frau in die Klinik gebracht, da sie sich Sorgen um sein Verhalten im Schlaf machte. Mehrmals pro Woche, etwa anderthalb Stunden nach dem Einschlafen, begann
er laut zu schreien, setzte sich plötzlich auf und verhielt sich, als ob er gegen etwas kämpfen würde. Wenn seine Frau ihn zurückhielt, kam er wieder zu sich und sagte: „Ich habe geträumt“. Dann
schlief er wieder ein und erinnerte sich am nächsten Morgen daran, dass dies im Traum passiert war. Tagsüber zeigt er keine abnormalen Verhaltensweisen. Körperlich berichtet er, dass sich sein
Körper steif anfühlt und seine Bewegungen langsamer geworden sind. Außerdem ist ihm ein nachlassendes Gedächtnis bewusst. Seine Körpergröße beträgt 168 cm, sein Gewicht 60 kg. In allen vier
Gliedmaßen wird eine Muskelsteifigkeit festgestellt. Im Mini-Mental-State-Examination-Test (MMSE) erzielt er 21 Punkte (von 30). Bluttests, biochemische Tests, EEG und ein einfaches Kopf-MRT
zeigen keine Auffälligkeiten.
Welche der folgenden Schlafstörungen liegt bei diesem Patienten wahrscheinlich vor?
a. Nächtlicher Verwirrtheitszustand (Delirium)
b. Schlafwandeln
c. Narkolepsie
d. Restless-Legs-Syndrom
e. REM-Schlaf-Verhaltensstörung
Die richtige Antwort ist e. REM-Schlaf-Verhaltensstörung (REM sleep behavior disorder, RBD).
- Bei der REM-Schlaf-Verhaltensstörung (RBD) handelt es sich um eine Erkrankung, bei der Menschen ihre Träume während der REM-Phase (Rapid Eye Movement) des Schlafs ausleben. Normalerweise tritt während des REM-Schlafs eine Muskelatonie (vorübergehende Lähmung) auf, um Bewegungen zu verhindern. Bei RBD versagt dieser Mechanismus jedoch, wodurch die betroffene Person in der Lage ist, ihre Träume körperlich zu „spielen“. Nach diesen Episoden erinnert er sich daran, lebhafte Träume gehabt zu haben.
- Seine Muskelsteifigkeit und der kognitive Abbau (wie durch die Mini-Mental-State-Examination mit 21 Punkten angezeigt) könnten auf zugrunde liegende neurologische Erkrankungen wie Morbus Parkinson oder Demenz mit Lewy-Körperchen hinweisen, die oft mit RBD in Verbindung gebracht werden.
- Nächtliches Delirium führt typischerweise zu Verwirrung in der Nacht, beinhaltet jedoch nicht das Ausleben von Träumen.
- Schlafwandeln tritt während des Non-REM-Schlafs auf und ist mit unbewussten Bewegungen verbunden, oft ohne Erinnerung an das Ereignis.
- Narkolepsie führt zu übermäßiger Tagesmüdigkeit und plötzlichen Schlafattacken, jedoch nicht zu gewalttätigem Verhalten im Schlaf.
- Restless-Legs-Syndrom äußert sich durch einen Bewegungsdrang in den Beinen und ist in der Regel nicht mit dem Ausleben von Träumen verbunden.
118A48
Eine 33-jährige Frau kam mit Fieber in die Klinik. Sie war vor zwei Wochen aus Afrika zurückgekehrt, wo sie zwei Jahre lang gelebt hatte. Vor einer Woche begannen bei ihr Fieber mit Schüttelfrost, Kopfschmerzen und Übelkeit. Alle zwei Tage hat sie Fieber bis zu 40°C, und in einer nahegelegenen Klinik wurden ihr fiebersenkende Schmerzmittel verschrieben. Da das Fieber jedoch nicht besser wurde, suchte sie erneut medizinische Hilfe. Sie ist bei Bewusstsein, ihre Körpertemperatur beträgt 39,3°C, der Puls liegt bei 108 Schlägen pro Minute (regelmäßig), der Blutdruck beträgt 80/48 mmHg, die Atemfrequenz 20 Atemzüge pro Minute, und die Sauerstoffsättigung (SpO2) beträgt 98 % (Raumluft). Das Bild zeigt ein May-Giemsa-gefärbtes peripheres Blutbild dieser Patientin.
Was ist richtig bei dieser Erkrankung?
a. Sie wird durch orale Infektion übertragen.
b. Splenomegalie ist zu beobachten.
c. Ein Impfstoff ist wirksam.
d. Die Inkubationszeit beträgt 3 bis 5 Tage.
e. Chinolon-Antibiotika sind wirksam.

Die richtige Antwort ist b. Eine Splenomegalie wird beobachtet.
- Diese Patientin leidet wahrscheinlich an Malaria, die in vielen Teilen Afrikas endemisch ist und sich mit den typischen Symptomen von periodisch wiederkehrendem hohem Fieber (oft alle zwei oder drei Tage), Schüttelfrost, Kopfschmerzen und Übelkeit äußert. Der May-Giemsa-gefärbte Blutausstrich würde das Vorhandensein von Plasmodium-Parasiten zeigen und damit die Malaria-Diagnose bestätigen.
- Malaria wird durch den Stich einer infizierten Anopheles-Mücke übertragen.
- Malaria führt häufig zu einer Vergrößerung der Milz (Splenomegalie), da der Körper versucht, die infizierten roten Blutkörperchen und die Malariaparasiten zu beseitigen.
- Es gibt zwar einen Malaria-Impfstoff (RTS,S/AS01), der jedoch nicht vollständig wirksam ist und in vielen Regionen noch nicht weit verbreitet ist
- Die Inkubationszeit für Malaria ist in der Regel reicht von 7 bis 30 Tagen. Malaria wird mit Antimalariamitteln wie Chloroquin oder artemisininbasierten Kombinationstherapien (ACTs) behandelt.
118A49
Ein 64-jähriger Mann wurde mit Brustschmerzen und Atemnot mit dem Krankenwagen eingeliefert. Am Vorabend hatte er Alkohol getrunken und am frühen Morgen bei Reinigungsarbeiten Übelkeit und
Erbrechen verspürt. Später traten plötzlich Brustschmerzen und Atemnot auf, weshalb ein Kollege einen Krankenwagen rief. Die Brustschmerzen verstärkten sich bei tiefem Einatmen. In der
Vorgeschichte ist ein Magengeschwür im Alter von 36 Jahren bekannt. Der Patient war bei klarem Bewusstsein, sein Gesichtsausdruck zeigte jedoch deutliche Beschwerden. Er war 170 cm groß, wog 62
kg und hatte eine Körpertemperatur von 36,0 °C. Die Herzfrequenz betrug 98 Schläge pro Minute, der Rhythmus war regelmäßig. Der Blutdruck lag bei 152/104 mmHg, die Atemfrequenz bei 24 Atemzügen
pro Minute, und der Sauerstoffsättigungswert (SpO2) betrug 98 % (unter Sauerstoffgabe mit einer 10-Liter-Maske pro Minute). Die Haut war feucht, und es war kalter Schweiß vorhanden. Die Lid- und
Bindehautkonjunktiven zeigten keine Auffälligkeiten. Der Mundraum war trocken, mit Erbrochenem verschmiert. Die Herztöne waren unauffällig, jedoch waren die Atemgeräusche auf der linken Seite
vermindert. Am Bauch zeigten sich keine Auffälligkeiten. Die Blutuntersuchung ergab folgende Werte: Erythrozyten 4,6 Millionen, Hämoglobin 17,6 g/dL, Hämatokrit 52 %, Leukozyten
19.000, Thrombozyten 360.000. Die Blutbiochemie zeigte Gesamtprotein 6,7 g/dL, Gesamtbilirubin 0,5 mg/dL, AST 19 U/L, ALT 13 U/L, BUN 13 mg/dL, Kreatinin 0,6 mg/dL, Blutzucker 98 mg/dL und CRP
1,1 mg/dL. Im EKG wurden keine Auffälligkeiten festgestellt. Eine liegende Thorax-Röntgenaufnahme und eine Thorax-CT ohne Kontrastmittel werden gezeigt.
Was ist die wahrscheinlichste Diagnose?
a. Gastroösophageale Refluxkrankheit
b. Rupturiertes Aortenaneurysma
c. Ösophagusachalasie
d. Boerhaave-Syndrom
e. Mallory-Weiss-Syndrom


Die Antwort ist d. Boerhaave-Syndrom.
- Das Boerhaave-Syndrom ist ein spontaner Riss der Speiseröhre, der typischerweise durch einen plötzlichen Anstieg des intraösophagealen Drucks in Kombination mit negativem intrathorakalem Druck verursacht wird, oft aufgrund von starkem Erbrechen oder Würgen, gefolgt von plötzlich einsetzendem Brustschmerz und Atemnot. Radiologische Befunde können Anzeichen von Pneumomediastinum (Luft im Mediastinum), Pleuraerguss oder einer Mediastinalverbreiterung zeigen. Es erfordert eine sofortige Diagnose und Behandlung.
- Es unterscheidet sich vom Mallory-Weiss-Syndrom, das einen Riss in der Schleimhaut der Speiseröhre umfasst und in der Regel zu Blutungen, aber nicht zu einem vollständigen Riss führt.
118A50
Eine 85-jährige Frau wurde mit einer Fraktur des linken Oberschenkelhalses ins Krankenhaus eingeliefert und musste Bettruhe einhalten. Bei der Aufnahme waren Muskelkraft und Sensibilität im
linken Unterschenkel normal, aber am nächsten Tag konnte sie ihren linken Fuß nicht mehr nach oben bewegen. Bei der Untersuchung stellte sich heraus, dass sie ihren linken Knöchel nicht
dorsalflektieren konnte und eine verminderte Sensibilität auf dem Fußrücken des linken Fußes hatte. Das linke Bein war nach außen rotiert.
Wählen Sie die wahrscheinlichste Ursache für die verminderte Bewegung des Knöchels aus.
a. Hirninfarkt
b. Lumbaler Bandscheibenvorfall
c. Peroneus〈Fibular〉Nervenlähmung
d. Tiefe Venenthrombose
e. Achillessehnenruptur
Die Antwort ist c. Peroneus〈Fibular〉Nervenlähmung.
- Der Peroneusnerv, ein Ast des Ischiasnervs, versorgt die Muskeln, die für die Dorsalflexion des Fußes (wie den Musculus tibialis anterior) verantwortlich sind, und übermittelt Empfindungen auf der oberen (dorsalen) Seite des Fußes. Eine Peroneus〈Fibular〉Nervenlähmung kann durch Druck oder Trauma im Bereich des Fibulakopfes (Wadenbein) auftreten, was passieren kann, wenn das Bein nach außen rotiert ist oder wenn die Patientin längere Zeit bettlägerig ist und dabei Druck auf diesen Bereich ausgeübt wird.
- Hirninfarkt würde in der Regel mit anderen neurologischen Defiziten einhergehen.
- Lumbaler Bandscheibenvorfall würde typischerweise Schwäche und sensorische Veränderungen in einem anderen Bereich verursachen.
- Tiefe Venenthrombose verursacht Beinschmerzen und Schwellungen.
- Achillessehnenruptur beeinträchtigt die Plantarflexion (das Herunterdrücken des Fußes).
118A51
Eine 50-jährige Frau wurde mit dem Rettungswagen wegen Herzklopfen ins Krankenhaus gebracht. Seit einigen Monaten spürte sie etwa einmal pro Woche Herzklopfen, das aber schnell wieder abklang,
sodass sie sich keine Sorgen machte. Um 20 Uhr, während eines Abendessens mit der Familie, verspürte sie plötzlich Herzklopfen und Atemnot, woraufhin ihre Familie einen Rettungswagen rief. Ihre
Krankheits- und Familienanamnese weist keine besonderen Auffälligkeiten auf. Sie ist bei Bewusstsein, 160 cm groß und 54 kg schwer. Ihre Körpertemperatur beträgt 36,6°C, die Herzfrequenz 136
Schläge pro Minute, regelmäßig, der Blutdruck 126/90 mmHg und die Atemfrequenz 36 Atemzüge pro Minute. Ihre Sauerstoffsättigung beträgt 98 % bei Raumluft. Es sind keine Geräusche über den
Halsgefäßen zu hören, und es zeigt sich keine Halsvenenstauung. Herz- und Atemgeräusche sind normal. Ein 12-Kanal-Elektrokardiogramm (EKG) wird als nächstes gezeigt. Sie wird an einen Herzmonitor
angeschlossen, und eine intravenöse Leitung wird in ihrem linken Unterarm gelegt. Trotz eines 30-sekündigen Valsalva-Manövers bessert sich die Tachykardie nicht. Nach Bestätigung, dass sie keine
Asthma-Anamnese hat, wird die Gabe von Adenosintriphosphat (ATP) geplant. Der Patientin wird erklärt, dass nach der Verabreichung vorübergehendes Brustunbehagen auftreten kann.
Welche Verabreichungsmethode ist korrekt?
a. Sublinguale Verabreichung
b. Subkutane Injektion
c. Intramuskuläre Injektion
d. Schnelle intravenöse Injektion
e. Kontinuierliche intravenöse Infusion

Die Antwort ist d. Schnelle intravenöse Injektion.
- Adenosin wird verabreicht, um die elektrische Überleitung am atrioventrikulären (AV) Knoten zu reduzieren, zur Behandlung einer supraventrikulären Tachykardie (SVT), wie sie bei diesem Patienten beobachtet wurde.
- Da die Halbwertszeit von Adenosin sehr kurz ist (etwa 10 Sekunden), muss es ohne Verzögerung zum Herzen gelangen, bevor es metabolisiert wird, um seine Wirksamkeit zu erhalten.
118A52
Ein 21-jähriger Mann wurde wegen Brust- und Rückenschmerzen mit dem Rettungswagen ins Krankenhaus gebracht. Er verlor während des Duschens das Bewusstsein. Sein Bewusstsein kehrte innerhalb
weniger Minuten zurück, aber Brust- und Rückenschmerzen traten auf, woraufhin der Rettungsdienst gerufen wurde. Bei ihm wurde in der Kindheit eine Linsenluxation diagnostiziert, und er trägt eine
Brille. Er ist ein Triathlet an der Universität. Es gibt keine bedeutsame familiäre Vorgeschichte. Er ist wach und ansprechbar. Seine Körpergröße beträgt 186 cm, Gewicht 65 kg, Körpertemperatur
36,3°C, Herzfrequenz 64 Schläge pro Minute (regelmäßig), Blutdruck 132/50 mmHg, Atemfrequenz 20 Atemzüge pro Minute und Sauerstoffsättigung 100 % mit einer Maske bei 5 l/min Sauerstoffzufuhr. Ein
diastolisches Herzgeräusch von Levine 2/6 ist am linken Sternalrand im vierten Interkostalraum zu hören. Er hat lange Gliedmaßen. Das EKG zeigt keine Auffälligkeiten. Die
kontrastmittelverstärkten Thorax-CT-Bilder in horizontaler, koronarer und sagittaler Ansicht werden gezeigt. Eine Notoperation wurde durchgeführt, und er soll 10 Tage nach der Operation entlassen
werden.
Welche der folgenden Erklärungen an den Patienten ist falsch?
a. „Sie müssen Betablocker einnehmen.“
b. „Es ist in Ordnung, das Triathlon-Training fortzusetzen.“
c. „Regelmäßige Bildgebung Ihrer Aorta ist notwendig.“
d. „Suchen Sie das Krankenhaus auf, wenn Sie Brust- oder Rückenschmerzen haben.“
e. „Sie können eine genetische Beratung in Anspruch nehmen.“

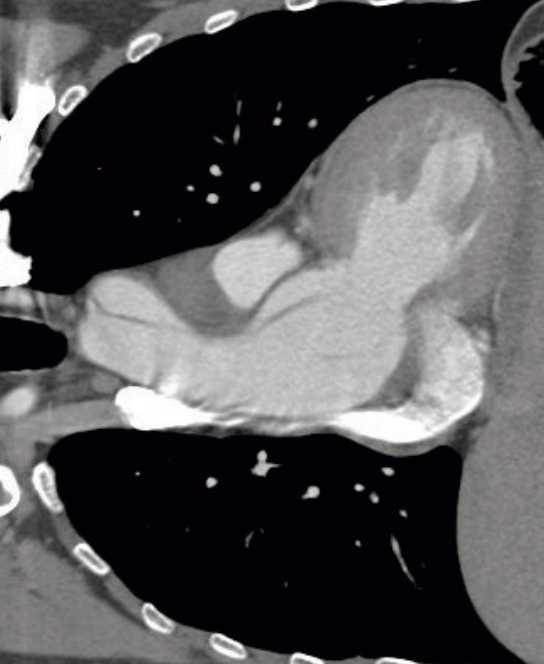

Die Antwort (falsche Wahl) ist b. („Es ist in Ordnung, das Triathlon-Training fortzusetzen“).
- Die Symptome dieses Patienten, wie Linsenluxation (Ektopia lentis), große Körpergröße, lange Gliedmaßen und die dringende Operation an der Aorta, deuten stark auf das Marfan-Syndrom hin, eine genetische Störung, die das Bindegewebe, insbesondere die Aorta, beeinträchtigt.
- Er hat ein hohes Risiko für eine lebensbedrohliche Aortendissektion, bei der es zu einem Riss in der Wand der Aorta kommt. Daher muss er auf Hochleistungssport verzichten und benötigt genetische Tests sowie regelmäßige Kontrollen, während er Betablocker einnimmt.
118A53
Eine 48-jährige Frau wurde zur weiteren Abklärung überwiesen, nachdem bei der Mammographie im Rahmen der Brustkrebsvorsorge ein Tumor entdeckt wurde. Ein 25 mm großer Tumor wurde im oberen
äußeren Quadranten der rechten Brust getastet.
Welche Untersuchung sollte als nächstes durchgeführt werden?
a. Kopf-MRT
b. Brust-MRT
c. Kontrastmittelverstärktes Thorax-CT
d. Brustultraschall
e. Knochenszintigraphie
Die Antwort ist d. Brustultraschall.
- Eine Masse im oberen äußeren Quadranten der Brust ist eine häufige Erscheinungsform von Brustkrebs. Der Brustultraschall ist die einfachste und am wenigsten invasive Option unter den fünf Auswahlmöglichkeiten und liefert detailliertere Informationen, einschließlich Größe, Form, Ränder und ob die Masse gutartig oder bösartig ist, im Vergleich zur Mammographie.
- Weitere Tests oder eine Biopsie sollten in der nächsten Phase durchgeführt werden, falls erforderlich.
118A54
Eine 45-jährige Frau wurde aufgrund plötzlicher Brustschmerzen mit dem Rettungswagen eingeliefert. Nach dem Abendessen verspürte sie heute starke Schmerzen in der vorderen Brust.
Sie legte sich hin und ruhte sich aus, doch nach 30 Minuten besserten sich die Symptome nicht, und ihre Familie rief den Rettungswagen. Mit 3 Jahren hatte sie Fieber und einen
Hautausschlag (Details unbekannt). Seit fünf Jahren nimmt sie jährlich an Gesundheitsuntersuchungen teil, bei denen keine Auffälligkeiten festgestellt wurden. Sie hat keine
Raucher- oder Alkoholvorgeschichte. Sie ist bei Bewusstsein, hat eine Körpergröße von 162 cm, ein Gewicht von 47 kg, eine Körpertemperatur von 36,7 °C, eine Herzfrequenz von 96
Schlägen/Minute, einen regelmäßigen Rhythmus, einen Blutdruck von 146/88 mmHg und eine Atemfrequenz von 24 Atemzügen/Minute. Der Sauerstoffsättigungswert (SpO2) beträgt 95 %
(Raumluft). Es sind keine abnormalen Herz- oder Lungengeräusche zu hören. Der Bauch ist flach und weich, und weder Leber noch Milz sind tastbar. Immunserologische
Befunde: Der Schnelltest auf kardiales Troponin T ist positiv. Ein 12-Kanal-EKG bei der Aufnahme zeigt eine ST-Senkung in den inferioren Ableitungen. Das Bild der rechten
Koronarangiographie ist dargestellt.
Was ist die Ursache der Koronararterienläsion?
a. Kawasaki-Krankheit
b. Buerger-Krankheit
c. Takayasu-Arteriitis
d. Marfan-Syndrom
e. Takotsubo-Kardiomyopathie

Die Antwort ist a. Kawasaki-Krankheit.
- Die Kawasaki-Krankheit ist eine akute Vaskulitis, die hauptsächlich Kinder betrifft und Symptome wie Fieber und Hautausschlag zeigt, wie in der Vorgeschichte dieses Patienten. Diese Krankheit kann langfristig die Koronararterien schädigen, was zu Aneurysmen und Stenosen führt, die wiederum eine ischämische Herzerkrankung oder akute Koronarsyndrome im Erwachsenenalter verursachen können. Dieses typische Szenario zeigt sich bei diesem Patienten.
118A55
Ein 73-jähriger Mann stellte sich mit Fieber und Kopfschmerzen als Hauptbeschwerden vor. In letzter Zeit fühlte er sich schnell erschöpft und hatte in den letzten drei Monaten 3 kg an Gewicht
verloren. Seit einem Monat hatte er leichtes Fieber und Kopfschmerzen, die sich vor fünf Tagen verstärkten. Seine Familie bemerkte abnormales Verhalten, wie z. B. dass er die Toilette
verwechselte oder mitten in der Nacht nach Essen verlangte. Sein Bewusstsein war getrübt. Er ist 168 cm groß, wiegt 59 kg, hat eine Körpertemperatur von 38,2°C, eine Herzfrequenz von 92
Schlägen/Minute und einen Blutdruck von 140/92 mmHg. Die neurologische Untersuchung zeigt Nackensteifigkeit, eine Abduzensparese des rechten Auges und eine motorische Fazialisparese auf der
rechten Seite. Befunde der Liquoruntersuchung: Das Aussehen ist klar, Eröffnungsdruck 200 mmH2O (Normalwert 70–170), Zellzahl 250/mm³ (alle mononukleäre Zellen) (Normalwert 0–2),
Glukose 25 mg/dL (Normalwert 50–75), Eiweiß 180 mg/dL (Normalwert 15–45), Adenosindeaminase (ADA) 15 IU/L (Normalwert ≤8). Die kraniale CT zeigt keine Erweiterung der Ventrikel.
Was ist die Diagnose?
a. Tuberkulöse Meningitis
b. Myasthenia gravis
c. Normaldruckhydrozephalus
d. Multiple Sklerose
e. Fazialisparese (Bell-Lähmung)
Die Antwort ist a. Tuberkulöse Meningitis.
- Meningitis zeigt typischerweise Fieber, Kopfschmerzen, Nackensteifigkeit und Hirnnervenlähmungen. Außerdem hat die tuberkulöse Meningitis eine spezifische klinische Präsentation, darunter einen allmählichen Beginn der genannten Symptome über Wochen, sowie Verhaltensänderungen und Verwirrung.
- Die Befunde der Zerebrospinalflüssigkeit (Liquor) sind ebenfalls charakteristisch: hoher Eiweißgehalt, niedriger Glukosespiegel, erhöhte Anzahl weißer Blutkörperchen (insbesondere mononukleäre Zellen) und erhöhter Adenosindeaminase (ADA)-Wert, der ein nützlicher Marker für die Diagnose ist.
118A56
Ein 70-jähriger Mann stellt sich mit Steifheit im linken Bein vor. Er wird in einer nahegelegenen Klinik wegen Diabetes und Bluthochdruck behandelt. Vor etwa einem Monat bemerkte er Steifheit und
Krämpfe im linken Bein nach etwa 100 Metern Gehstrecke, was ihn dazu veranlasste, ärztlichen Rat einzuholen. Er raucht seit 50 Jahren täglich 20 Zigaretten. Sein Bewusstsein ist klar. Größe: 178
cm; Gewicht: 84 kg; Körpertemperatur: 36,3°C; Puls: 68/min, regelmäßig; Blutdruck: 168/90 mmHg; SpO2: 96 % (Raumluft). Es gibt keine Anzeichen einer Halsvenenstauung. Herz- und Atemgeräusche sind
normal. Der Bauch ist flach und weich, Leber und Milz sind nicht tastbar. Es gibt kein Ödem an den unteren Gliedmaßen, aber im linken Bein ist eine Kälteempfindung spürbar. Die Pulse in der
linken Kniekehlenarterie, der linken Fußrückenarterie und der linken hinteren Schienbeinarterie sind vermindert. Der Knöchel-Arm-Index (ABI) zeigt einen Wert von 0,67 auf der linken Seite und
1,03 auf der rechten Seite. Eine Gefäßangiographie des linken Beins ist abgebildet.
Welche der folgenden Anweisungen ist für diesen Patienten nicht geeignet?
a. „Bitte hören Sie auf zu rauchen.“
b. „Bitte reduzieren Sie Ihr Gewicht.“
c. „Bitte kühlen Sie Ihr linkes Bein.“
d. „Vermeiden Sie Verletzungen am linken Bein.“
e. „Machen Sie weiter Spaziergänge als Teil einer Bewegungstherapie.“

Die Antwort (falsche Wahl) ist c. („Bitte kühlen Sie Ihr linkes Bein“).
- Dieser Patient wird wegen Bluthochdruck und Diabetes behandelt. Er zeigt außerdem Symptome von verminderten Pulsen, Kälte, Schmerzen, Claudicatio (Krampf beim Gehen) und einem niedrigen ABI (Knöchel-Arm-Index) im linken Bein, was auf eine periphere arterielle Verschlusskrankheit (pAVK) hinweist.
- Das Bild zeigt eine Verengung der Arterien, die durch Nichtrauchen, Gewichtsabnahme, Wärmen des Beins (nicht Kühlen), Bewegung und andere Maßnahmen behandelt werden muss.
118A57
Ein 74-jähriger Mann wurde mit Bauchschmerzen und Erbrechen per Rettungswagen eingeliefert. Seit dem Vortag hatte er Bauchschmerzen und konnte keine Nahrung zu sich nehmen. Am frühen Morgen kam es zu Erbrechen, weshalb der Rettungsdienst gerufen wurde. Im Alter von 28 Jahren wurde bei ihm ein Zwölffingerdarmgeschwür behandelt. Sein Gesichtsausdruck zeigte deutliche Schmerzen. Körpergröße: 160 cm, Gewicht: 50 kg. Temperatur: 37,2°C, Herzfrequenz: 144/min, regelmäßig, Blutdruck: 86/60 mmHg, Atemfrequenz: 22/min, SpO2 99% bei Sauerstoffgabe von 5 L/min über Maske. Die Haut war feucht, mit kaltem Schweiß. Es gab keine Auffälligkeiten an der Bindehaut oder Sklera. Der Mundraum war trocken. Herzgeräusche waren normal. Der Bauch war bretthart mit muskulärer Abwehrspannung. Blutwerte: Erythrozyten 5,99 Millionen, Hämoglobin 19,0 g/dL, Hämatokrit 55%, Leukozyten 12.000 (87% segmentkernige Neutrophile, 0% Eosinophile, 0% Basophile, 2% Monozyten, 11% Lymphozyten), Thrombozyten 190.000, PT-INR 1,2 (Normbereich 0,9–1,1). Biochemische Tests zeigten: Gesamtprotein 5,6 g/dL, Albumin 3,3 g/dL, Gesamtbilirubin 0,7 mg/dL, AST 24 U/L, ALT 18 U/L, LDH 204 U/L (Normbereich 124–222), ALP 46 U/L (Normbereich 38–113), γ-GT 29 U/L (Normbereich 13–64), Amylase 235 U/L (Normbereich 44–132), CK 632 U/L (Normbereich 59–248), BUN 33 mg/dL, Kreatinin 2,2 mg/dL, Harnsäure 16,4 mg/dL, Glukose 206 mg/dL, HbA1c 6,0% (Normbereich 4,9–6,0), Na 137 mEq/L, K 4,4 mEq/L, Cl 98 mEq/L, Ca 8,7 mg/dL. CRP: 40 mg/dL. Eine CT-Aufnahme des Abdomens im Lungenfenster ist gezeigt.
Welche Maßnahme ist erforderlich?
a. Magenspülung
b. Notoperation
c. Hämodialyse
d. Einführen einer Magensonde
e. Thoraxdrainage

Die Antwort ist b. Notoperation.
- Der Patient wurde in der Vergangenheit wegen eines Zwölffingerdarmgeschwürs behandelt und zeigt nun Anzeichen einer Peritonitis, die durch akute Bauchschmerzen, eine brettharte Bauchdecke und Muskelabwehr gestützt wird. Darüber hinaus weist er Schockzeichen und Hypotonie auf, und der Bluttest zeigt eine erhöhte Anzahl weißer Blutkörperchen sowie einen erhöhten CRP-Wert. Diese Befunde deuten auf die Diagnose eines perforierten peptischen Geschwürs mit Peritonitis hin, einer lebensbedrohlichen Erkrankung, die eine Notfalloperation erfordert.
118A59
Eine 62-jährige Frau stellte sich mit dem Hauptbeschwerdebild von Blutungsflecken in der Klinik vor. Seit mehreren Monaten bemerkte sie Blutergüsse an den Gliedmaßen. Kürzlich traten zahlreiche Petechien am vorderen Brustbereich auf, was sie dazu veranlasste, medizinische Hilfe aufzusuchen. Sie war bei klarem Bewusstsein. Ihre Temperatur betrug 36,2°C, der Puls 68/min, regelmäßig, und der Blutdruck 118/72 mmHg. Petechien wurden am vorderen Brustbereich und an den Gliedmaßen beobachtet. Es gab keine Auffälligkeiten an den palpebralen oder bulbären Bindehautgefäßen. Es waren keine vergrößerten Halslymphknoten tastbar. Herz- und Lungengeräusche waren normal. Der Bauch war flach und weich, ohne tastbare Leber oder Milz. Die Blutuntersuchung ergab: Erythrozyten 3,6 Millionen, Hämoglobin 11,0 g/dL, Hämatokrit 33%, Leukozyten 5.100 (53% Neutrophile, 2% Eosinophile, 6% Monozyten, 39% Lymphozyten), Thrombozyten 26.000. PT-INR 1,0 (Normalbereich 0,9–1,1), aktivierte partielle Thromboplastinzeit (APTT) 30 Sekunden (Kontrollwert 32,2 Sekunden), Serum-FDP 5 µg/mL (Normal ≤10). Die Biochemie zeigte: Gesamtbilirubin 1,0 mg/dL, direktes Bilirubin 0,2 mg/dL, LDH 210 U/L (Normalbereich 124–222), Harnstoffstickstoff 20 mg/dL, Kreatinin 0,7 mg/dL. Im peripheren Blutausstrich wurden keine Auffälligkeiten bei den weißen oder roten Blutkörperchen festgestellt. Ein Knochenmarksausstrich zeigte eine leichte Vermehrung der Megakaryozyten, ohne morphologische Auffälligkeiten der hämatopoetischen Zellen.
Welcher Test wäre nützlich, um die Behandlungsstrategie zu bestimmen?
a. Harnstoff-Atemtest
b. Thrombozytenaggregations-Test
c. Antiphospholipid-Antikörper-Test
d. HLA-Test (Humanes Leukozytenantigen)
e. Anti-ADAMTS-13-Antikörper-Test
Die Antwort ist a. Harnstoff-Atemtest.
- Diese Patientin zeigt eine Thrombozytopenie (niedrige Thrombozytenzahl) und Petechien, aber andere Befunde, einschließlich APTT und FDP, sind normal, was auf eine immunthrombozytopenische Purpura (ITP) hinweist. ITP kann durch eine H. pylori-Infektion ausgelöst werden, die durch den Harnstoff-Atemtest nachgewiesen werden kann. Bei ITP zerstört das abnormale Immunsystem die Thrombozyten.
118A60
Ein 29-jähriger Mann stellte sich in der Klinik mit Atemnot bei Anstrengung vor. Seit mehreren Jahren wurde bei den arbeitsmedizinischen Untersuchungen Bluthochdruck und abnormale Urinbefunde festgestellt, aber er hatte keine ärztliche Behandlung aufgesucht. Vor einer Woche bemerkte er Atemnot beim Treppensteigen, was ihn veranlasste, die Klinik aufzusuchen. Er war bei klarem Bewusstsein. Größe: 172 cm, Gewicht: 82 kg. Temperatur: 36,4 °C, Puls: 104/min, regelmäßig, Blutdruck: 228/132 mmHg, Atemfrequenz: 20/min, SpO2: 96 % (Raumluft). Es wurde keine Jugularvenenstauung festgestellt. Herz- und Atemgeräusche waren normal. Beidseitig wurde ein Drucködem an den Schienbeinen beobachtet. Neurologische Untersuchung unauffällig. Die Urinuntersuchung ergab eine spezifische Dichte von 1,020, Eiweiß 3+, Blut 3+, mit zahlreichen deformierten Erythrozyten im Sediment. Blutuntersuchung: Erythrozyten 4,22 Millionen, Hb 13,7 g/dL, Ht 40 %, Leukozyten 9.800, Thrombozyten 170.000. Biochemische Befunde: Gesamtprotein 6,9 g/dL, Albumin 3,8 g/dL, Harnstoffstickstoff 52 mg/dL, Kreatinin 4,0 mg/dL, Na 138 mEq/L, K 2,9 mEq/L, Cl 106 mEq/L.
Welche Untersuchung sollte vor der Einleitung der antihypertensiven Therapie zuerst durchgeführt werden?
a. Kopf-CT
b. Augenhintergrunduntersuchung
c. Karotis-Ultraschall
d. Röntgenaufnahme des Abdomens
e. Knöchel-Arm-Index (ABI)
Die Antwort ist b. Augenhintergrunduntersuchung.
- Dieser Patient leidet nicht nur an schwerem Bluthochdruck, sondern auch an einer Nierenfunktionsstörung, was durch erhöhte Kreatininwerte, Blut-Harnstoff-Stickstoff, Proteinurie, Hämaturie usw. belegt wird.
- Dieser Zustand deutet auf ein fortgeschrittenes Stadium der Hypertonie hin, einschließlich hypertensiver Nephropathie, die ein hohes Risiko für Augenschäden, wie zum Beispiel hypertensive Retinopathie, als Zeichen von Endorganschäden birgt.
- Eine Augenhintergrunduntersuchung ist entscheidend, um Augenschäden frühzeitig zu erkennen und einen Sehverlust zu verhindern.
118A62
Ein 7 Monate alter Junge wurde von seinen besorgten Eltern in die Klinik gebracht, da sie bemerkt hatten, dass er seinen Kopf nach vorne beugt. Er wurde nach 40 Wochen Schwangerschaft mit einem Gewicht von 3.020 g ohne Komplikationen geboren. Er zeigte Blickverfolgung und Fixierung im Alter von 1 Monat, soziales Lächeln im Alter von 2 Monaten und Kontrolle über den Kopf im Alter von 3 Monaten. Vor zwei Wochen begann er, beide Arme auszustrecken und nach oben zu heben, während er gleichzeitig den Kopf nach vorne beugte. Diese Bewegungen traten mehr als 10 Mal in etwa 10-Sekunden-Intervallen auf und wiederholten sich täglich. Zur gleichen Zeit hörte er auf, auf Anreiz zu lächeln, und verlor die Fähigkeit, sich zu drehen und selbstständig zu sitzen.
Was ist die wahrscheinlichste Diagnose?
a. West-Syndrom
b. Absence-Epilepsie
c. Lennox-Gastaut-Syndrom
d. Angeborene myotone Dystrophie
e. Fukuyama-artige angeborene Muskeldystrophie
Die Antwort ist a. West-Syndrom.
- Das West-Syndrom ist durch eine Entwicklungsrückschritt gekennzeichnet und zeigt sich typischerweise im Alter von 4 bis 8 Monaten mit infantilen Spasmen. In dieser Zeit werden wiederholte und plötzliche Beugebewegungen von Kopf, Armen und Beinen in schneller Folge beobachtet.
118A63
Ein 22-jähriger Mann kam mit dem Hauptsymptom Husten in die Klinik. Vor einer Woche traten bei ihm leichtes Fieber und Husten auf, die sich nicht besserten, weshalb er ärztlichen Rat suchte. Er lebt mit seinen Eltern und seinem jüngeren Bruder zusammen. Vor zwei Wochen wurde bei seinem 16-jährigen Bruder, der ähnliche Symptome zeigte, Keuchhusten diagnostiziert. Seit gestern hat er wiederkehrende, anfallsartige Hustenanfälle, die nachts besonders stark sind. Er ist bei Bewusstsein und ansprechbar. Seine Vitalzeichen sind wie folgt: Temperatur 37,1 °C, Puls 108/min (regelmäßig), Blutdruck 124/68 mmHg, Atemfrequenz 22/min und Sauerstoffsättigung (SpO2) 98 % in Raumluft. Herz- und Atemgeräusche sind unauffällig.
Welche Aussage über diese Erkrankung ist richtig?
a. Sie wird über die Luft übertragen.
b. Die Inkubationszeit beträgt 2 bis 3 Tage.
c. Im Stadium des Krampfhustens ist ein exspiratorisches Stridor zu hören.
d. Cephalosporin-Antibiotika sind wirksam.
e. Ein Nukleinsäure-Amplifikationstest ist im katarrhalischen Stadium für die Diagnose nützlich.
Die Antwort ist e. Der Nukleinsäure-Amplifikationstest ist im katarrhalischen Stadium für die Diagnose nützlich.
- Es wird stark vermutet, dass dieser Patient sich mit Bordetella pertussis (Keuchhusten) von seinem jüngeren Bruder angesteckt hat.
- Der Nukleinsäure-Amplifikationstest (z. B. PCR) ist im katarrhalischen Stadium für die Diagnose nützlich. Pertussis wird durch Tröpfcheninfektion und nicht über die Luft übertragen.
- Die Inkubationszeit beträgt typischerweise 7 bis 10 Tage. Im paroxysmalen Stadium wird ein inspiratorisches Keuchen beobachtet, kein exspiratorisches Stridor, das mit einer Obstruktion der oberen Atemwege in Verbindung steht.
- Die Erstlinienbehandlung besteht aus Makrolid-Antibiotika wie Azithromycin und Clarithromycin.
118A64
Eine 72-jährige Frau stellte sich mit (1) verminderter Urinausscheidung als Hauptbeschwerde vor. Seit vier Tagen litt sie unter Erbrechen und Durchfall, wodurch ihre Nahrungsaufnahme verringert wurde. Vor zwei Tagen begann sie, eine allgemeine Müdigkeit zu verspüren, und heute Morgen bemerkte sie eine verminderte Urinausscheidung, weshalb sie die Praxis aufsuchte. Seit 12 Jahren nimmt sie Blutdruckmedikamente ein. Sie ist 154 cm groß, wiegt 48 kg (ihr Gewicht betrug vor zwei Wochen 51 kg). Ihr Puls beträgt 108 Schläge pro Minute, regelmäßig, und ihr Blutdruck liegt bei 100/52 mmHg. Ihr Mund ist trocken. Bei der Untersuchung von Brustkorb und Bauch wurden keine Auffälligkeiten festgestellt. Urinbefunde: Protein 1+, okkultes Blut (–), im Sediment 1–3 Erythrozyten pro Gesichtsfeld, 1–2 Leukozyten/HPF, keine Zylinder. Urinbiochemie: (2) Urin-Natrium 10 mEq/L. Blutbefunde: Erythrozyten 3,00 Millionen, (3) Hämoglobin 10,0 g/dL, Hämatokrit 31%, Leukozyten 9.200, Thrombozyten 350.000. Blutchemie: Harnstoffstickstoff 70 mg/dL, (4) Kreatinin 2,5 mg/dL (vor einem Monat lag es bei 0,9 mg/dL), Natrium 138 mEq/L, (5) Kalium 5,5 mEq/L, Chlorid 98 mEq/L.
Welcher der unterstrichenen Werte ist am nützlichsten für die Differentialdiagnose eines akuten Nierenversagens?
a. (1)
b. (2)
c. (3)
d. (4)
e. (5)
Die Antwort ist b. Urin-Natriumspiegel.
- Es ist wahrscheinlich, dass diese Patientin an einem prärenalen akuten Nierenversagen (AKI) leidet, und nicht an einem intrinsischen Nierenschaden, da der niedrige Urin-Natriumspiegel darauf hindeutet, dass die Nierenfunktion noch intakt ist und Natrium reabsorbieren kann, um die durch Erbrechen und Durchfall verursachte Dehydratation auszugleichen.
118A65
Ein 82-jähriger Mann stürzte und erlitt dabei eine Kopfverletzung, die zu einer Diagnose einer Hirnkontusion führte. Nach der Akutbehandlung wurde er auf einer Rehabilitationsstation aufgenommen. Es ist nun der 30. Tag nach dem Vorfall. Sein Bewusstseinsgrad liegt bei JCS I-2. Sein Blutdruck beträgt 120/78 mmHg. Er ist Rechtshänder. Ein manueller Muskeltest ergab folgende Ergebnisse: 4 für die linke obere und untere Extremität, 1 für die Beugung des rechten Ellbogens, 1 für die Beugung der rechten Finger, 0 für die Streckung der rechten Finger, 1 für die Beugung der rechten Hüfte, 2 für die Streckung des rechten Knies und 0 für die Dorsalflexion des rechten Sprunggelenks. Er hat eine mäßige sensorische Beeinträchtigung in der rechten oberen und unteren Extremität. Er kann fast selbstständig in sitzender Position bleiben. Für das Aufstehen und das Halten des Stehens benötigt er jedoch moderate Unterstützung.
Welche Rehabilitationsmaßnahme sollte zu diesem Zeitpunkt durchgeführt werden?
a. Gehtraining
b. Sitztraining
c. Treppensteigen-Training
d. Schreibtraining mit der rechten Hand
e. Training zum Aufstehen und Halten der Stehposition
Die Antwort ist e. Training zum Aufstehen und Halten der Stehposition.
- Der Patient benötigt derzeit moderate Unterstützung beim Aufstehen und Halten der Stehposition, daher ist das Training dieser Bewegungen am besten geeignet.
- Die anderen Aktivitäten sind für ihn momentan noch zu schwierig.
118A66
Ein 55-jähriger Mann kam mit der Hauptbeschwerde über Schluckbeschwerden in die Klinik. Vor zwei Jahren trat eine Muskelschwäche im rechten Arm auf. Vor einem Jahr wurden seine Beine steif, und er begann leicht zu stolpern. Vor drei Monaten begann er, sich während des Essens zu verschlucken. In den letzten zwölf Monaten hat er 3 kg abgenommen. Sein Bewusstsein ist klar. Er ist 168 cm groß und wiegt 55 kg. Seine Körpertemperatur beträgt 36,5°C, der Puls 80 Schläge pro Minute und regelmäßig, und der Blutdruck liegt bei 128/72 mmHg. Es gibt keine Auffälligkeiten bei den Augenbewegungen. Es liegt eine Sprachstörung vor. Die Zunge zeigt eine Atrophie und faszikuläre Zuckungen. In den distalen Muskeln der Gliedmaßen wird eine Muskelschwäche und Muskelatrophie beobachtet. Die Sehnenreflexe sind an den oberen und unteren Gliedmaßen verstärkt, und das Babinski-Zeichen ist beidseitig positiv. Die Sensibilität ist normal.
Was tritt bei diesem Patienten mit hoher Wahrscheinlichkeit auf?
a. Druckgeschwüre
b. Doppeltsehen
c. Harnstörungen
d. Atemmuskellähmung
e. Orthostatische Hypotonie
Die Antwort ist d. Atemmuskellähmung.
- Die amyotrophe Lateralsklerose (ALS) ist eine neurodegenerative Erkrankung, die sowohl die oberen als auch die unteren Motoneuronen betrifft. Sie verursacht Muskelschwäche, Atrophie, gesteigerte Reflexe, Faszikulationen, Sprachstörungen und positive Babinski-Zeichen, wie bei diesem Patienten beobachtet. Zudem kann sie zu einer Lähmung der Atemmuskulatur führen.
- Im Gegensatz dazu verursacht ALS nicht signifikant Druckgeschwüre, Diplopie, Harnstörungen oder orthostatische Hypotonie, da sensorische und autonome Funktionen weitgehend unberührt bleiben.
118A67
Eine 34-jährige Erstgebärende (1 Schwangerschaft, 0 Geburten) wurde um 6:00 Uhr morgens in der 39. Schwangerschaftswoche und 4 Tagen aufgrund einsetzender Wehen ins Krankenhaus eingeliefert. Der bisherige Schwangerschaftsverlauf war unauffällig. Ihre Größe beträgt 148 cm, ihr Gewicht 56 kg (Vor-Schwangerschaftsgewicht: 48 kg). Bei der vaginalen Untersuchung wurde eine Zervixdilatation von 4 cm und eine Verstreichen von 70 % festgestellt, das vorangehende Teil war der kindliche Kopf. Bei der Aufnahme zeigten die fetalen Herzfrequenz- und Wehenmuster keine Auffälligkeiten, mit Wehen alle 5 Minuten. Um 16:00 Uhr war der Muttermund vollständig eröffnet. Um 18:50 Uhr platzte die Fruchtblase, und bei der vaginalen Untersuchung wurde der kindliche Kopf bei einem Stand von +4 cm ertastet, mit der kleinen Fontanelle in der 12-Uhr-Position. Die fetale Herzfrequenz- und Wehenmuster zu diesem Zeitpunkt sind im beigefügten Bild dargestellt.
Welche Maßnahme ist angemessen?
a. Vakuumextraktion
b. Kaiserschnitt
c. Antibiotikagabe
d. Verabreichung von wehenfördernden Medikamenten
e. Verabreichung von Wehenhemmern

Die Antwort ist a. Vakuumextraktion.
- Der fetale Kopf ist auf eine Station von +4 cm herabgesunken, was darauf hindeutet, dass die Entbindung unmittelbar bevorsteht. Es gibt keine Anzeichen für fetale Belastung oder Infektionen, und die Wehen sind normal. Daher ist die Vakuumextraktion geeignet, um die vaginale Entbindung während der verlängerten zweiten Geburtsphase abzuschließen. Ein Kaiserschnitt ist in diesem Fall nicht erforderlich.
118A68
Ein 15-jähriger Junge wurde von seinem Vater in die Klinik gebracht, da er besorgt über die Form seiner Brust ist, die seit seiner Kindheit anders als bei anderen erscheint. Der Patient klagt
nicht über Schmerzen in der Brust. Sein Puls beträgt 64 Schläge pro Minute, regelmäßig. Der Blutdruck liegt bei 132/72 mmHg. Die Atemfrequenz beträgt 14 Atemzüge pro Minute. SpO2 beträgt 99 %
(Raumluft). Ein Foto seiner Brust wird gezeigt.
Wählen Sie zwei Befunde aus, die bei diesem Patienten festgestellt werden:
a. Deformierter Rippenknorpel
b. Fassförmiger Thorax
c. Brustbeinfraktur
d. Sternumdepression
e. Instabiler Thorax

Die Antwort lautet a. Deformierter Rippenknorpel und d. Sternumdepression.
- Das Bild zeigt das typische Erscheinungsbild eines Trichterbrustkorbs (Pectus excavatum), einer Einsenkung des Brustbeins. Diese Erkrankung ist häufig mit einer Deformierung des Rippenknorpels verbunden.
118A69
Ein 76-jähriger Mann stellte sich mit Fieber und Schmerzen im rechten Oberbauch als Hauptbeschwerden vor. Die Schmerzen begannen gestern und hielten bis heute Morgen an. Seine Körpertemperatur beträgt 38,1°C. Pulsfrequenz ist 128 Schläge pro Minute, regelmäßig. Blutdruck ist 124/86 mmHg. Atemfrequenz beträgt 18 Atemzüge pro Minute. Eine Gelbfärbung der Konjunktivae wird festgestellt. Der Bauch ist flach und weich, mit Druckschmerz im rechten Oberbauch. Laborbefunde: Leukozytenzahl: 17.600. Biochemische Befunde: Gesamtbilirubin 6,9 mg/dL, direktes Bilirubin 4,2 mg/dL, AST 371 U/L, ALT 297 U/L, ALP 231 U/L (Referenzbereich: 38–113), γ-GT 237 U/L (Referenzbereich: 13–64), Amylase 52 U/L (Referenzbereich: 44–132). CRP 16 mg/dL. Die abdominale Ultraschalluntersuchung zeigt keine Auffälligkeiten an der Gallenblasenwand. Ein Abdomen-CT wird bereitgestellt.
Welche Behandlungen sind für diesen Patienten angemessen? Wählen Sie zwei.
a. Antibiotikatherapie
b. Orale Gallensteinauflösungstherapie
c. Pankreatikoduodenektomie
d. Endoskopische biliäre Drainage
e. Proteasehemmer-Therapie

Die richtigen Antworten sind a. Antibiotikatherapie und d. Endoskopische biliäre Drainage.
- Der Patient klagt über Fieber und Schmerzen im rechten Oberbauch und zeigt Symptome einer Gelbsucht (Gelbfärbung der Bindehaut), erhöhte Bilirubinwerte sowie Entzündungszeichen im Blut, wie hohe CRP- und Leukozytenwerte, was auf eine akute Cholangitis hinweist.
- Eine Antibiotikatherapie ist notwendig, um die bakterielle Infektion zu kontrollieren, und eine endoskopische biliäre Drainage muss durchgeführt werden, um die Verstopfung im Gallengang zu beseitigen, in der Regel über eine ERCP (endoskopische retrograde Cholangiopankreatikographie).
118A70
Eine 27-jährige Frau kam in die Klinik mit Beschwerden über Herzklopfen und Zittern der Hände. Während der Schwangerschaft bemerkte sie keine Probleme, aber etwa sechs Monate nach der Geburt spürte sie bei Anstrengung Herzklopfen, Schwitzen und Zittern der Hände. Obwohl ihr Appetit unverändert ist, hat sie in den letzten drei Monaten 5 kg abgenommen. Zudem ist sie plötzlich hitzeempfindlich geworden. Seit der Geburt leidet sie an Amenorrhö. Ihre Körpergröße beträgt 160 cm, ihr Gewicht 42 kg. Die Körpertemperatur beträgt 37,2°C. Der Puls ist 112 Schläge pro Minute, regelmäßig. Der Blutdruck beträgt 116/60 mmHg. Die Atemfrequenz beträgt 14 Atemzüge pro Minute. Die Sauerstoffsättigung (SpO2) beträgt 99 % (bei Raumluft). Die Schilddrüse ist vergrößert, aber weich und druckschmerzfrei. Halslymphknoten sind nicht tastbar. Feines Zittern der Finger ist zu beobachten. Die Blutbiochemie zeigt: Das Thyreoidea-stimulierende Hormon (TSH) liegt unter 0,01 μU/mL (Referenzbereich 0,2–4,0), freies Trijodthyronin (FT3) liegt bei 21,5 pg/mL (Referenzbereich 2,3–4,3), freies Thyroxin (FT4) liegt bei 3,7 ng/dL (Referenzbereich 0,8–2,2). Das Bild ihres Halses ist unten zu sehen.
Welche Untersuchungen sind nützlich für die Diagnose dieser Patientin? Wählen Sie zwei aus.
a. Hals-CT ohne Kontrastmittel
b. Schilddrüsenultraschall
c. Schilddrüsen-Zytologie
d. Thyreoglobulin-Messung
e. Anti-TSH-Rezeptor-Antikörper-Test

Die richtigen Antworten sind b. Schilddrüsenultraschall und e. Anti-TSH-Rezeptor-Antikörper-Test.
- Es ist sehr wahrscheinlich, dass die Patientin an einer Hyperthyreose leidet, da sie Herzklopfen, Gewichtsverlust, Hitzetoleranz und Händezittern hat. Zudem zeigen die Bluttests stark erhöhte Werte von freiem T3 (FT3) und freiem T4 (FT4) bei unterdrückten TSH-Werten.
- Ein Schilddrüsenultraschall ist notwendig, um die Größe und Struktur der Schilddrüse zu bewerten. Der Anti-TSH-Rezeptor-Antikörper-Test muss zur Diagnose der Basedow-Krankheit durchgeführt werden, einer Autoimmunerkrankung.
118A72
Eine 35-jährige Frau kam ins Krankenhaus, da sie vor zwei Wochen mehrere Hautausschläge an beiden Unterschenkeln bemerkte. Die Ausschläge sind leicht erhaben, fühlen sich infiltriert an und sind mit Wärme und Druckempfindlichkeit verbunden. Ein Bild ihres linken Unterschenkels ist unten gezeigt.
Welche Grunderkrankungen sind wahrscheinlich? Wählen Sie drei aus.
a. Diabetes mellitus
b. Morbus Crohn
c. Morbus Behçet
d. Systemische Sklerodermie
e. Sarkoidose

Die richtigen Antworten für diesen Fall sind b. Morbus Crohn, c. Morbus Behçet und e. Sarkoidose.
- Diese Erkrankungen sind oft mit Erythema nodosum assoziiert, das sich als Ausschlag mit schmerzhaften Knoten an den Schienbeinen zeigt.
- Diabetes führt häufig zu Hautinfektionen oder Necrobiosis lipoidica, jedoch nicht zu Erythema nodosum.
- Systemische Sklerose (Sklerodermie) verursacht hauptsächlich Hautverhärtungen, Gefäßanomalien wie das Raynaud-Phänomen und Fibrose und ist in der Regel nicht mit Erythema nodosum verbunden.
118A73
Eine 28-jährige Frau kam mit Beschwerden über Galaktorrhö und Amenorrhö in die Klinik. Die Amenorrhö besteht seit drei Monaten, und sie bemerkte vor zwei Wochen die Galaktorrhö. Seit zwei Jahren wird sie wegen Depressionen in einer psychiatrischen Klinik mit Medikamenten behandelt. In der Familienanamnese gibt es keine Besonderheiten, und sie hat keine Schwangerschaftsgeschichte. Sie ist bei Bewusstsein, mit einer Körpergröße von 158 cm, einem Gewicht von 46 kg, einer Körpertemperatur von 36,5 °C, einer Pulsfrequenz von 80/min (regelmäßig), einem Blutdruck von 116/70 mmHg, einer Atemfrequenz von 12/min und einer Sauerstoffsättigung (SpO2) von 99 % (Raumluft). Es gibt keine Nackensteifigkeit, keine Anomalien der Augenbewegungen, keine Schilddrüsenvergrößerung und keine abnormen Herzgeräusche. Es liegt ein Milchabgang vor, aber es gibt keine Ödeme an den Unterschenkeln. Die Blutbiochemie zeigt einen Prolaktinwert (PRL) von 80 ng/mL (Normalwert unter 15 ng/mL).
Was sind die nächsten geeigneten Schritte? Wählen Sie drei.
a. Hypophysen-MRT
b. Messung des Liquorproteins
c. Überprüfung der Medikamentenanamnese
d. Messung der Schilddrüsenhormone
e. Messung der Nebenschilddrüsenhormone
Die richtigen Antworten sind a. Hypophysen-MRT, c. Überprüfung der Medikamentenhistorie und d. Messung der Schilddrüsenhormone.
- Diese Patientin hat eine Hyperprolaktinämie, die Amenorrhö verursachen kann. Diese kann durch ein Prolaktinom (ein Hypophysenadenom) verursacht werden, was durch ein MRT der Hypophyse bestätigt werden sollte, durch psychiatrische Medikamente, insbesondere Antipsychotika oder selektive Serotonin-Wiederaufnahmehemmer (SSRIs), sowie durch eine Hypothyreose aufgrund der Freisetzung von Thyreotropin-Releasing-Hormon (TRH).
118A74
Ein 36-jähriger Mann stellte sich mit Halsschmerzen als Hauptbeschwerde vor. Seit 14 Tagen hatte er Fieber von 39–40°C und Halsschmerzen und besuchte vor 7 Tagen eine nahegelegene medizinische Einrichtung. Der Schnelltest auf Influenza und das Antigen-Test auf SARS-CoV-2 waren negativ, und es wurde eine Antibiotikabehandlung begonnen. Da die Symptome nicht besser wurden, suchte er erneut ärztliche Hilfe auf. Seine Körpertemperatur betrug 38,3°C, der Puls 104/Min (regelmäßig), der Blutdruck 124/82 mmHg und die Atemfrequenz 18/Min. Es wurden Rötungen im Rachen und weiße Beläge auf den Mandeln festgestellt. Beidseits im hinteren Halsbereich waren zwei 2-cm große und drei 1-cm große Lymphknoten tastbar. Die Leber war 2 cm unter dem rechten Rippenbogen und die Milz 1 cm unter dem linken Rippenbogen tastbar. Blutuntersuchungsergebnisse: rote Blutkörperchen 5,02 Millionen, Hb 14,9 g/dL, Hkt 43 %, weiße Blutkörperchen 14.000 (3 % stabkernige Neutrophile, 20 % segmentkernige Neutrophile, 3 % Monozyten, 57 % Lymphozyten, 17 % atypische Lymphozyten), Thrombozyten 210.000. Blutbiochemie: Gesamteiweiß 7,5 g/dL, Albumin 4,2 g/dL, Gesamtbilirubin 0,9 mg/dL, AST 280 U/L, ALT 320 U/L, LD 477 U/L (Normalbereich 124–222), Harnstoffstickstoff 12 mg/dL, Kreatinin 0,6 mg/dL, CRP 8,3 mg/dL.
Was sind die möglichen Ursachen? Wählen Sie 3 aus.
a. Rhinovirus
b. Zytomegalievirus
c. Varicella-Zoster-Virus
d. Epstein-Barr (EB)-Virus
e. Humanes Immunschwächevirus (HIV)
Die richtigen Antworten sind b. Zytomegalievirus (CMV), d. Epstein-Barr-Virus (EBV) und e. Humanes Immunschwächevirus (HIV).
- EBV (Epstein-Barr-Virus) ist die Hauptursache für infektiöse Mononukleose, die sich durch Fieber, Pharyngitis, Lymphadenopathie und Hepatosplenomegalie sowie atypische Lymphozyten auszeichnet.
- CMV (Zytomegalievirus) kann ebenfalls mononukleoseähnliche Symptome verursachen, insbesondere bei immunkompetenten Personen.
- HIV kann in seinem akuten Stadium Symptome ähnlich einer Mononukleose hervorrufen, einschließlich Fieber, Pharyngitis, Lymphadenopathie und atypischer Lymphozytose.
- Rhinovirus verursacht in der Regel milde Infektionen der oberen Atemwege.
- Varizella-Zoster-Virus verursacht Windpocken oder Gürtelrose.
118A75
Berechnen Sie den Brinkman-Index für einen Patienten, der 30 Jahre lang 20 Zigaretten pro Tag geraucht hat.
Die Antwort lautet 600.
- Der Brinkman-Index wird berechnet, indem die Anzahl der täglich gerauchten Zigaretten mit den Jahren multipliziert wird, in denen die Person geraucht hat.
- Dieser Patient raucht 20 Zigaretten pro Tag und hat 30 Jahre lang geraucht. Daher beträgt der Brinkman-Index dieses Patienten 600.