118D (2024)
118D1
Welche der folgenden Aussagen über die Vestibularisneuritis ist richtig?
a. Ein Wiederauftreten ist häufig.
b. Vertikaler Nystagmus ist zu beobachten.
c. Sie tritt zusammen mit Kopfschmerzen auf.
d. Sie tritt zusammen mit Hörverlust auf.
e. Sie tritt zusammen mit Übelkeit auf.
Die richtige Antwort ist e. Sie tritt zusammen mit Übelkeit auf.
- Die Vestibularisneuritis ist eine Erkrankung des Innenohrs, die den Gleichgewichtsnerv betrifft, welcher Gleichgewichtsinformationen vom Innenohr an das Gehirn weiterleitet.
- Die Erkrankung führt typischerweise zu plötzlichem, starkem Schwindel (Drehgefühl), Gleichgewichtsproblemen und Übelkeit.
- Die Vestibularisneuritis tritt normalerweise nur einmal auf; ein Wiederauftreten ist selten.
118D2
Seit der Entdeckung des Virus sind in verschiedenen Teilen Afrikas wiederholt Ausbrüche aufgetreten. Das Virus gelangt in den Körper durch Wunden oder Schleimhäute, wenn eine Person mit den
Körperflüssigkeiten eines Infizierten in Kontakt kommt. Die Symptome beginnen mit Fieber, Müdigkeit, Kopfschmerzen, Muskelschmerzen und Halsschmerzen, gefolgt von Erbrechen und Durchfall. Auch
nach der Genesung kann das Virus im Sperma verbleiben. Die durchschnittliche Sterblichkeitsrate bei früheren Ausbrüchen beträgt etwa 50 %.
Welches Virus ist dies?
a. Ebolavirus
b. Zikavirus
c. Neues Coronavirus
d. Denguevirus
e. Poliovirus
Die richtige Antwort ist a. Ebolavirus.
- Das Ebolavirus ist bekannt für schwere und oft tödliche Ausbrüche, hauptsächlich in Afrika. Es verbreitet sich durch direkten Kontakt mit Körperflüssigkeiten (wie Blut, Speichel, Schweiß, Sperma, Muttermilch, Urin oder Stuhl) einer infizierten Person, insbesondere durch offene Wunden oder Schleimhäute.
- Die Symptome von Ebola beginnen mit Fieber, Müdigkeit, Kopfschmerzen, Muskelschmerzen und Halsschmerzen und entwickeln sich dann zu schwereren Symptomen wie Erbrechen, Durchfall und manchmal inneren und äußeren Blutungen.
- Nach der Genesung kann das Virus in bestimmten Körperflüssigkeiten, insbesondere im Sperma, verbleiben und sogar nach der Genesung ein Ansteckungsrisiko darstellen.
- Die durchschnittliche Sterblichkeitsrate von Ebola liegt bei etwa 50 % bei vergangenen Ausbrüchen.
- Das Zikavirus wird hauptsächlich durch den Stich einer infizierten Aedes-Mücke übertragen, kann aber auch durch sexuellen Kontakt verbreitet werden. Die Symptome sind in der Regel mild und umfassen Fieber, Hautausschlag, Gelenkschmerzen und Bindehautentzündung (rote Augen).
- COVID-19, verursacht durch das SARS-CoV-2-Virus, wird hauptsächlich über Tröpfcheninfektion verbreitet.
- Dengue wird ebenfalls durch Aedes-Mücken übertragen und verursacht in der Regel hohes Fieber, starke Kopfschmerzen, Schmerzen hinter den Augen, Gelenk- und Muskelschmerzen sowie einen Hautausschlag. Schwere Fälle können zu hämorrhagischem Dengue-Fieber führen, das Blutungen verursacht.
- Polio wird durch das Poliovirus verursacht und durch fäkal-orale Übertragung verbreitet, hauptsächlich bei kleinen Kindern. Es kann Symptome wie Fieber und Müdigkeit verursachen und in schweren Fällen zu Lähmungen führen.
118D3
Welcher EKG-Befund erfordert einen sofortigen Elektroschock?
a. Asystolie
b. Vorhofflimmern
c. Pulslosige ventrikuläre Tachykardie
d. Kompletter AV-Block
e. Pulslosige elektrische Aktivität (PEA)
Die richtige Antwort ist c. Pulslosige ventrikuläre Tachykardie.
- Die pulslosige ventrikuläre Tachykardie (VT) ist ein lebensbedrohlicher Herzrhythmus, der eine sofortige Defibrillation (Elektroschock) erfordert, da das Herz zu schnell und ineffektiv schlägt und das Blut nicht mehr ausreichend gepumpt wird. Dies führt zu einem Pulsausfall und einem Kreislaufstillstand. Die Defibrillation soll die elektrische Aktivität des Herzens zurücksetzen und ihm ermöglichen, zu einem normalen, geordneten Rhythmus zurückzukehren.
-
Asystolie, oder "Nulllinie", ist das vollständige Fehlen elektrischer Aktivität im Herzen. Eine Defibrillation ist bei Asystolie nicht wirksam, da kein zugrunde liegender elektrischer Rhythmus vorhanden ist, den man zurücksetzen könnte. Stattdessen sind hier Wiederbelebungsmaßnahmen (CPR) und Medikamente die primären Interventionen.
-
Vorhofflimmern ist ein häufig vorkommender, unregelmäßiger Rhythmus, der ernst sein kann, aber keine sofortige Defibrillation erfordert, es sei denn, der Patient ist hämodynamisch instabil. Vorhofflimmern ohne Pulslosigkeit wird nicht als Herzstillstand betrachtet.
-
Beim Kompletten AV-Block sind die elektrischen Signale zwischen Vorhöfen und Kammern gestört, aber das Herz schlägt oft weiterhin unabhängig in den Kammern und bietet so einen Puls. Eine Defibrillation ist nicht angezeigt, es sei denn, der Patient befindet sich im Herzstillstand.
-
Bei der pulslosen elektrischen Aktivität (PEA) ist elektrische Aktivität auf dem EKG vorhanden, aber das Herz pumpt nicht effektiv, was zu einem fehlenden Puls führt. Eine Defibrillation ist bei PEA nicht wirksam; stattdessen sind Wiederbelebungsmaßnahmen (CPR) und die Behandlung der zugrunde liegenden Ursachen die empfohlenen Maßnahmen.
118D4
Welche der folgenden Aussagen über Tic-Störungen bei Kindern ist richtig?
a. Sie tritt häufiger bei Jungen auf.
b. Sie tritt häufig in der Pubertät auf.
c. Sie zeigt meist langsame Bewegungsstörungen.
d. Die Symptome treten häufig im Schlaf auf.
e. Die Symptome bleiben oft ein Leben lang bestehen.
Die richtige Antwort ist a. Sie tritt häufiger bei Jungen auf.
- Tic-Störungen bei Kindern, einschließlich des Tourette-Syndroms, werden häufiger bei Jungen als bei Mädchen mit einem Verhältnis von etwa 3:1 beobachtet.
- Tic-Störungen beginnen typischerweise im Kindesalter, oft zwischen 5 und 7 Jahren. Die Symptome nehmen häufig in der Pubertät ab oder verschwinden sogar.
- Tic-Störungen sind durch schnelle, wiederholte und unwillkürliche Bewegungen oder Laute gekennzeichnet.
- Tics nehmen im Schlaf in der Regel ab oder verschwinden.
118D5
Welche der folgenden Aussagen über Leistenhernien bei Erwachsenen ist richtig?
a. Sie tritt häufig bei älteren Frauen auf.
b. Es handelt sich um eine äußere Hernie.
c. Die Häufigkeit der direkten Leistenhernie ist hoch.
d. Sie wird durch einen unvollständigen Verschluss des Processus vaginalis verursacht.
e. Eine Vorgeschichte von offenen Bauchoperationen ist ein Risikofaktor.
Die richtige Antwort ist b. Es handelt sich um eine äußere Hernie.
- Eine Leistenhernie bei Erwachsenen wird als äußere Hernie klassifiziert, da sie durch die Bauchwand oder den Leistenkanal austritt und zu einer sichtbaren oder tastbaren Vorwölbung führt.
- Leistenhernien kommen bei Männern häufiger vor als bei Frauen, unabhängig vom Alter.
- Indirekte Leistenhernien sind insgesamt häufiger.
- Ein unvollständiger Verschluss des Processus vaginalis verursacht indirekte Leistenhernien, insbesondere bei Kindern und jungen Erwachsenen.
- Offene Bauchoperationen sind typischerweise ein Risikofaktor für Narbenhernien, nicht für Leistenhernien.
118D6
Was ist die häufigste Ursache für eine akute Pyelonephritis bei erwachsenen Männern?
a. Sexuell übertragbare Infektion
b. Überaktive Blase
c. Diabetische Nephropathie
d. Interstitielle Zystitis
e. Obstruktiver Harnleiterstein
Die richtige Antwort ist e. Obstruktiver Harnleiterstein.
- Bei erwachsenen Männern ist die häufigste Ursache für eine akute Pyelonephritis (Nierenbeckenentzündung) ein obstruktiver Stein im Harnleiter. Wenn ein Stein den Harnleiter blockiert, wird der normale Urinfluss von der Niere zur Blase verhindert. Diese Obstruktion führt zu einem Rückstau des Urins, wodurch ein Milieu entsteht, in dem sich Bakterien vermehren und eine Infektion auslösen können.
118D8
Welche der folgenden Aussagen zur Pathophysiologie des akuten Atemnotsyndroms (ARDS) ist richtig?
a. Verminderter Atemwegswiderstand
b. Verminderter pulmonaler Gefäßwiderstand
c. Verminderter intrapulmonaler Shunt
d. Erhöhte Lungencompliance
e. Verminderter pulmonaler Surfactant
Die richtige Antwort ist e. Verminderter pulmonaler Surfactant.
- Beim akuten Atemnotsyndrom (ARDS) kommt es zu einer Abnahme des pulmonalen Surfactants. Surfactant ist eine Substanz, die von den Zellen in den Lungen produziert wird und die Oberflächenspannung reduziert, was hilft, die Alveolen (Lungenbläschen) offen zu halten und deren Kollaps zu verhindern.
- Bei ARDS führt die Lungenschädigung zu einer Entzündung und Schädigung der Zellen, die Surfactant produzieren, was zu einem Mangel an Surfactant führt. Dies verursacht einen Kollaps der Alveolen oder eine Flüssigkeitsansammlung in ihnen, wodurch die Fähigkeit der Lungen zum Gasaustausch eingeschränkt wird, was zu schwerer Hypoxämie (niedrigem Sauerstoffgehalt im Blut) führt.
- Bei ARDS nehmen der Atemwegswiderstand, der pulmonale Gefäßwiderstand und der intrapulmonale Shunt zu (was bedeutet, dass mehr Blut durch die Lungen strömt, ohne mit Sauerstoff angereichert zu werden), und die Lungencompliance, also die Fähigkeit der Lungen, sich auszudehnen, nimmt ab aufgrund der Versteifung des Lungengewebes, verursacht durch Entzündung, Flüssigkeitsansammlung und Verlust von Surfactant.
118D9
Welche Erkrankung tritt häufig zusammen mit der primär sklerosierenden Cholangitis auf?
a. Ischämische Kolitis
b. Pseudomembranöse Kolitis
c. Divertikulitis des Dickdarms
d. Colitis ulcerosa
e. Reizdarmsyndrom
Die richtige Antwort ist d. Colitis ulcerosa.
- Die primär sklerosierende Cholangitis (PSC) ist eine chronische Lebererkrankung, die eine Entzündung und Vernarbung der Gallengänge verursacht. Sie tritt häufig zusammen mit entzündlichen Darmerkrankungen auf, insbesondere mit Colitis ulcerosa.
- Die genaue Ursache der PSC ist unbekannt.
118D10
Welche der folgenden Symptome tritt bei einer Orbitabodenfraktur eher selten auf?
a. Doppelbilder (Diplopie)
b. Nasenbluten (Epistaxis)
c. Geruchsstörung (Riechverlust)
d. Eingeschränkte Aufwärtsbewegung des Augapfels
e. Empfindungsstörung im Wangenbereich
Die Antwort ist c. Geruchsstörung (Riechverlust).
- Eine Orbitabodenfraktur entsteht typischerweise, wenn die Knochen um die Augenhöhle (Orbita) durch ein Trauma gebrochen werden, oft betrifft dies die dünnen Knochen, die den Orbitaboden bilden. Diese Art von Fraktur kann aufgrund der Nähe zu anderen Strukturen mehrere Symptome verursachen.
- Eine Geruchsstörung (Riechverlust) ist jedoch unwahrscheinlich, da der Riechnerv, der für den Geruchssinn verantwortlich ist, höher in der Nasenhöhle in der Nähe der Lamina cribrosa des Siebbeins liegt und weit vom typischen Ort einer Orbitabodenfraktur entfernt ist.
118D11
Welche der folgenden Aussagen zur schweren kombinierten Immunschwäche (SCID) ist richtig?
a. Alle Lymphknoten im Körper sind vergrößert.
b. Die Immunität gegenüber Viren bleibt erhalten.
c. Sie folgt einem dominanten Erbgang.
d. Die Serum-Immunoglobulinspiegel liegen im Normalbereich.
e. Kurz nach der Geburt kommt es zu einer schlechten Gewichtszunahme.
Die richtige Antwort ist e. Kurz nach der Geburt kommt es zu einer schlechten Gewichtszunahme.
- Die schwere kombinierte Immunschwäche (SCID) ist eine genetische Erkrankung, die zu einer starken Beeinträchtigung der Funktion von T- und B-Lymphozyten führt und das Immunsystem schwerwiegend schwächt.
- SCID führt oft zu schlechter Gewichtszunahme oder "Gedeihstörung" kurz nach der Geburt, da die betroffenen Säuglinge häufig Infektionen haben, unter Magen-Darm-Problemen leiden und Schwierigkeiten haben, Nährstoffe aufzunehmen.
- Eine Lymphknotenvergrößerung ist bei SCID nicht typisch.
- SCID wird in der Regel autosomal-rezessiv oder X-chromosomal-rezessiv vererbt, nicht dominant.
118D12
Welche der folgenden Parameter sind für die Klassifizierung des Schweregrads der chronischen Nierenerkrankung (CKD) erforderlich? Wählen Sie zwei aus.
a. Blutdruck
b. Geschlecht
c. Urinspezifisches Gewicht
d. Alter
e. Bauchumfang
Die richtigen Antworten sind b. Geschlecht und d. Alter.
- Bei der Einstufung des Schweregrads einer chronischen Nierenerkrankung (CKD), oft gemäß den Richtlinien von KDIGO (Kidney Disease: Improving Global Outcomes), werden Alter und Geschlecht berücksichtigt.
118D13
Welche der folgenden sind mechanische Komplikationen nach einem akuten Myokardinfarkt? Wählen Sie drei aus.
a. Ventrikelseptumruptur
b. Verengung des linksventrikulären Ausflusstrakts
c. Herzbeuteltamponade
d. Akute Mitralklappeninsuffizienz
e. Akute Aortenklappeninsuffizienz
Die richtigen Antworten sind a. Ventrikelseptumruptur, c. Herzbeuteltamponade und d. Akute Mitralklappeninsuffizienz.
- Dies sind alles mechanische Komplikationen, die nach einem akuten Myokardinfarkt (MI) auftreten können und auf strukturelle Schäden am Herzen zurückzuführen sind. Sie können den Zustand des Patienten erheblich verschlechtern, wenn sie nicht schnell erkannt und behandelt werden.
- Bei der Ventrikelseptumruptur handelt es sich um einen Riss in der Wand (Septum) zwischen dem linken und rechten Ventrikel. Diese schwerwiegende Komplikation entsteht durch die Nekrose (Absterben) des Septumgewebes nach einem MI.
- Eine Herzbeuteltamponade tritt auf, wenn sich Flüssigkeit oder Blut im Herzbeutel (Perikard) ansammelt. Dies kann durch einen Riss in der Herzwand nach einem MI verursacht werden, sodass Blut in das Perikard austritt.
- Eine akute Mitralklappeninsuffizienz kann auftreten, wenn die Papillarmuskeln oder das Mitralklappenapparat während eines MI, insbesondere bei einem Infarkt des linken Ventrikels, beschädigt werden.
- Die Verengung des linksventrikulären Ausflusstrakts ist häufiger mit Erkrankungen wie der hypertrophen Kardiomyopathie verbunden, bei denen strukturelle Anomalien den Blutfluss aus dem linken Ventrikel behindern.
- Eine akute Aortenklappeninsuffizienz ist normalerweise keine direkte Folge eines MI. Sie tritt häufiger bei Erkrankungen der Aortenwurzel, infektiöser Endokarditis oder durch Trauma auf.
118D14
Welche der folgenden Behandlungen sind bei Prostatakrebs geeignet? Wählen Sie drei aus.
a. Orchiektomie (Entfernung der Hoden)
b. Strahlentherapie
c. Gabe von α1-Blockern
d. Radikale Prostatektomie (vollständige Entfernung der Prostata)
e. Transurethrale Resektion der Prostata (TURP)
Die richtigen Antworten sind a. Orchiektomie (Entfernung der Hoden), b. Strahlentherapie, und d. Radikale Prostatektomie (vollständige Entfernung der Prostata).
- Die Orchiektomie ist eine Form der Androgendeprivationstherapie (ADT). Da das Wachstum von Prostatakrebs durch männliche Hormone (Androgene) gefördert wird, reduziert die Entfernung der Hoden (die Hauptquelle für Testosteron) die Androgenspiegel und verlangsamt das Fortschreiten des Krebses.
- Die Strahlentherapie ist eine Standardbehandlung für lokal begrenzten oder lokal fortgeschrittenen Prostatakrebs. Sie zielt mit hochenergetischen Strahlen auf die Prostata, um Krebszellen zu zerstören.
- Radikale Prostatektomie (vollständige Entfernung der Prostata) ist ein chirurgischer Eingriff zur Entfernung der Prostata und eines Teils des umliegenden Gewebes. Er wird typischerweise bei lokal begrenztem Prostatakrebs durchgeführt, der sich nicht über die Prostata hinaus ausgebreitet hat.
- α1-Blocker wie Tamsulosin werden zur Linderung von Harnsymptomen bei einer benignen Prostatahyperplasie (BPH) eingesetzt, nicht jedoch zur Behandlung von Prostatakrebs.
- Die Transurethrale Resektion der Prostata (TURP) ist ein chirurgisches Verfahren, das zur Linderung einer Harnwegsobstruktion durch BPH eingesetzt wird.
118D15
Welche der folgenden Stellen sind bei älteren Personen mit einer Vorgeschichte von Osteoporose und einem Sturz häufige Frakturlokalisationen? Wählen Sie drei aus.
a. Wirbelsäule
b. Kniescheibe (Patella)
c. Sprunggelenk
d. Distaler Radius
e. Proximaler Oberschenkelknochen
Die richtigen Antworten sind a. Wirbelsäule, d. Distaler Radius und e. Proximaler Oberschenkelknochen.
- Wirbelkörperkompressionsfrakturen sind sehr häufig bei Menschen mit Osteoporose und können oft schon bei minimalem Trauma oder sogar spontan auftreten.
- Eine distale Radiusfraktur, bekannt als Colles-Fraktur, tritt oft auf, wenn man bei einem Sturz auf eine ausgestreckte Hand fällt.
- Frakturen des proximalen Oberschenkels, einschließlich Hüftfrakturen, sind eine der schwerwiegendsten Komplikationen bei älteren Menschen nach einem Sturz.
- Patellafrakturen sind bei sturzbedingten Frakturen infolge von Osteoporose weniger häufig. Sie treten häufiger durch direkten Aufprall, wie einen Schlag auf das Knie.
- Sprunggelenksfrakturen sind nicht stark mit Osteoporose assoziiert. Sie resultieren häufiger aus Verdrehungen oder unebenem Boden.
118D16
Ein 60-jähriger Mann stellt sich mit der Hauptbeschwerde von Kopfschmerzen vor. Er hat eine Vorgeschichte mit der gelegentlichen Einnahme von Schmerzmitteln bei Spannungskopfschmerzen. Vor vier
Tagen traten plötzlich Kopfschmerzen und Übelkeit auf. Die Schmerzen betreffen den gesamten Kopf und sind besonders stark im Hinterkopfbereich, der sich bis in den Nacken erstreckt. Trotz
mehrfacher Einnahme von Schmerzmitteln besserten sich die Symptome nicht, weshalb er medizinische Hilfe suchte. Bei einer früheren Vorsorgeuntersuchung wurde bei ihm Bluthochdruck diagnostiziert,
den er jedoch unbehandelt ließ. Er raucht seit 40 Jahren etwa 10 Zigaretten/Tag und trinkt ungefähr ein Glas Shochu pro Tag.
Bei der Untersuchung ist er wach und orientiert, mit einer Größe von 165 cm, einem Gewicht von 70 kg, einer Temperatur von 36,8 °C, einem Puls von 84/min (regelmäßig), einem Blutdruck von 184/96 mmHg, einer Atemfrequenz von 16/min und einer Sauerstoffsättigung (SpO₂) von 97 % unter Raumluft.
Ein horizontales natives CT des Kopfes wird gezeigt.
Welches Medikament sollte nach Sicherung eines venösen Zugangs intravenös verabreicht werden?
a. Heparin
b. Atropin
c. Prednisolon
d. Kalziumkanalblocker
e. Kalziumgluconat


Die richtige Antwort ist d. Kalziumkanalblocker.
- Typische Anzeichen einer Subarachnoidalblutung (SAB) sind plötzlich einsetzende, starke Kopfschmerzen (oft als "Vernichtungskopfschmerz" beschrieben), Übelkeit und Erbrechen, die oft mit den Kopfschmerzen einhergehen, eine Vorgeschichte von unbehandelter Hypertonie und CT-Befunde von hyperdensen Blutansammlungen im Subarachnoidalraum.
- Kalziumkanalblocker, insbesondere Nimodipin, sind essenziell in der Behandlung der SAB, da sie helfen, einen zerebralen Vasospasmus zu verhindern – eine schwere Komplikation, die zu verzögerten zerebralen Ischämien führen kann und die Prognose verschlechtert.
- Antikoagulantien wie Heparin sind bei SAB kontraindiziert, da sie die Blutung verstärken und das Risiko einer Verschlimmerung erhöhen können.
- Atropin wird bei Bradykardie oder zur Reduzierung von Sekreten eingesetzt.
- Kortikosteroide wie Prednisolon sind bei der Behandlung der SAB nicht indiziert.
- Kalziumgluconat wird verwendet, um Hypokalzämie zu korrigieren oder Hyperkaliämie zu behandeln.
118D17
Eine 83-jährige Frau stellt sich mit der Hauptbeschwerde von Schluckbeschwerden während der Mahlzeiten vor. Vor zwei Jahren hatte sie Sodbrennen und wurde mittels Ösophagogastroduodenoskopie mit
gastroösophagealer Refluxkrankheit (GERD) diagnostiziert; daraufhin wurden ihr säurehemmende Medikamente verschrieben. Seit einem Jahr verspürt sie beim Essen ein Gefühl der Blockade, und die
Symptome haben angehalten, was sie dazu veranlasste, medizinische Hilfe aufzusuchen. Sie hat keine Raucher- oder Alkoholvorgeschichte.
Bei der Untersuchung hat sie eine Größe von 156 cm, ein Gewicht von 60 kg, eine Temperatur von 36,8 °C, einen Puls von 60/min (regelmäßig), einen Blutdruck von 140/88 mmHg, eine Atemfrequenz von 18/min und eine SpO₂ von 94 % (Raumluft).
Es gibt keine Auffälligkeiten an den palpebralen und bulbären Bindehaut. Die Herztöne sind normal. Die Atemgeräusche sind im linken unteren vorderen Brustbereich abgeschwächt. Das Abdomen ist flach und weich, und die Leber und Milz sind nicht tastbar.
Horizontale und koronare CT-Bilder des Brust- und Bauchbereichs werden gezeigt.
Was ist die Diagnose?
a. Speiseröhrenkrebs
b. Ösophagusdivertikel
c. Mediastinaltumor
d. Ösophagusachalasie
e. Hiatushernie

Die richtige Antwort ist e. Hiatushernie.
- Eine Hiatushernie tritt auf, wenn ein Teil des Magens durch das Zwerchfell in die Brusthöhle rutscht, häufig durch den Hiatus oesophageus (die Öffnung im Zwerchfell für die Speiseröhre). Dies kann Symptome wie ein Gefühl der Blockade während der Mahlzeiten verursachen, da der Magen auf die Speiseröhre drückt oder den Rückfluss von Magensäure begünstigt.
- Auf den CT-Scans könnte eine Hiatushernie sichtbar sein, wenn Teile des Magens oberhalb des Zwerchfells in der Brusthöhle liegen.
- Die anderen Optionen würden auf CT-Scans eine Masse (Krebs oder Tumor), eine beutelförmige Struktur (Divertikel) oder eine erweiterte Speiseröhre mit einer Verengung am unteren Ösophagussphinkter (Achalasie) zeigen.
118D18
Eine 32-jährige Frau (G0P0) stellt sich mit der Hauptbeschwerde von Amenorrhoe vor. Sie hatte ihre Menarche im Alter von 13 Jahren, und ihre Menstruationszyklen waren bis zum Alter von 29 Jahren
regelmäßig. Danach hatte sie unregelmäßige Zyklen, die seit ihrem 31. Lebensjahr zur Amenorrhoe führten, woraufhin sie einen Gynäkologen aufsuchte. Seit sechs Monaten hat sie Kopfschmerzen, deren
Häufigkeit und Intensität in den letzten zwei Monaten zugenommen haben. Bei der körperlichen Untersuchung beträgt ihre Größe 165 cm, ihr Gewicht 55 kg, ihre Temperatur 36,3 °C, ihr Puls 64/min
(regelmäßig), ihr Blutdruck 120/67 mmHg und ihre Atemfrequenz 18/min. Ihre Brüste sind gut entwickelt, und die äußeren Genitalien sind weiblich mit vorhandener Scham- und Achselbehaarung.
Labortests zeigen rote Blutkörperchen mit 3,5 Millionen, Hämoglobin 12,1 g/dL, Hämatokrit 33 %, weiße Blutkörperchen 3.700 und Thrombozyten 310.000. Die
Blutbiochemie zeigt einen TSH-Wert von 2,3 μU/mL (Referenzbereich 0,2–4,0), Prolaktin 125 ng/mL (Referenz ≤15) und hCG <0,5 IU/L (Referenz ≤1,0). Die transvaginale
Sonographie zeigt eine normal große Gebärmutter mit einer dünnen Endometriumschicht; die Ovarien sind normal groß mit sichtbaren kleinen Follikeln.
Welche bildgebende Untersuchung sollte als nächstes durchgeführt werden?
a. Abdominal-CT
b. FDG-PET
c. MRT der Hypophyse
d. Mammographie
e. Schilddrüsenultraschall
Die richtige Antwort ist c. MRT der Hypophyse.
- Der erhöhte Prolaktinspiegel, die Amenorrhoe und die Kopfschmerzen der Patientin deuten stark auf ein Hypophysenadenom hin. Eine Hyperprolaktinämie kann zu Menstruationsstörungen und Amenorrhoe führen, da sie die hypothalamisch-hypophysär-ovarielle Achse stört.
- Das MRT der Hypophyse ist der Goldstandard zur Beurteilung der Hypophyse, um das Vorhandensein eines Adenoms zu bestätigen, dessen Größe (Mikroadenom oder Makroadenom) zu bestimmen und den Masseeffekt auf umliegende Strukturen wie das Chiasma opticum zu bewerten.
- Die transvaginale Sonographie zeigt normale Ovarien und sichtbare Follikel, was eine primäre Ovarialdysfunktion ausschließt.
- Der TSH-Wert liegt im Normalbereich und schließt eine Hypothyreose als Ursache der Hyperprolaktinämie aus.
- Der hCG-Wert ist nicht nachweisbar, was eine Schwangerschaft als Ursache der Amenorrhoe ausschließt.
- FDG-PET wird verwendet, um metabolisch aktive Malignome zu erkennen. Prolaktinome sind gutartige Tumoren und erfordern keine FDG-PET-Untersuchung.
118D19
Eine 73-jährige Frau stellt sich mit der Hauptbeschwerde von Muskelschwäche und Schluckbeschwerden vor. Vor zwei Monaten begann sie, Schwierigkeiten beim Treppensteigen zu haben, und vor einem
Monat konnte sie ihre Bettwäsche nicht mehr heben oder bewegen. Vor zwei Wochen traten Ödeme der oberen Augenlider und Erytheme am ganzen Körper auf, und vor sieben Tagen führten
Schluckbeschwerden aufgrund von Verschlucken dazu, dass sie medizinische Hilfe suchte. Bei der Untersuchung ist sie bei Bewusstsein, mit einer Größe von 154 cm, einem Gewicht von 40 kg, einer
Temperatur von 37,5 °C, einem Puls von 96/min (regelmäßig), einem Blutdruck von 134/70 mmHg, einer Atemfrequenz von 16/min und einer Sauerstoffsättigung (SpO₂) von 97 % unter Raumluft. Befunde
umfassen blass erythematöse Ödeme der oberen Augenlider und rötliche Papeln auf den Rückseiten der Fingergelenke. Zusätzlich werden Erytheme an den Ohrmuscheln, der vorderen Halsregion, dem
Rücken, den Streckseiten der Oberarme und den seitlichen Gesäßbereichen beobachtet. Keine Auffälligkeiten bei den Herztönen, Atemgeräuschen oder den oberflächlichen Lymphknoten. Es besteht eine
symmetrische proximale Muskelschwäche in den Extremitäten, aber keine Sensibilitätsstörungen. Die Urinuntersuchung zeigt keine Auffälligkeiten. Laboruntersuchungen ergeben:
Erythrozyten 3,72 Millionen, Hb 11,3 g/dL, Hkt 33 %, Leukozyten 5.900 (Neutrophile 75 %, Eosinophile 1 %, Monozyten 12 %, Lymphozyten 12 %), Thrombozyten 260.000, Gesamtprotein 5,6 g/dL, Albumin
3,0 g/dL, AST 108 U/L, ALT 79 U/L, LDH 628 U/L (Referenz: 124–222), γ-GT 30 U/L (Referenz: 9–32), CK 1.620 U/L (Referenz: 41–153), Harnstoffstickstoff 12 mg/dL, Kreatinin 0,4 mg/dL, Glukose 111
mg/dL, TSH 3,8 μU/mL (Referenz: 0,2–4,0), FT3 2,7 pg/mL (Referenz: 2,3–4,3), FT4 1,1 ng/dL (Referenz: 0,8–2,2), CRP 0,8 mg/dL und positiver Anti-TIF1-γ-Antikörper. Das Thorax-Röntgenbild zeigt
keine Auffälligkeiten.
Welches ist die wichtigste Komplikation, die bei dieser Patientin überwacht werden sollte?
a. Leberversagen
b. Bösartige Tumoren
c. Interstitielle Pneumonie
d. Akutes Nierenversagen
e. Blasen- und Rektumstörungen
Die richtige Antwort ist b. Bösartige Tumoren.
- Diese Patientin zeigt Symptome und Befunde, die typisch für eine Dermatomyositis sind, eine idiopathische entzündliche Myopathie, die mit Hautmanifestationen und Muskelschwäche einhergeht. Dermatomyositis ist bekannt für ihre starke Assoziation mit bösartigen Tumoren und wird häufig als paraneoplastisches Syndrom angesehen.
-
Der positive anti-TIF1-γ-Antikörper ist stark mit krebsassoziierter Dermatomyositis verbunden. Er dient als Marker für Malignitäten bei Patienten mit Dermatomyositis.
- Die erhöhten AST- und ALT-Werte sind auf Muskelentzündungen und nicht auf eine Leberfunktionsstörung zurückzuführen. Es gibt keine Hinweise auf ein Leberversagen.
- Obwohl eine interstitielle Lungenerkrankung eine mögliche Komplikation der Dermatomyositis ist, zeigt die Thorax-Röntgenaufnahme keine Auffälligkeiten, und die Patientin hat keine Atemwegssymptome wie Dyspnoe.
- Die Nierenfunktion ist normal (Harnstoff und Kreatinin liegen im Referenzbereich).
- Es gibt keine Symptome oder Befunde, die auf eine neurologische Beteiligung mit Beeinträchtigung der Blase oder des Rektums hinweisen.
118D20
Eine 80-jährige Frau wurde nach einem Schlaganfall aufgrund einer Aspirationspneumonie hospitalisiert und 7 Tage lang mit Antibiotika behandelt. Während sich die Pneumonie verbessert, hat sie
mehr als 10 Episoden wässrigen Durchfalls pro Tag entwickelt. Bei der Untersuchung ist sie bei Bewusstsein, mit einer Größe von 154 cm, einem Gewicht von 43 kg, einer Temperatur von 37,3 °C,
einem Puls von 72/min (regelmäßig), einem Blutdruck von 136/80 mmHg, einer Atemfrequenz von 18/min und einer Sauerstoffsättigung (SpO₂) von 97 % unter Raumluft. Herz- und Atemgeräusche sind
unauffällig, der Bauch ist flach, mit leichter Druckempfindlichkeit im Unterbauch. Die Laborwerte zeigen: Erythrozyten 3,8 Millionen, Hb 11,0 g/dL, Leukozyten 10.100,
Thrombozyten 210.000, Gesamtprotein 7,3 g/dL, Albumin 3,9 g/dL, Gesamtbilirubin 0,8 mg/dL, AST 30 U/L, ALT 35 U/L, LDH 140 U/L (Referenz: 124–222), γ-GT 30 U/L (Referenz: 9–32), Amylase 100 U/L
(Referenz: 44–132), Harnstoffstickstoff 12 mg/dL, Kreatinin 0,8 mg/dL, Glukose 98 mg/dL und CRP 1,2 mg/dL. Eine abdominale Röntgenaufnahme zeigt keine Auffälligkeiten.
Welcher Test sollte zu diesem Zeitpunkt durchgeführt werden?
a. Test auf okkultes Blut im Stuhl
b. Stuhlkultur
c. Harnstoff-Atemtest
d. Stuhltest auf Clostridioides-difficile-Toxine
e. Test auf α1-Antitrypsin
Die richtige Antwort ist d. Stuhltest auf Clostridioides-difficile-Toxine.
- Die Clostridioides-difficile-Infektion (CDI) ist eine häufige Ursache für antibiotikaassoziierten Durchfall bei hospitalisierten oder kürzlich hospitalisierten Patienten. Der Goldstandard zur Diagnose einer CDI ist der Nachweis von Toxin A und B im Stuhl.
- Das abdominelle Röntgenbild ist unauffällig und schließt größere Darmverschlüsse oder einen Ileus aus.
- Die Laborbefunde zeigen keine schwerwiegende Infektion (z. B. sind die Leukozyten leicht erhöht, CRP ist moderat erhöht).
- Der Test auf okkultes Blut im Stuhl erkennt verborgenes Blut im Stuhl, das für die Diagnose gastrointestinaler Blutungen nützlich ist.
- Eine Stuhlkultur könnte zwar C. difficile nachweisen, wird aber nicht routinemäßig verwendet, da sie länger dauert und die Toxinproduktion.
- Der Harnstoff-Atemtest wird zum Nachweis von Helicobacter pylori verwendet.
- Der Test auf α1-Antitrypsin dient der Untersuchung eines proteinverlustenden Enteropathiesyndroms.
118D21
Eine 21-jährige Frau stellt sich mit Hautausschlägen im Gesicht als Hauptbeschwerde vor. Seit acht Jahren hat sie immer wiederkehrende Hautausschläge im Gesicht, die sich phasenweise verbessern
und verschlechtern. Die Ausschläge verschlimmern sich gelegentlich vor der Menstruation. In den letzten zwei Monaten hat sich ihr Zustand aufgrund von psychischem Stress und einer unausgewogenen
Ernährung verschlechtert. Sie hat keine topischen Kortikosteroide verwendet. Es besteht kein Juckreiz, aber sie berichtet über leichte Schmerzen. Ein Foto ihres Gesichts wird gezeigt.
Was ist die Diagnose?
a. Knötchenflechte (Prurigo nodularis)
b. Akne vulgaris
c. Lupus vulgaris
d. Rosazea-ähnliche Dermatitis
e. Seborrhoische Dermatitis

Die richtige Antwort ist b. Akne vulgaris.
- Akne vulgaris ist eine häufige Hauterkrankung, die durch das Auftreten von Komedonen (Mitesser und Whiteheads), Papeln, Pusteln und manchmal auch Knoten oder Zysten jedoch nicht Juckreiz gekennzeichnet ist. Sie tritt häufig bei Jugendlichen und jungen Erwachsenen aufgrund hormoneller Veränderungen auf, kann aber auch im Erwachsenenalter persistieren.
- Knötchenflechte (Prurigo nodularis) zeigt sich als stark juckende Knoten, die häufig an den Extremitäten auftreten.
- Lupus vulgaris ist eine Form der kutanen Tuberkulose, die sich durch langsam wachsende, rötlich-braune Plaques oder Knötchen manifestiert.
- Rosazea zeigt sich typischerweise durch Gesichtsrötungen, anhaltendes Erythem und manchmal Papeln oder Pusteln, häufig bei Menschen mittleren Alters.
- Seborrhoische Dermatitis zeigt sich in der Regel als schuppige, fettige Erythem-Flecken in Bereichen mit vielen Talgdrüsen (z. B. Kopfhaut, Nasolabialfalten).
118D22
Ein 65-jähriger Mann wurde in die Klinik überwiesen, nachdem bei einer Ultraschalluntersuchung des Abdomens im Rahmen eines Gesundheitschecks Auffälligkeiten festgestellt wurden. Vor zwei Jahren
wurden bei einem Gesundheitscheck Auffälligkeiten der Leberfunktion festgestellt, aber der Patient unterzog sich keiner weiteren Untersuchung, da er keine Symptome hatte. Seine Anamnese ist
unauffällig. Er ist selbstständig, raucht seit 20 Jahren 20 Zigaretten/Tag und konsumiert seit 45 Jahren wöchentlich 350 ml Bier. Seine Mutter verstarb an Leberkrebs. Bei der Untersuchung beträgt
seine Körpergröße 170 cm, sein Gewicht 70 kg, der Puls 96/min (regelmäßig) und der Blutdruck 144/90 mmHg. Herz- und Atemgeräusche sind normal. Die Leber ist 2 cm unterhalb des rechten
Rippenbogens tastbar. Laborbefunde zeigen: Gesamtbilirubin 0,8 mg/dL, AST 90 U/L, ALT 85 U/L, γ-GT 60 U/L (Referenz: 13–64), Nüchternblutzucker 98 mg/dL, HbA1c 5,6 % (Referenz: 4,9–6,0),
Triglyceride 160 mg/dL, HDL-Cholesterin 36 mg/dL und α-Fetoprotein (AFP) 160.000 ng/mL (Referenz: ≤20). Immunserologische Befunde zeigen HBs-Antigen negativ und ① HCV-Antikörper
positiv, mit einem ② ICG-Test (15-Minuten-Retention) von 8 % (Referenz: ≤10). Eine kontrastverstärkte CT des Thorax und Abdomens zeigt ein ④ 5 cm großes
hepatozelluläres Karzinom (HCC) im vorderen Segment des rechten Leberlappens mit ③ einer intrahepatischen Metastase und ⑤ Metastasen in beiden Lungen.
Was ist der Grund dafür, dass dieser Patient nicht für eine Resektion des hepatozellulären Karzinoms in Frage kommt?
a. ① HCV-Antikörper positiv
b. ② ICG-Test (15-Minuten-Retention)
c. ③ Intrahepatische Metastase
d. ④ Tumordurchmesser von 5 cm
e. ⑤ Lungenmetastasen
Die richtige Antwort ist e. Lungenmetastasen.
- Ein hepatozelluläres Karzinom (HCC) wird häufig chirurgisch entfernt, wenn der Tumor auf die Leber beschränkt ist und keine extrahepatischen Metastasen vorliegen.
-
Kandidaten für eine Resektion sollten:
- Keine extrahepatischen Metastasen haben.
- Keine Gefäßinvasion (z. B. in der Pfortader oder den Lebervenen) aufweisen.
- Eine gute Leberfunktion haben (z. B. keine signifikante Zirrhose oder portale Hypertension).
- Das Vorhandensein von Lungenmetastasen (extrahepatische Ausbreitung) macht den Patienten jedoch ungeeignet für eine chirurgische Resektion, da die Operation in diesem Fall nicht kurativ wäre.
118D23
Ein 25-jähriger Mann stellt sich mit Schmerzen in der linken Wange und Nasenausfluss vor. Vor fünf Tagen traten Erkältungssymptome auf. Vor drei Tagen entwickelte er Schmerzen in der linken Wange und bemerkte eitrigen Nasenausfluss aus dem linken Nasenloch. Die Schmerzen in der linken Wange nahmen zu, was ihn veranlasste, ärztliche Hilfe in Anspruch zu nehmen.
Bei der Untersuchung beträgt seine Körpertemperatur 37,2 °C. Es gibt keine Rötung oder Schwellung der Haut über den Wangen. Die Nasenspiegelung zeigt eitrigen Nasenausfluss im linken Nasenloch.
Was ist die Diagnose?
a. Nasenfurunkel
b. Trigeminusneuralgie
c. Akute Sinusitis
d. Zellulitis der Wange
e. Allergische Rhinitis
Die richtige Antwort ist c. Akute Sinusitis.
- Die akute Sinusitis (auch akute Rhinosinusitis genannt) ist eine Entzündung der Nasennebenhöhlen, die häufig im Anschluss an eine Infektion der oberen Atemwege (z. B. Erkältung) auftritt.
- Die Kombination aus lokalisierten Wangenbeschwerden, eitrigem Nasenausfluss und kürzlichen Erkältungssymptomen deutet eindeutig auf eine akute Sinusitis hin.
- Ein Nasenfurunkel (Infektion eines Haarfollikels in der Nase) äußert sich durch lokale Schmerzen, Schwellung und Rötung im Bereich des Nasenvorhofs.
- Eine Trigeminusneuralgie verursacht starke, scharfe und intermittierende Gesichtsschmerzen, die durch bestimmte Reize (z. B. Berührung, Kauen) ausgelöst werden.
- Eine Zellulitis der Wange geht mit Rötung, Schwellung und Überwärmung der Haut einher.
- Eine allergische Rhinitis äußert sich durch klaren Nasenausfluss, Nasenverstopfung und Niesen, oft ausgelöst durch Allergene.
118D24
Eine 30-jährige Frau stellt sich mit Völlegefühl nach dem Essen als Hauptbeschwerde vor. Dieses Symptom besteht seit der Schulzeit und verschlechterte sich in stressigen Phasen, wie während der
Vorbereitungen auf die Universitätsaufnahmeprüfungen und nach Beginn ihrer beruflichen Tätigkeit. In den letzten drei Monaten hat die Häufigkeit der Symptome auf drei Mal pro Woche zugenommen,
was sie veranlasste, ärztliche Hilfe zu suchen. Sie berichtet über keinen Gewichtsverlust oder Fieber. Ihre medizinische und familiäre Vorgeschichte ist unauffällig. Bei der Untersuchung beträgt
ihre Körpergröße 160 cm, ihr Gewicht 56 kg, ihre Körpertemperatur 36,2 °C, ihr Puls 64/min (regelmäßig) und ihr Blutdruck 120/70 mmHg. Es zeigen sich keine Auffälligkeiten der Konjunktiven oder
Skleren. Herz- und Atemgeräusche sind unauffällig. Das Abdomen ist flach, weich und nicht druckschmerzhaft. Die Laborbefunde zeigen: Erythrozyten 4,68 Millionen, Hb 13,9 g/dL,
Hkt 42 %, Leukozyten 5.300, Thrombozyten 210.000, Gesamtprotein 7,8 g/dL, Albumin 4,3 g/dL, Gesamtbilirubin 0,9 mg/dL, AST 22 U/L, ALT 16 U/L, LDH 180 U/L (Referenz: 124–222), ALP 80 U/L
(Referenz: 38–113), γ-GT 21 U/L (Referenz: 9–32), Amylase 92 U/L (Referenz: 44–132), Harnstoff 12 mg/dL, Kreatinin 0,6 mg/dL, CRP 0,1 mg/dL. Ein Harnstoff-Atemtest ist negativ, und eine obere
gastrointestinale Endoskopie zeigt keine Auffälligkeiten.
Welche Behandlung sollte bei dieser Patientin nicht eingesetzt werden?
a. Kampo (traditionelle japanische Kräutermedizin)
b. NSAR
c. Antidepressiva
d. Säureblocker
e. Medikamente zur Regulierung der Magen-Darm-Motilität
Die Antwort ist b. NSAR.
- Nichtsteroidale Antirheumatika (NSAR) sollten jedoch bei Patienten mit Dyspepsie nicht eingesetzt werden, da sie die Magenschleimhaut reizen und die Symptome verschlimmern können. NSAR hemmen die Cyclooxygenase (COX), wodurch die Prostaglandinsynthese reduziert wird. Prostaglandine schützen die Magenschleimhaut.
- Bestimmte Kampo-Medikamente, wie Rikkunshito, haben gezeigt, dass sie die Symptome der funktionellen Dyspepsie durch Förderung der Magenmotilität und Reduktion von Beschwerden verbessern können.
- Niedrig dosierte trizyklische Antidepressiva oder SSRIs können verwendet werden, insbesondere wenn die Dyspepsie stark stressbedingt ist.
- Protonenpumpenhemmer (PPI) oder H2-Blocker werden häufig eingesetzt, um die Magensäureproduktion zu reduzieren und die Symptome bei funktioneller Dyspepsie zu lindern.
- Prokinetische Wirkstoffe wie Domperidon oder Metoclopramid können die postprandialen Symptome lindern, indem sie die Magenentleerung verbessern und Blähungen reduzieren.
118D25
Ein 63-jähriger Mann wurde mit der Hauptbeschwerde Atemnot per Rettungswagen in die Notaufnahme gebracht. Seit drei Tagen verspürte er Belastungsdyspnoe. Heute verschlechterte sich seine Atemnot
nach der Rückkehr nach Hause allmählich so stark, dass er den Rettungsdienst rief. Im Alter von 50 Jahren wurde bei ihm eine arterielle Hypertonie diagnostiziert, jedoch suchte er seitdem keine
ärztliche Behandlung auf. Er raucht seit 43 Jahren 20 Zigaretten/Tag und trinkt gelegentlich Alkohol.
Bei der Untersuchung ist er wach, macht jedoch einen gequälten Eindruck. Er ist 170 cm groß, wiegt 85 kg, hat eine Körpertemperatur von 36,8 °C, eine Herzfrequenz von 122/min (regelmäßig), einen Blutdruck von 190/116 mmHg (ohne Seitendifferenz), eine Atemfrequenz von 26/min und eine Sauerstoffsättigung von 92 % unter Sauerstoffgabe über eine Reservoirmaske (10 L/min). Bei der körperlichen Untersuchung zeigen sich eine Halsvenenstauung, ein hörbarer S4-Herzton sowie grobe Rasselgeräusche über beiden Lungenfeldern. Beinödeme sind nicht vorhanden.
Laborbefunde: RBC 4,45 Millionen, Hb 13,7 g/dL, Hkt 41 %, WBC 8.100, Thrombozyten 220.000, Gesamtprotein 6,9 g/dL, AST 31 U/L, ALT 30 U/L, LDH 164 U/L (Referenz: 124–222), CK 110 U/L (Referenz: 59–248), Harnstoff 21 mg/dL, Kreatinin 1,1 mg/dL, eGFR 60 mL/min/1,73 m², Harnsäure 8,2 mg/dL, Glukose 104 mg/dL, Na 132 mEq/L, K 3,9 mEq/L, Cl 110 mEq/L, BNP 1.820 pg/mL (Referenz: ≤18,4), CRP 0,3 mg/dL. Ein schneller Troponin-T-Test ist negativ.
Die Echokardiographie zeigt eine normale Herzkontraktilität ohne Klappenerkrankungen. Ein 12-Kanal-EKG und ein Röntgenbild des Thorax sind beigefügt.
Was ist die Diagnose?
a. Perikarditis
b. Dilatative Kardiomyopathie
c. Hypertensive Krise
d. Instabile Angina pectoris
e. Obstruktive hypertrophe Kardiomyopathie


Die richtige Antwort ist c. Hypertensive Krise.
- Bei diesem Patienten liegt eine hypertensive Krise vor, die durch eine stark erhöhte Blutdruckwerte (≥180/120 mmHg) in Verbindung mit Endorganschädigungen gekennzeichnet ist.
- In diesem Fall ist der erhöhte Blutdruck (190/116 mmHg) mit Symptomen und Befunden verbunden, die auf ein akutes Lungenödem hinweisen, was eine Endorganschädigung darstellt.
- Perikarditis zeigt typischerweise Brustschmerzen, ein perikardiales Reibegeräusch und diffuse ST-Hebungen im EKG.
- Der Echokardiografie-Befund zeigt eine normale Kontraktilität des Herzens, was Dilatative Kardiomyopathie ausschließt.
- Instabile Angina pectoris ist unwahrscheinlich, da Brustschmerzen fehlen und der Troponin-Test negativ ist.
- Es gibt keine Hinweise auf eine linksventrikuläre Ausflussobstruktion oder hypertrophe Veränderungen in der Echokardiografie (Obstruktive hypertrophe Kardiomyopathie).
118D26
Ein 72-jähriger Mann stellte sich mit Beschwerden über Unterbauchschmerzen und Hämaturie vor. Vor einem Monat bemerkte er erstmals Hämaturie, und seit gestern verspürt er Unterbauchschmerzen, die ihn zur Konsultation veranlassten. Er ist 162 cm groß, wiegt 58 kg, hat eine Körpertemperatur von 36,8 °C, eine Pulsfrequenz von 60 Schlägen pro Minute (regelmäßig), einen Blutdruck von 148/90 mmHg und eine Atemfrequenz von 16 Atemzügen pro Minute. Der Bauch ist flach, weich und nicht druckschmerzhaft, ohne tastbare Leber oder Milz. Eine digitale rektale Untersuchung zeigt eine 5 cm große, elastisch harte Prostata ohne Druckschmerz. Befunde der Urinanalyse: Eiweiß (±), Glukose (−), okkultes Blut (3+), Sediment zeigt mehr als 100 rote Blutkörperchen/HPF und mehr als 100 weiße Blutkörperchen/HPF. Ein abdominales Röntgenbild und ein Zystoskopiebild sind beigefügt. Eine Urinkultur wurde eingesandt, und eine Antibiotikatherapie wurde begonnen.
Welche ist die geeignetste nächste Behandlung?
a. Steinauflösungstherapie
b. Totale Zystektomie
c. Anlage einer Blasenfistel
d. Transurethrale Zystolithotripsie
e. Extrakorporale Stoßwellenlithotripsie


Die richtige Antwort ist d. Transurethrale Zystolithotripsie.
- Der Patient zeigt klassische Symptome von Blasensteinen: Unterbauchschmerzen, Hämaturie und Befunde, die auf den Bildern der Zystoskopie (Bild B) und der Abdomen-Röntgenaufnahme (Bild A) die Anwesenheit eines großen Blasensteins bestätigen.
- Die transurethrale Zystolithotripsie ist die geeignetste Behandlungsmethode, da sie eine effektive und minimalinvasive Entfernung des Blasensteins ermöglicht.
- Blasensteine bestehen typischerweise aus Calciumoxalat oder -phosphat, die sich mit Medikamenten nicht auflösen lassen.
- Eine Entfernung der Blase ist nicht erforderlich, es sei denn, es liegt eine schwerwiegende Komplikation wie ein Tumor oder eine nicht funktionsfähige Blase vor.
- Eine Blasenfistel wird nur in speziellen Fällen wie schwerer Blasenausgangsobstruktion oder malignen Erkrankungen angewandt.
- Die extrakorporale Stoßwellenlithotripsie (ESWL) ist wirksam bei Nierensteinen, die kleiner als 2 cm sind.
118D27
Eine 65-jährige Frau stellte sich mit einem Halslymphknoten als Hauptbeschwerde vor. Sie hatte den Lymphknoten bereits seit 8 Monaten bemerkt, aber keine medizinische Hilfe in Anspruch genommen, da er schmerzlos war. Die Größe des Knotens hatte sich nicht verändert, jedoch drängte ihre Familie sie, ärztlichen Rat einzuholen. Sie berichtete über kein Fieber, keine Nachtschweißepisoden und keinen Gewichtsverlust. Die Untersuchung von Brustkorb und Bauch ergab keine Auffälligkeiten. Es waren mehrere elastische, gut verschiebliche und feste Lymphknoten mit einem Durchmesser von 2–3 cm in den beidseitigen Hals- und Leistenregionen tastbar, ohne Druckempfindlichkeit. Laborbefunde umfassen: RBC: 4,15 Millionen, Hb: 12,5 g/dL, Ht: 40 %, WBC: 5.600, Thrombozyten: 280.000, Gesamteiweiß: 7,0 g/dL, Albumin: 4,2 g/dL, LDH: 200 U/L (Referenzbereich: 124–222), CRP: 0,2 mg/dL und HTLV-1-Antikörper: negativ. Im peripheren Blutausstrich und in der Knochenmarkbiopsie wurden keine abnormen Zellen gefunden. Eine kontrastmittelverstärkte CT von Hals bis Becken zeigte Lymphadenopathien (3 cm Durchmesser) in den beidseitigen Hals-, Leisten- und paraaortalen Regionen. Die histopathologische Analyse einer Biopsie des rechten Halslymphknotens, einschließlich H&E-Färbung und CD20-immunhistochemischer Färbung, ist dargestellt.
Was ist die wahrscheinlichste Diagnose?
a. Follikuläres Lymphom
b. Burkitt-Lymphom
c. Peripheres T-Zell-Lymphom
d. Erwachsenes T-Zell-Leukämie/Lymphom
e. Diffus großzelliges B-Zell-Lymphom


Die richtige Antwort ist a. Follikuläres Lymphom.
- Die Kombination aus schmerzloser Lymphknotenschwellung, indolentem Krankheitsverlauf, histopathologischen Befunden (noduläres Wachstumsmuster und CD20-Positivität) und dem Fehlen systemischer Symptome deutet stark auf ein follikuläres Lymphom hin.
- Burkitt-Lymphom ist ein aggressives B-Zell-Lymphom, das sich typischerweise mit schnell wachsenden Tumoren und systemischen Symptomen zeigt.
- Peripheres T-Zell-Lymphom und Erwachsenen-T-Zell-Leukämie/Lymphom wären mit T-Zell-Markern (nicht CD20) und oft systemischen Symptomen sowie Hyperkalzämie assoziiert..
- Diffuses großzelliges B-Zell-Lymphom ist aggressiv und zeigt oft eine rasche Progression sowie systemische Symptome.
118D28
Ein 19-jähriger Mann stellt sich mit Atemnot vor. Er bemerkte vor zwei Tagen Kurzatmigkeit und verspürte heute Brustschmerzen, die mit Atembeschwerden einhergingen, was ihn dazu veranlasste,
medizinische Hilfe aufzusuchen. Bei der Untersuchung ist er wach, mit einer Körpertemperatur von 37,2 °C, einer Herzfrequenz von 104/min (regelmäßig), einem Blutdruck von 98/62 mmHg, einer
Atemfrequenz von 22/min und einer SpO₂ von 90 % unter Raumluft. Auf der rechten Seite sind keine Atemgeräusche zu hören. Ein Röntgenbild des Brustkorbs wird gezeigt.
Welche Komplikation sollte nach einer Thoraxdrainage überwacht werden?
a. Chylothorax
b. Lungenödem
c. Arrhythmie
d. Thromboembolie
e. Rekurrensnervverletzung

Die richtige Antwort ist b. Lungenödem.
- Der Patient leidet an einem Pneumothorax, was durch das Fehlen von Atemgeräuschen auf der rechten Seite und die Befunde im Röntgenbild der Brust angezeigt wird. Eine Thoraxdrainage ist eine Standardtherapie zur Wiederentfaltung der Lunge in solchen Fällen.
- Nach einer Thoraxdrainage kann es zu einem Reexpansions-Lungenödem kommen, einer bekannten und ernsthaften Komplikation. Die plötzliche Reexpansion der Lunge führt zu einer erhöhten Kapillarpermeabilität, wodurch Flüssigkeit in die Alveolen austritt und ein Lungenödem entsteht.
- Chylothorax bezeichnet die Ansammlung von Lymphflüssigkeit im Pleuraspalt, meist durch eine Verletzung des Ductus thoracicus.
- Arrhythmie oder Thromboembolie steht nicht im Zusammenhang mit einer Thoraxdrainage.
- Verletzung des Nervus recurrens tritt normalerweise bei chirurgischen Eingriffen im Hals- oder Thoraxbereich auf
118D29
Eine 32-jährige multipare Frau (2 Schwangerschaften, 1 Geburt), in der 35. Schwangerschaftswoche + 1 Tag, wurde mit dem Rettungswagen aufgrund von vaginalen Blutungen eingeliefert. Sie hatte bis zur 33. Schwangerschaftswoche eine pränatale Betreuung in einer anderen medizinischen Einrichtung erhalten. Sie hatte geplant, für die Geburt in ihrer Heimat dieses Krankenhaus aufzusuchen, rief jedoch wegen vaginaler Blutungen einen Rettungswagen. Die Patientin ist bei Bewusstsein, mit einer Körpertemperatur von 37,2°C, einer Herzfrequenz von 92 Schlägen/Minute (regelmäßig), einem Blutdruck von 108/72 mmHg, einer Atemfrequenz von 20 Atemzügen/Minute und einer Sauerstoffsättigung von 98 % unter Raumluft. Bei der Spekulumuntersuchung wurde eine anhaltende Blutung aus dem äußeren Muttermund festgestellt, mit einer geschätzten Gesamtmenge von etwa 200 mL. Die Kardiotokographie zeigte, dass der Zustand des Fötus gut ist, und es wurden alle 10 Minuten Uteruskontraktionen festgestellt. Ein transvaginaler Ultraschall bei Aufnahme (Pfeil zeigt auf den inneren Muttermund) wird gezeigt.
Was ist die angemessene Maßnahme?
a. Bluttransfusion
b. Lagerungswechsel
c. Notfallkaiserschnitt
d. Bimanuelle Uteruskompression
e. Verabreichung von Magnesiumsulfat

Die richtige Antwort ist c. Notfall-Kaiserschnitt.
- Die Placenta praevia ist eine Erkrankung, bei der die Plazenta abnormal in der Nähe oder direkt über dem inneren Muttermund liegt, wie auf dem Ultraschallbild angezeigt.
- Eine Placenta praevia mit anhaltenden Blutungen und Uteruskontraktionen in der 35. Schwangerschaftswoche erfordert einen Notfall-Kaiserschnitt, um schwerwiegende Komplikationen bei Mutter und Kind zu verhindern.
118D30
Ein 73-jähriger Mann sucht das Krankenhaus zur weiteren Abklärung seiner Bauchspeicheldrüse auf, nachdem vor zwei Wochen bei einer Ultraschalluntersuchung im Rahmen eines Gesundheitschecks eine Erweiterung des Pankreasgangs festgestellt wurde. Seit 10 Jahren wird er wegen Diabetes medikamentös behandelt. Sein Bewusstsein ist klar. Größe: 160 cm, Gewicht: 57 kg. Vitalzeichen: Körpertemperatur 36,8 °C, Puls 88/min, regelmäßig, Blutdruck 140/94 mmHg, Atemfrequenz 12/min. Es bestehen keine Auffälligkeiten der palpebralen oder bulbären Bindehaut. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach, weich und druckschmerzfrei; Leber und Milz sind nicht tastbar. Laborwerte: Gesamteiweiß 7,4 g/dL, Albumin 4,5 g/dL, Gesamtbilirubin 0,7 mg/dL, AST 22 U/L, ALT 19 U/L, LDH 190 U/L (Referenz: 124–222), ALP 85 U/L (Referenz: 38–113), γ-GT 18 U/L (Referenz: 13–64), Amylase 120 U/L (Referenz: 44–132), Harnstoffstickstoff 17 mg/dL, Kreatinin 0,8 mg/dL, Blutzucker 174 mg/dL, HbA1c 7,2 % (Referenz: 4,9–6,0), CEA 3,2 ng/mL (Referenz: ≤5), CA19-9 38 U/mL (Referenz: ≤37), CRP 0,1 mg/dL. Die MRCP-Bildgebung ist unten dargestellt.
Was ist die wahrscheinlichste Diagnose?
a. Cholangiokarzinom
b. Tumor der duodenalen Papille
c. Pankreatikobiliäre Fehlmündung
d. Muzinöses zystisches Neoplasma (MCN)
e. Intraduktales papillär-muzinöses Neoplasma (IPMN)

Die richtige Antwort ist e. Intraduktale papilläre mukinöse Neoplasie (IPMN).
- Der Patient ist ein 73-jähriger Mann mit Diabetes in der Vorgeschichte und einer kürzlich festgestellten Erweiterung des Pankreasgangs in der Ultraschalluntersuchung.
- Der Patient hat weder Bauchschmerzen noch Gelbsucht, was die Wahrscheinlichkeit anderer Diagnosen wie Gallengangskarzinom oder Tumoren der duodenalen Papille verringert.
- Die Pankreatikobiliäre Fehlmündung ist eine angeborene Anomalie.
- Die muzinöse zystische Neoplasie (MCN) tritt typischerweise bei jüngeren Frauen auf.
118D31
36-jähriger Mann mit Palpitationen. Der Patient berichtet seit 10 Jahren über belastungsabhängige Palpitationen und Episoden von Beinahe-Synkopen. Bereits während der Schulgesundheitsuntersuchungen wurden EKG-Auffälligkeiten festgestellt, die jedoch lediglich beobachtet wurden. Kürzlich suchte er aufgrund von Sorgen über den plötzlichen Tod eines Cousins mütterlicherseits im Alter von 25 Jahren ärztliche Hilfe auf. Zudem wird eine Tante mütterlicherseits wegen einer unbekannten Herzerkrankung behandelt.
Die körperliche Untersuchung zeigt einen wachen, orientierten Patienten ohne Hinweise auf Jugularvenenstauung, Ödeme oder auffällige Herz- bzw. Lungengeräusche. Die Vitalparameter sind wie folgt: Größe 168 cm, Gewicht 70 kg, Temperatur 36,5°C, Puls 72/min (regelmäßig), Blutdruck 124/72 mmHg.
Die Blutuntersuchung ist unauffällig, abgesehen von einem erhöhten BNP-Wert von 178 pg/mL (Referenz: ≤18,4). Das Röntgenbild des Thorax zeigt ein kardiothorakales Verhältnis von 45 % ohne Anzeichen einer pulmonalen Stauung oder Pleuraergüsse. Ein 12-Kanal-EKG sowie ein Echokardiogramm (Abbildungen A und B) wurden erstellt. Die echokardiografischen Befunde zeigen eine Dicke der linksventrikulären Septumwand von 22,5 mm, eine hintere Wanddicke von 8,6 mm, einen enddiastolischen Durchmesser von 38,0 mm und eine linksventrikuläre Auswurffraktion von 79,6 %, ohne signifikante Klappenerkrankung oder Druckgradienten im linksventrikulären Ausflusstrakt.
Im Holter-EKG wurden Episoden einer nicht anhaltenden ventrikulären Tachykardie festgestellt, die von Schwindel begleitet waren. Die Koronarangiografie zeigt keine stenotischen Läsionen, während die Herz-MRT eine späte Kontrastmittelanreicherung in der mittleren Wand des interventrikulären Septums zeigt.
Welche Therapie ist am besten geeignet, um einen plötzlichen Herztod bei diesem Patienten zu verhindern?
a. Digoxin-Therapie
b. Disopyramid-Therapie
c. Therapie mit Schleifendiuretika
d. Implantation eines permanenten Herzschrittmachers
e. Implantation eines implantierbaren Kardioverter-Defibrillators (ICD)


Die richtige Antwort ist e. Implantation eines implantierbaren Kardioverter-Defibrillators (ICD).
- Der Patient hat eine familiäre Vorgeschichte plötzlicher Todesfälle, eine hypertrophe Verdickung der Septumwand, wie im Echokardiogramm gezeigt, nicht anhaltende ventrikuläre Tachykardien (NSVT) und eine verzögerte Kontrastmittelanreicherung in der kardialen MRT, was stark auf eine hypertrophe Kardiomyopathie (HCM) mit daem Risiko eines plötzlichen Herztods (SCD) hinweist.
- Ein ICD ist die effektivste Maßnahme zur Prävention eines SCD bei Hochrisikopatienten mit HCM. Das Gerät überwacht den Herzrhythmus und gibt einen elektrischen Schock ab, wenn es lebensbedrohliche Arrhythmien wie ventrikuläre Tachykardie oder Kammerflimmern erkennt.
- Digoxin wird bei HCM nicht empfohlen, da es die Kontraktilität erhöht.
- Disopyramid ist bei einer Vielzahl von supraventrikulären und ventrikulären Arrhythmien wirksam.
- Schleifendiuretika können helfen, Flüssigkeitsüberladungen zu behandeln.
- Ein permanenter Herzschrittmacher ist indiziert bei symptomatischer Bradykardie oder fortgeschrittenem AV-Block.
118D32
Ein 64-jähriger Mann stellt sich zur Routineuntersuchung vor. Vor 8 Jahren wurde bei ihm Diabetes diagnostiziert, und vor 1,5 Jahren erlitt er einen akuten Vorderwandinfarkt. Derzeit wird er wegen einer chronischen Herzinsuffizienz behandelt und besucht regelmäßig eine nahegelegene Klinik. Seine Medikation umfasst Aspirin, ACE-Hemmer, Carvedilol, Spironolacton, ein Statin und einen Protonenpumpenhemmer. Bei der Kontrolluntersuchung wurde ein Ödem festgestellt. Der Patient ist wach und orientiert. Er ist 170 cm groß, wiegt 80 kg, hat eine Körpertemperatur von 36,2 °C, eine Pulsfrequenz von 84/min, regelmäßig, und einen Blutdruck von 108/76 mmHg. Die Sauerstoffsättigung beträgt 98 % unter Raumluft. Die Haut ist feucht, und eine Jugularvenenstauung ist vorhanden. Herz- und Lungengeräusche sind unauffällig. Der Bauch ist flach, weich und weist keine tastbare Leber oder Milz auf. Eine periphere Kälte wird nicht beobachtet, jedoch besteht ein Ödem an beiden Unterschenkeln. Die Urinuntersuchung zeigt negative Eiweißwerte und Glucose 1+. Die Blutwerte ergeben: Erythrozyten 4,36 Millionen, Hb 13,2 g/dL, Leukozyten 8.000, Thrombozyten 280.000, Gesamtbilirubin 1,2 mg/dL, AST 48 U/L, ALT 42 U/L, CK 72 U/L (Referenz: 59–248), Harnstoffstickstoff 12 mg/dL, Kreatinin 0,7 mg/dL, Blutzucker 124 mg/dL, HbA1c 6,9 % (Referenz: 4,9–6,0), LDL-Cholesterin 80 mg/dL, Na 132 mEq/L, K 4,8 mEq/L, BNP 216 pg/mL (Referenz: ≤18,4) und CRP 0,8 mg/dL. Das 12-Kanal-EKG ist unten dargestellt. Das Thoraxröntgen zeigt eine Kardiomegalie und eine leichte pulmonale Stauung. Die Echokardiographie zeigt eine Ejektionsfraktion von 42 %, eine Ausdünnung der Vorderwand, eine vergrößerte untere Hohlvene und eine verminderte Atemabhängigkeit.
Welches Medikament sollte hinzugefügt werden, um die Prognose zu verbessern?
a. Alpha-Blocker
b. Verapamil
c. SGLT2-Inhibitor
d. Sulfonylharnstoff
e. Angiotensin-II-Rezeptorblocker

Die richtige Antwort ist c. SGLT2-Inhibitor.
- Herzinsuffizienz mit reduzierter Ejektionsfraktion (HFrEF) ist durch die Echokardiographie-Befunde ersichtlich, einschließlich einer Ejektionsfraktion von 42 %, sowie durch klinische Anzeichen wie Halsvenenstauung, Beinödeme und einen erhöhten BNP-Wert (216 pg/ml).
- SGLT2-Inhibitoren (Natrium-Glukose-Cotransporter-2-Inhibitoren) fördern die Natriurese und osmotische Diurese, reduzieren die Flüssigkeitsbelastung, senken die Herzarbeit und verbessern die Symptome der Herzinsuffizienz. Sie haben auch positive Effekte auf den Herzstoffwechsel.
- α-Blocker werden nicht zur Behandlung von Herzinsuffizienz empfohlen und können die Prognose verschlechtern, da sie Hypotonie oder Flüssigkeitsretention verursachen können.
- Als nicht-dihydropyridiner Kalziumkanalblocker kann Verapamil die Kontraktilität des Myokards hemmen.
- Sulfonylharnstoffe verbessern die Prognose bei Herzinsuffizienz nicht.
- Der Patient nimmt bereits einen ACE-Hemmer ein, der ausreicht, um das Renin-Angiotensin-Aldosteron-System zu blockieren. Ein zusätzlicher Angiotensin-II-Rezeptorblocker (ARB) ist nicht notwendig und wird in dieser Situation nicht empfohlen.
118D33
Ein 23-jähriger Mann suchte die Klinik auf mit der Beschwerde, nicht zur Arbeit gehen zu können. Vor zwei Monaten erhielt er Beschwerden von einem Kundenunternehmen aufgrund eines Bestellfehlers und wurde von seinem Vorgesetzten stark zurechtgewiesen. Seitdem fühlte er sich niedergeschlagen und unmotiviert in Bezug auf seine Arbeit. Nachts fiel es ihm schwer einzuschlafen, da er ständig an die Arbeit denken musste. Allerdings konnte er an freien Tagen weiterhin wie gewohnt an seinem Hobbykreis teilnehmen und Freude daran finden. Vor einer Woche begann er morgens, wenn er zur Arbeit gehen wollte, Herzklopfen zu bekommen und meldete sich krank.
Es gibt keine bemerkenswerte medizinische oder familiäre Vorgeschichte. Nach dem Klinikbesuch wurde ihm geraten, sich zu Hause zu erholen, was seine Herzklopfen linderte. Zudem entschuldigte sich sein Vorgesetzter für die Zurechtweisung, und ihm wurde ein neuer Kundenkreis zugeteilt. Drei Monate später konnte er wieder an seinen Arbeitsplatz zurückkehren.
Was ist die Diagnose?
a. Major Depression
b. Soziale Angststörung
c. Zirkadiane Schlaf-Wach-Rhythmusstörung
d. Anpassungsstörung
e. Posttraumatische Belastungsstörung (PTBS)
Die richtige Antwort ist d. Anpassungsstörung.
- Die Symptome und der Verlauf des Patienten passen klar zu einer Anpassungsstörung, da sie durch einen identifizierbaren Stressor ausgelöst wurden und nach einer Verbesserung der Situation verschwanden.
- Die Major Depression würde anhaltende Symptome wie eine durchgehende niedergeschlagene Stimmung, Verlust des Interesses an fast allen Aktivitäten (nicht nur an der Arbeit), signifikante Gewichtsveränderungen oder Suizidgedanken beinhalten.
- Die Soziale Angststörung ist durch eine ausgeprägte Angst vor sozialen Interaktionen oder Leistungssituationen gekennzeichnet, bei denen die Person Angst vor negativer Bewertung hat.
- Die Zirkadiane Schlaf-Wach-Rhythmusstörung betrifft eine Störung des Schlaf-Wach-Zyklus, die unabhängig von äußeren Stressoren zu Schlaflosigkeit oder übermäßiger Schläfrigkeit führt.
- Die Posttraumatische Belastungsstörung (PTBS) tritt nach einer traumatischen oder lebensbedrohlichen Erfahrung auf.
118D34
Ein 51-jähriger Mann stellte sich mit Rückenschmerzen und Schmerzen im linken Bein vor. Seit drei Monaten litt er unter Rückenschmerzen und dumpfen Schmerzen im linken Bein, die in den letzten Tagen stärker wurden. Sein Gang zeigte eine leichte Vorwärtsneigung und Claudicatio. Druckschmerzhaftigkeit im Lendenbereich wurde festgestellt, und der Lasègue-Test war auf der linken Seite positiv. T2-gewichtete sagittale und axiale MRT-Aufnahmen der Lendenwirbelsäule sind unten dargestellt.
Welches der folgenden Symptome ist bei diesem Patienten am wahrscheinlichsten zu beobachten?
a. Sensibilitätsstörung des vorderen Oberschenkels
b. Positiver Femoralnerven-Dehnungstest
c. Schwäche der Plantarflexion des Sprunggelenks
d. Gesteigerter Achillessehnenreflex
e. Positives Babinski-Zeichen


Die richtige Antwort ist c. Schwäche der Plantarflexion des Sprunggelenks.
- Der Patient klagt über Rückenschmerzen, die in das linke Bein ausstrahlen, ein klassisches Symptom eines lumbalen Bandscheibenvorfalls. Ein positiver Lasègue-Test (Straight-Leg-Raise-Test) deutet auf eine Reizung der Nervenwurzel hin, wahrscheinlich auf Höhe von L5 oder S1.
- Eine Kompression der S1-Nervenwurzel führt häufig zu der Schwäche der Plantarflexion (Schwierigkeiten beim Drücken des Fußes nach unten, z. B. beim Treten des Gaspedals) und dem Verminderten Achillessehnenreflex (nicht gesteigerte Reflexe, wie sie bei Läsionen des oberen Motoneurons vorkommen).
- Die Hypästhesie im vorderen Oberschenkel und der positive Femoralnerven-Strecktest entsprichen einer Schädigung der L2-L4-Nervenwurzeln.
- Der gesteigerte Achillessehnenreflex und das positive Babinski-Zeichen deuten auf eine Läsion des oberen Motoneurons hin.
118D36
Eine 15-jährige Schülerin wird von ihrer Mutter in die Klinik gebracht, die sich Sorgen wegen eines Gewichtsverlusts macht. Sie hat in den letzten drei Monaten 5 kg abgenommen. Ihr Bewusstsein ist klar. Größe: 157 cm, Gewicht: 38 kg. Vitalzeichen: Körpertemperatur 36,8 °C, Pulsfrequenz 120/min (regelmäßig), Blutdruck 126/68 mmHg, Atemfrequenz 24/min, SpO2 99 % unter Raumluft. Ihre Haut ist feucht, und eine Schwellung des vorderen Halsbereichs wird beobachtet. Herz- und Lungengeräusche sind normal. Der Bauch ist flach, weich, und weder Leber noch Milz sind tastbar. Es wird kein Ödem in den unteren Extremitäten festgestellt. Ein leichter Tremor der Finger wird beobachtet. Laborbefunde zeigen: Erythrozyten 4,5 Millionen, Hb 12,7 g/dL, Hkt 38 %, Leukozyten 6.800, Thrombozyten 260.000; Gesamtprotein 6,8 g/dL, Albumin 3,6 g/dL, Gesamtbilirubin 0,9 mg/dL, AST 26 U/L, ALT 27 U/L, LDH 220 U/L (Referenz: 124–222), Harnstoffstickstoff 16 mg/dL, Kreatinin 0,4 mg/dL, Harnsäure 4,5 mg/dL, Nüchternglukose 96 mg/dL, HbA1c 5,0 % (Referenz: 4,9–6,0), Gesamtcholesterin 122 mg/dL, Triglyceride 140 mg/dL, Na 140 mEq/L, K 4,0 mEq/L, Cl 99 mEq/L, und CRP 0,3 mg/dL.
Welcher Test ist für die Diagnose erforderlich?
a. Kopf-MRT
b. Anti-GAD-Antikörper
c. Arginin-Stimulationstest
d. Röntgenaufnahme des Handgelenks
e. Freies Thyroxin (FT4)
Die korrekte Antwort ist e. Freies Thyroxin (FT4).
- Die klinischen Befunde, wie Gewichtsverlust, Tachykardie (120 Schläge/min), Schwellung im vorderen Halsbereich (Hinweis auf eine vergrößerte Schilddrüse) und ein Fingerzittern, zusammen mit den Laborbefunden, einschließlich eines niedrigen Gesamtcholesterinspiegels (122 mg/dL), weisen stark auf eine Hyperthyreose hin.
- Bei einer Hyperthyreose ist das FT4 typischerweise erhöht, was eine gesteigerte Produktion von Schilddrüsenhormonen widerspiegelt.
- Der Anti-GAD-Antikörper ist mit autoimmunem Diabetes (Typ-1-Diabetes) assoziiert. Bei diesem Patienten schließen normale HbA1c- und Nüchternglukosewerte einen Diabetes mellitus aus.
- Der Arginin-Stimulationstest bewertet die Wachstumshormonausschüttung.
118D37
Ein 58-jähriger Mann stellt sich mit Schmerzen in der rechten Schulter vor. Die Schmerzen begannen vor einem Monat, nachdem er einen schweren Gegenstand gehoben hatte. Anfangs traten die Schmerzen nur bei Bewegung auf, entwickelten sich jedoch allmählich zu Ruhe- und Nachtschmerzen. Seine Körpergröße beträgt 173 cm, das Gewicht 67 kg und die Temperatur 36,1 °C. Bei der Untersuchung zeigt sich ein Schmerz bei der Abduktion der rechten Schulter sowie die Unfähigkeit, die abduzierte Position zu halten. Röntgenaufnahmen der rechten Schulter und T2-gewichtete koronale MRT-Bilder liegen vor.
Was ist die wahrscheinlichste Diagnose?
a. Rotatorenmanschettenruptur
b. Schulterluxation
c. Humerusfraktur
d. Rheumatoide Arthritis
e. Arthrose

Die richtige Antwort ist a. Rotatorenmanschettenruptur.
- Verletzungen der Rotatorenmanschette werden häufig durch Traumata verursacht, wie z. B. das Heben schwerer Lasten oder wiederholte Überkopfarbeiten. Eine MRT ist der Goldstandard zur Diagnose von Rotatorenmanschettenruptur, da sie eine Diskontinuität oder ein abnormales Flüssigkeitssignal in der Sehne zeigt, was die Diagnose bestätigt.
- In diesem Fall gibt es keine Hinweise auf eine Luxation oder Fraktur.
- Rheumatoide Arthritis tritt typischerweise mit symmetrischem Gelenkbefall, Morgensteifigkeit und systemischen Symptomen auf.
- Schulterarthrose verursacht chronische Schmerzen und Steifheit, jedoch keine akuten posttraumatischen Symptome.
118D38
Eine 56-jährige Frau stellt sich mit Schmerzen im unteren Rücken und in den Gliedmaßen vor. Sie leidet seit fünf Jahren an Schmerzen im unteren Rücken und in den Gliedmaßen. Vor sechs Monaten verstarb ihr Ehemann an Lungenkrebs, und seitdem haben sich die Schmerzen verschlimmert. Ihr wurden in einer nahegelegenen Klinik NSAIDs verschrieben, die jedoch keine Verbesserung brachten. Kürzlich entwickelte sie während des Schlafs ein schmerzhaftes, juckendes und unangenehmes Gefühl in den unteren Gliedmaßen, das durch Bewegung verschwindet. Ihr Gewicht ist stabil geblieben. Die körperliche Untersuchung zeigt Druckschmerzhaftigkeit in den distalen und proximalen Interphalangealgelenken der Finger, diffuse Druckempfindlichkeit in allen Gelenken ohne Schwellung sowie schmerzhafte Reaktionen bei Palpation weiter Bereiche, einschließlich der zentralen oberen Kanten der Trapezmuskeln und der oberen äußeren Bereiche der Gesäßmuskeln. Es werden keine Abnormalitäten im Bewegungsumfang der Wirbelsäule, in der Muskelkraft oder in den sensorischen Funktionen der Gliedmaßen festgestellt. Laboruntersuchungen zeigen keine signifikanten Auffälligkeiten außer einer BSG von 8 mm/Stunde und normalem CRP. Was ist die wahrscheinlichste Ursache für die generalisierten Schmerzen der Patientin?
a. Spondyloarthritis
b. Fibromyalgie
c. Rheumatoide Arthritis
d. Arthrose
e. Polymyalgia rheumatica
Die richtige Antwort ist b. Fibromyalgie.
- Fibromyalgie ist typischerweise durch weit verbreitete Schmerzen und Druckempfindlichkeit in bestimmten Bereichen gekennzeichnet, ohne dass laborchemische Auffälligkeiten vorliegen.
- Normale Entzündungsmarker (CRP und BSG) sowie das Fehlen von Gelenkschwellungen oder Muskelschwäche schließen entzündliche oder systemische Erkrankungen wie rheumatoide Arthritis, Spondyloarthritis oder Polymyalgia rheumatica aus.
- Arthrose hingegen verursacht lokal begrenzte Gelenkschmerzen und ist oft mit radiologischen Anzeichen von Gelenkdegeneration verbunden.
118D39
Ein 3-jähriger Junge wurde mit dem Rettungswagen ins Krankenhaus gebracht, nachdem er einen erhitzten Tabakstick, der auf einem Tisch lag, gegessen hatte. Bei der Entdeckung ließ die Mutter ihn die Tabakblätter aus dem Mund ausspucken, und er erbrach sich zweimal während des Transports im Rettungswagen. Er weint, ist aber wach und ansprechbar. Seine Vitalzeichen sind wie folgt: Temperatur 36,9 °C, Herzfrequenz 110/min (regelmäßig), Blutdruck 100/64 mmHg und Atemfrequenz 30/min. Was ist die angemessene Behandlung in diesem Fall?
a. Magenspülung
b. Atemwegsmanagement
c. Beobachtung
d. Viel Wasser trinken
e. Blutreinigungsverfahren
Die richtige Antwort ist c. Beobachtung.
- Das Verschlucken eines erhitzten Tabaksticks (Teil von Geräten wie E-Zigaretten) kann Kinder Nikotin aussetzen, einem toxischen Stoff in großen Mengen. Die geschilderte Situation zeigt jedoch keine Anzeichen einer schweren Nikotinvergiftung.
- Das Kind hat kurz nach der Einnahme erbrochen und vermutlich einen Großteil des Nikotins ausgeschieden. Es ist wach und die Vitalzeichen sind stabil, was auf eine milde Exposition und keine lebensbedrohliche Situation hinweist.
118D40
Eine 74-jährige Frau stellte sich mit Proteinurie vor. Bereits im letzten Jahr wurde bei einer spezifischen Gesundheitsuntersuchung eine Proteinurie festgestellt, die jedoch aufgrund fehlender Symptome unbehandelt blieb. Auch in diesem Jahr wurde bei derselben Untersuchung eine Proteinurie festgestellt, weshalb sie nun einen Arzt aufsuchte. Sie hat keine bedeutsamen Vorerkrankungen. Die Patientin ist asymptomatisch, berufstätig, und ihr Blutdruck, den sie gelegentlich zu Hause misst, liegt bei etwa 120/70 mmHg. Ihr Körpergewicht ist stabil, jedoch zeigt sich ein leichtes eindrückbares Ödem an beiden Unterschenkeln.
Urinbefunde: Spezifisches Gewicht 1,015, pH 6,0, Protein 3+, Glukose (-), okkultes Blut (-). Das Verhältnis von Urinprotein zu Kreatinin im zufälligen Urin beträgt 2,5 g/gCr (Norm < 0,15). Das Urinsediment zeigt 1–4 Erythrozyten/HPF, 1–4 Leukozyten/HPF, 1–4 hyaline Zylinder/HPF sowie einige granulierte und breite Zylinder.
Blutchemische Befunde: Kreatinin 0,7 mg/dL, eGFR 61,6 mL/min/1,73 m². Der abdominale Ultraschall zeigt keine Auffälligkeiten an den Nieren.
Was ist die wahrscheinlichste Diagnose?
a. IgA-Nephropathie
b. Membranöse Nephropathie
c. Polyzystische Nierenerkrankung
d. Minimal-Change-Glomerulonephritis
e. Idiopathische halbmondförmige Glomerulonephritis
Die richtige Antwort ist b. Membranöse Nephropathie.
- Der Urin zeigt 3+ Protein, und das Protein/Kreatinin-Verhältnis im Urin beträgt 2,5 g/gCr, was auf einen erheblichen Proteinverlust im Urin hinweist. Dies ist typisch für eine nephrotische Proteinurie. Aber der Kreatininwert (0,7 mg/dL) und die eGFR (61,6 mL/min/1,73 m²) sind relativ stabil, was darauf hinweist, dass die Nierenerkrankung in einem frühen Stadium ist. Dies ist typisch für membranöse Nephropathie.
- Es gibt keine signifikante Hämaturie (nur 1–4 Erythrozyten/HPF) und keine Hinweise auf Entzündungen wie eine hohe Anzahl von Leukozyten oder aktive Urinzylinder. Das schließt viele glomeruläre Erkrankungen aus, die ausgeprägte Hämaturie verursachen, wie IgA-Nephropathie oder halbmondförmige Glomerulonephritis.
- Die Patientin hat keine systemischen Anzeichen oder Symptome einer Autoimmunerkrankung, Infektion oder eines Malignoms, die häufig bei Erkrankungen wie halbmondförmiger Glomerulonephritis oder Minimal-Change-Glomerulonephritis bei Erwachsenen auftreten.
- Polyzystischer Nierenerkrankung hat strukturelle Anomalien im Ultraschall.
118D41
Ein 49-jähriger Mann wurde aufgrund von Fieber und abnormem Verhalten mit dem Rettungswagen in die Klinik gebracht. Vor einer Woche hatte er Halsschmerzen und leichtes Fieber, wofür ihm in einer nahegelegenen Praxis ein allgemeines Erkältungsmittel verschrieben wurde. Das leichte Fieber hielt an, und vor zwei Tagen entwickelte er Kopfschmerzen. Heute Morgen fand ihn seine Familie nackt in seinem Zimmer, wobei er zusammenhanglos sprach und sich auffällig verhielt. Er hat keine relevanten Vorerkrankungen oder familiären Auffälligkeiten.
Bei der Aufnahme war er wach, jedoch desorientiert in Bezug auf Ort und Zeit. Er ist 170 cm groß und wiegt 60 kg. Seine Vitalzeichen waren: Körpertemperatur 38,5°C, Herzfrequenz 84/min (regelmäßig) und Blutdruck 112/70 mmHg. Herz- und Lungenauskultation ergaben keine Auffälligkeiten. Es wurden Nackensteifigkeit und ein positives Kernig-Zeichen festgestellt. Der kraniale Nerventest zeigte keine Abweichungen. Es gab keine motorischen Lähmungen der Extremitäten, und es wurde keine asymmetrische Reaktion auf Schmerzreize festgestellt.
Blutbefunde: Die Anzahl der roten Blutkörperchen betrug 5,2 Millionen/μL, das Hämoglobin 15,2 g/dL und der Hämatokrit 45 %, alle im Normbereich. Die Anzahl der weißen Blutkörperchen lag bei 7.500/μL, die Thrombozytenzahl bei 280.000/μL, ebenfalls normal. Der Blutzuckerspiegel lag bei 100 mg/dL, und der CRP-Wert war mit 0,1 mg/dL unauffällig, was keine relevante systemische Entzündung anzeigt.
Liquorbefunde: Der Eröffnungsdruck betrug 180 mmH2O (normal: 70–170 mmH2O), was leicht erhöht war. Der Liquor zeigte ein xanthochromes Erscheinungsbild. Die Zellzahl lag bei 98/mm³ (normal: 0–2/mm³), wobei überwiegend mononukleäre Zellen nachgewiesen wurden (98 % mononukleär, 2 % polymorphkernig). Das Eiweiß war mit 150 mg/dL (normal: 15–45 mg/dL) deutlich erhöht. Der Glukosewert lag bei 50 mg/dL (normal: 50–75 mg/dL) und damit im Normalbereich.
Eine FLAIR-MRT des Kopfes wird bereitgestellt.
Was ist die am besten geeignete Erstbehandlung für diesen Patienten?
a. Verabreichung von Antibiotika
b. Ruhe zu Hause anordnen
c. Verabreichung von Heparin
d. Verabreichung von Diazepam
e. Verabreichung von Aciclovir

Die richtige Antwort ist e. Verabreichung von Aciclovir.
- Nach vorangegangenen erkältungsähnlichen Symptomen traten beim Patienten Kopfschmerzen, abnormales Verhalten und Bewusstseinsstörungen auf.
- Nackensteifigkeit und ein positives Kernig-Zeichen wecken den Verdacht auf eine Meningitis, aber die Befunde der einfachen Kopf-MRT deuten auf etwas anderes hin.
- In den medialen Temporallappen sind Hochsignalbereiche zu sehen, was auf eine Herpes-simplex-Enzephalitis (HSV-Enzephalitis) hinweist.
- Die Liquorbefunde zeigen eine erhöhte Zellzahl mit überwiegendem Anteil an mononukleären Zellen, und der Glukosespiegel liegt im Normbereich, was eine virale Ätiologie stützt.
- Die HSV-Enzephalitis ist ein medizinischer Notfall mit hoher Morbidität und Mortalität, wenn sie nicht behandelt wird. Die empirische Behandlung mit Aciclovir, einem wirksamen antiviralen Mittel gegen HSV, muss bei Verdacht sofort eingeleitet werden.
118D44
Eine 82-jährige Frau wurde von ihrem Sohn in die Klinik gebracht, der sich Sorgen über ihren Gedächtnisverlust machte. Vor fünf Jahren begann sie, wiederholt die gleichen Fragen zu stellen. Vor einem Jahr begann sie, sich zu verlaufen, und war nicht mehr in der Lage, selbstständig einzukaufen oder zu kochen. Es wurde beobachtet, dass sie wütend auf ihr eigenes Spiegelbild reagierte. Während der Konsultation wirkte sie ängstlich, schaute häufig zu ihrem Sohn und antwortete auf die Frage nach dem Datum falsch. Ihr Ergebnis auf der überarbeiteten Hasegawa-Skala für Demenzbewertung betrug 11 Punkte (von 30). Die neurologische Untersuchung ergab keine Auffälligkeiten. Die Blutbiochemie und die EEG-Ergebnisse waren unauffällig. Eine FLAIR-MRT in horizontaler Ebene und eine T1-gewichtete koronale MRT des Kopfes sind dargestellt.
Welches Medikament sollte dieser Patientin verabreicht werden?
a. Diazepam
b. Donepezil
c. Paroxetin
d. Haloperidol
e. Levodopa (L-dopa)

Die richtige Antwort ist b. Donepezil.
- Die Patientin zeigt einen fortschreitenden Gedächtnisverlust, der sich durch wiederholte Fragestellungen auszeichnet und sich im Laufe der Zeit verschlechtert hat. Darüber hinaus hat sie eine Desorientierung entwickelt (z. B. sich zu verlaufen), eine Unfähigkeit, alltägliche Aktivitäten wie Einkaufen und Kochen auszuführen, sowie Verhaltensänderungen, wie Wut auf ihr eigenes Spiegelbild. Diese Symptome sind mit der Alzheimer-Krankheit vereinbar. Zudem deutet ein Ergebnis von 11 von 30 Punkten auf der überarbeiteten Hasegawa-Demenzskala auf eine mittelschwere Demenz hin.
- Donepezil ist ein Cholinesterase-Hemmer, der die Acetylcholinspiegel im Gehirn erhöht und dazu beiträgt, die kognitive Funktion zu verbessern oder den kognitiven Abbau bei Alzheimer-Patienten zu verlangsamen.
- Diazepam wird bei Angstzuständen oder Unruhezuständen eingesetzt, kann jedoch Verwirrung und kognitive Beeinträchtigungen bei Demenzpatienten verschlimmern.
- Paroxetin ist ein Antidepressivum.
- Haloperidol ist ein Antipsychotikum, das bei schwerer Unruhe oder Psychosen verwendet wird.
- Levodopa (L-dopa) wird bei der Parkinson-Krankheit eingesetzt.
118D45
Eine 69-jährige Frau stellte sich mit unwillkürlichen Bewegungen als Hauptbeschwerde vor. Vor 15 Jahren entwickelte sie ein Zittern in der rechten Hand und eine Verlangsamung der Bewegungen, woraufhin bei ihr die Diagnose Morbus Parkinson gestellt wurde. Sie begann mit der Einnahme von Anti-Parkinson-Medikamenten, wodurch sich ihre Symptome verbesserten. Vor fünf Jahren traten Schwierigkeiten beim Gehen auf. Vor einem Jahr ließ die Wirksamkeit der Anti-Parkinson-Medikamente nach, und zeitweise war sie nicht mehr in der Lage zu gehen. Nach einer Dosiserhöhung der Anti-Parkinson-Medikamente entwickelte sie unregelmäßige, wiederholte unwillkürliche Bewegungen des Rumpfes sowie der oberen und unteren Gliedmaßen, wodurch sie nicht mehr in der Lage war, eine sitzende Position aufrechtzuerhalten.
Welche Art von unwillkürlicher Bewegung wird hier beschrieben?
a. Tics
b. Dystonie
c. Ruhetremor
d. Dyskinesie
e. Myoklonus
Die richtige Antwort ist d. Dyskinesie.
- Dyskinesien sind eine hyperkinetische Bewegungsstörung, die durch eine übermäßige dopaminerge Stimulation verursacht wird und häufig bei Patienten mit fortgeschrittener Parkinson-Krankheit auftritt, die über viele Jahre mit Levodopa behandelt wurden. Diese Bewegungen sind typischerweise unregelmäßig, unwillkürlich und choreiform (tanzähnlich) und betreffen den Rumpf, die Gliedmaßen oder das Gesicht.
- Tics sind stereotype, plötzliche, sich wiederholende Bewegungen oder Lautäußerungen, die häufig bei Erkrankungen wie dem Tourette-Syndrom auftreten.
- Dystonien sind anhaltende, verdrehende Muskelkontraktionen, die zu abnormalen Haltungen führen
- Ein klassisches Symptom der Parkinson-Krankheit, der Ruhetremor, ist rhythmisch und tritt in Ruhe auf.
- Myoklonien sind plötzliche, kurze, schockartige Muskelzuckungen.
118D46
Ein 65-jähriger Mann kam zur regelmäßigen Kontrolle in die Klinik. Er wird in einer örtlichen Praxis wegen Diabetes und Bluthochdruck behandelt und erhält dort ein Biguanid, einen DPP-4-Inhibitor und einen Angiotensin-Rezeptor-Blocker (ARB). Er berichtet über keine subjektiven Beschwerden. Er hat keine Raucher- oder Alkoholanamnese und geht täglich 7.000 Schritte zur Bewegung.
Er misst 164 cm, wiegt 60 kg, hat einen Puls von 72/min (regelmäßig) und einen Blutdruck von 118/72 mmHg. Zu Hause liegt der Blutdruck im Bereich von 120/70 mmHg. Die Untersuchung des Thorax und des Abdomens zeigte keine Auffälligkeiten. Die Achillessehnenreflexe sind beidseitig erloschen.
Urinbefunde: Protein 3+, okkultes Blut (-). Das Sediment zeigt 1–2 Erythrozyten/HPF, 0–1 Leukozyten/HPF, keine Zylinder. Spontanurin: Protein 500 mg/dL, Kreatinin 250 mg/dL.
Blutwerte: Erythrozyten 3,0 Millionen/μL, Hb 10,0 g/dL, Hkt 33 %, Leukozyten 6.200/μL, Thrombozyten 310.000/μL.
Biochemische Befunde: Harnstoff-Stickstoff (BUN) 25 mg/dL, Kreatinin 1,2 mg/dL, eGFR 48,0 mL/min/1,73 m², Harnsäure 6,0 mg/dL, Blutzucker 120 mg/dL, HbA1c 7,2 % (normal: 4,9–6,0 %), Na 142 mEq/L, K 5,0 mEq/L, Cl 108 mEq/L.
Welches Medikament sollte hinzugefügt werden, um das Fortschreiten der Nierenfunktionsstörung dieses Patienten zu verlangsamen?
a. Harnsäure-senkendes Medikament
b. SGLT2-Inhibitor
c. Kalziumkanalblocker
d. Sulfonylharnstoffpräparat
e. Kationenaustauscherharz
Die richtige Antwort ist b. SGLT2-Inhibitor.
- Das Profil des Patienten mit Diabetes, Proteinurie und eingeschränkter eGFR macht einen SGLT2-Inhibitor zur besten Wahl, um das Fortschreiten der chronischen Nierenerkrankung (CKD) zu verlangsamen. Dieses Medikament ergänzt die bereits verschriebene Angiotensin-Rezeptor-Blocker (ARB)-Therapie.
- Eine harnsäuresenkende Therapie ist nicht angezeigt, solange keine Hyperurikämie oder Gicht vorliegt.
- Kalziumkanalblocker helfen bei der Blutdruckkontrolle.
- Sulfonylharnstoffpräparat senkt den Blutzucker, bietet jedoch keine renalen Schutzvorteile.
- Kationenaustauscherharz wird bei Hyperkaliämie eingesetzt.
118D47
Ein 34-jähriger Mann wurde in die Klinik überwiesen, nachdem bei einer Gesundheitsuntersuchung eine Auffälligkeit im Brustbereich festgestellt wurde. Er hat keine Vorgeschichte mit abnormalen Befunden im Brustkorb und zeigt keine Symptome wie Husten oder Auswurf. Seine Körpertemperatur beträgt 35,9°C, der Puls liegt bei 64/min (regelmäßig), der Blutdruck bei 132/84 mmHg, die Atemfrequenz bei 16/min, und die SpO2 beträgt 98 % (unter Raumluft). Herz- und Atemgeräusche sind unauffällig. Eine kontrastverstärkte CT des Thorax wird gezeigt.
Was ist die wahrscheinlichste Diagnose?
a. Thymom
b. Pleura-Mesotheliom
c. Reifes Teratom
d. Malignes Lymphom
e. Neurogener Tumor

Die richtige Antwort ist e. Neurogener Tumor.
- Die Lokalisation im hinteren Mediastinum, die gut abgegrenzte Läsion und die asymptomatische Präsentation sprechen stark für einen neurogenen Tumor.
- Thymom und reifes Teratom befinden sich typischerweise im vorderen Mediastinum, nicht im hinteren Mediastinum.
- Pleura-Mesotheliom geht von der Pleura aus und ist oft mit Asbestexposition assoziiert.
- Lymphome betreffen normalerweise mehrere mediastinale Lymphknoten, was zu einem diffusen Muster oder einer großen Masse im vorderen Mediastinum führt.
118D48
Ein 3-jähriges Mädchen wurde von ihren Eltern in die Klinik gebracht, nachdem bei der Gesundheitsuntersuchung für Dreijährige erstmals ein Herzgeräusch festgestellt wurde. Es gibt keine Hinweise auf Probleme bei ihren Aktivitäten im Kindergarten. Ihre medizinische und familiäre Vorgeschichte ist unauffällig. Bei der Auskultation wird eine fixierte Spaltung des zweiten Herztons (S2) festgestellt. Ein systolisches Herzgeräusch Grad 2/6 nach Levine ist am linken Sternalrand im 2. Interkostalraum hörbar, ebenso wie ein diastolisches Herzgeräusch Grad 2/6 nach Levine, das hauptsächlich am unteren linken Sternalrand lokalisiert ist. Der Bauch ist flach und weich, und die Leber ist nicht tastbar. Die Echokardiographie zeigt einen 12 mm großen Vorhofseptumdefekt (ASD) mit einer Vergrößerung des rechten Vorhofs und des rechten Ventrikels. Es gibt keine Hinweise auf pulmonale Hypertonie.
Welche Aussage zur Erklärung des Vorhofseptumdefekts gegenüber den Eltern ist am angemessensten?
a. „Dies ist eine Erkrankung, die häufig genetisch bedingt ist.“
b. „Sie sollte körperliche Aktivitäten im Kindergarten vermeiden.“
c. „Es ist häufig, dass im Kindesalter Herzrhythmusstörungen auftreten.“
d. „Eine Salzrestriktion ist notwendig, um die Belastung des Herzens zu verringern.“
e. „Wir müssen darüber nachdenken, den Defekt zu einem geeigneten Zeitpunkt zu verschließen.“
Die richtige Antwort ist e. „Wir müssen darüber nachdenken, den Defekt zu einem geeigneten Zeitpunkt zu verschließen.“.
- Kleine ASDs (<5 mm) können sich in der frühen Kindheit spontan verschließen. Größere Defekte, wie der hier beschriebene mit 12 mm, verschließen sich jedoch selten von selbst und erfordern möglicherweise einen Eingriff.
- Obwohl einige ASDs mit genetischen Syndromen (z. B. Down-Syndrom) assoziiert sind, sind die meisten isolierten ASDs nicht genetisch bedingt.
- Kinder mit einem ASD sind in der Regel asymptomatisch und können normale Aktivitäten ausüben.
- Arrhythmien sind eine mögliche Komplikation eines unbehandelten ASD, treten jedoch normalerweise erst im Erwachsenenalter auf, nicht im Kindesalter.
- Eine Salzrestriktion wird nur bei Herzinsuffizienz oder signifikanter pulmonaler Hypertonie eingesetzt.
118D49
Eine 28-jährige Frau (G0P0) stellte sich mit Bauchschmerzen und Atemnot vor, die am Tag nach einer Embryotransfer-Behandlung auftraten. Vor einem Jahr wurde bei ihr ein polyzystisches Ovarialsyndrom (PCOS) diagnostiziert, und sie erhält seitdem eine Kinderwunschbehandlung. Sie unterzog sich einer In-vitro-Fertilisation (IVF) mit Embryotransfer unter Verwendung ovulationsstimulierender Medikamente.
Sie misst 170 cm, wiegt 71 kg, hat eine Körpertemperatur von 36,6 °C, einen Puls von 76/min (regelmäßig) und einen Blutdruck von 102/60 mmHg. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist aufgetrieben, und bei der gynäkologischen Untersuchung zeigt sich eine beidseitige Vergrößerung der Adnexe.
Laborbefunde: Erythrozyten 4,9 Millionen/μL, Hb 16,6 g/dL, Hkt 52 %, Leukozyten 14.000/μL, Thrombozyten 260.000/μL, Gesamtprotein 6,8 g/dL, Albumin 3,9 g/dL, AST 30 U/L, ALT 24 U/L, BUN 12 mg/dL, Kreatinin 0,7 mg/dL, Na 142 mEq/L, K 3,2 mEq/L, Cl 98 mEq/L
Ultraschallbefunde: Es zeigt sich eine beidseitige Vergrößerung der Ovarien mit multiplen Zysten, was mit einem ovariellen Hyperstimulationssyndrom (OHSS) übereinstimmt. Zudem wird freie Flüssigkeit im Abdomen (Aszites) festgestellt.
Welche Behandlung sollte zuerst durchgeführt werden?
a. Intravenöse Flüssigkeitszufuhr
b. Plasmaaustausch
c. Gabe von Antibiotika
d. Beidseitige Adnexektomie
e. Gabe von Albuminpräparaten

Die richtige Antwort ist a. Intravenöse Flüssigkeitszufuhr.
- Die Patientin leidet unter einem polyzystischen Ovarialsyndrom (PCOS) und hat eine IVF mit Ovulationsinduktion erhalten, was zum ovariellen Hyperstimulationssyndrom (OHSS) führen kann.
- OHSS kann Hypotonie, Hypovolämie und ein erhöhtes Risiko für thromboembolische Ereignisse verursachen. Die Patientin zeigt Symptome wie Bauchschmerzen, Bauchaufblähung und Atemnot. Die Diagnose wird durch die Ultraschallbefunde von vergrößerten Ovarien mit multiplen Zysten bestätigt.
- Intravenöse Flüssigkeitszufuhr ist die Erstlinientherapie, um das intravasale Volumen wiederherzustellen, die Hämokonzentration zu korrigieren und die hämodynamische Stabilität zu gewährleisten.
118D51
Eine 26-jährige Frau (G0P0) kam in die Klinik, nachdem bei einer Gebärmutterhalskrebs-Vorsorgeuntersuchung Auffälligkeiten festgestellt wurden. Ihre letzte Vorsorgeuntersuchung vor 4 Jahren war unauffällig. Sie hat keine bedeutenden Vorerkrankungen oder familiären Belastungen. Sie rauchte 5 Jahre lang 20 Zigaretten/Tag ab einem Alter von 20 Jahren. Alkohol trinkt sie gelegentlich. Die gynäkologische Untersuchung und die transvaginale Sonografie zeigten keine Auffälligkeiten an Gebärmutter oder Eierstöcken. Bei der Spekulumuntersuchung wurden keine makroskopischen Auffälligkeiten am Muttermund festgestellt. Das Bild der Kolposkopie nach Essigsäureanwendung wird gezeigt.
Was ist die Diagnose?
a. Morbus Behçet
b. Morbus Bowen
c. Chronische Zervizitis
d. Adenokarzinom des Gebärmutterhalses
e. Zervikale intraepitheliale Neoplasie (CIN)

Die richtige Antwort ist e. Zervikale intraepitheliale Neoplasie (CIN).
- Das Kolposkopiebild nach der Anwendung von Essigsäure zeigt ein acetoweißes Epithel mit unregelmäßigen Rändern und möglichen Gefäßveränderungen. Diese Merkmale sind typisch für eine CIN.
- Die Raucheranamnese der Patientin (20 Zigaretten/Tag über 5 Jahre) ist ein Risikofaktor für zervikale Dysplasien, da Rauchen die Immunabwehr gegen das humane Papillomavirus (HPV) reduziert, den Hauptfaktor für Zervixkarzinome.
- Der Morbus Behçet ist eine Autoimmunerkrankung, die Geschwüre und systemische Entzündungen verursacht.
- Der Morbus Bowen ist ein Plattenepithelkarzinom in situ der Haut.
- Chronische Zervizitis ist in der Regel mit Rötungen und vaginalem Ausfluss verbunden.
- Das Adenokarzinom des Gebärmutterhalses entsteht aus dem Drüsenepithel und verursacht typischerweise keine acetoweißen Veränderungen.
118D52
Ein 19-jähriger Mann stellte sich zur Abklärung einer Leukozytose vor. Vor einer Woche traten Fieber und Halsschmerzen auf, weshalb er eine örtliche Klinik aufsuchte. Dort wurde eine Leukozytose festgestellt, woraufhin er zur weiteren Abklärung überwiesen wurde. Seine Körpertemperatur beträgt 37,8 °C, der Puls liegt bei 92/min (regelmäßig), und der Blutdruck beträgt 118/76 mmHg. Auffälligkeiten der Lid- und Bulbarkonjunktiva sind nicht vorhanden. Beide Tonsillen sind gerötet und geschwollen, mit einem weißen Belag auf der Oberfläche. Beidseits im Nacken sind mehrere Lymphknoten mit einem Durchmesser von 2 cm tastbar, die druckschmerzhaft sind. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach und weich, und die Leber ist 2 cm unterhalb des Rippenbogens tastbar. Die Milz ist nicht tastbar.
Blutuntersuchungen: Hämatologie: Erythrozyten 4,93 Millionen/μL, Hb 14,3 g/dL, Hkt 44 %, Leukozyten 26.000/μL (Stabkernige 1 %, Segmentkernige 7 %, Eosinophile 0 %, Basophile 0 %, Monozyten 2 %, Lymphozyten 75 %, atypische Lymphozyten 15 %), Thrombozyten 180.000/μL. Blutchemie: Gesamtbilirubin 1,3 mg/dL, direktes Bilirubin 0,7 mg/dL, AST 202 U/L, ALT 268 U/L, LD 637 U/L (Normalbereich: 124–222), ALP 306 U/L (Normalbereich: 38–113), Kreatinin 0,9 mg/dL, Harnsäure 7,1 mg/dL, CRP 0,9 mg/dL.
Welche Maßnahme ist bei diesem Patienten angemessen?
a. Beobachtung
b. Plasmaaustausch
c. Gabe von Aciclovir
d. Gabe von Ampicillin
e. Gabe von zytotoxischen Chemotherapeutika
Die richtige Antwort ist a. Beobachtung.
- Die infektiöse Mononukleose, verursacht durch das Epstein-Barr-Virus (EBV), zeigt typischerweise Symptome wie Fieber, Rötung und Schwellung der Tonsillen, Lymphadenopathie und Hepatomegalie.
- Außerdem umfassen die Laborbefunde Leukozytose mit einem Überwiegen von Lymphozyten und atypischen Lymphozyten sowie erhöhte Leberenzyme.
- Eine normale Thrombozytenzahl und ein normales CRP sprechen gegen eine schwere bakterielle Infektion oder eine systemische Entzündungsreaktion.
- Beobachtung und unterstützende Pflege sind die Standardansätze zur Behandlung der infektiösen Mononukleose.
118D53
Ein 55-jähriger Mann stellte sich mit belastungsabhängiger Dyspnoe vor. Vor sechs Monaten klagte er über verschwommenes Sehen und erhielt die Diagnose einer Uveitis, die behandelt wurde. Seit einem Monat bemerkt er Atemnot beim Treppensteigen, was ihn zur Konsultation veranlasste.
Er ist wach und orientiert. Seine Vitalzeichen: Körpertemperatur 36,5 °C, Puls 40/min (regelmäßig), Blutdruck 112/74 mmHg, Atemfrequenz 16/min, SpO₂ 97 % (Raumluft). Bei der Auskultation ist ein dritter Herzton (S3) zu hören. Keine Auffälligkeiten bei den Atemgeräuschen oder der neurologischen Untersuchung.
Laborbefunde: Hämatologie: Erythrozyten 4,23 Millionen/μL, Hb 13,1 g/dL, Hkt 42 %, Leukozyten 5.800/μL, Thrombozyten 180.000/μL. Blutchemie: Gesamteiweiß 6,7 g/dL, AST 25 U/L, ALT 20 U/L, Harnstoff 24 mg/dL, Kreatinin 1,2 mg/dL, Blutzucker 92 mg/dL, BNP 470 pg/mL (Norm: ≤18,4 pg/mL), CRP 0,1 mg/dL.
Ein 12-Kanal-EKG zeigt einen vollständigen atrioventrikulären (AV-)Block mit einer Herzfrequenz von 42/min. Die Echokardiographie zeigt einen enddiastolischen Durchmesser des linken Ventrikels (LVEDD) von 60 mm, eine linksventrikuläre Ejektionsfraktion (LVEF) von 38 % und eine Ausdünnung des basalen interventrikulären Septums (8 mm).
Die histopathologische Untersuchung des Myokards (H&E-Färbung) ist abgebildet.
Was ist die Diagnose?
a. Dilatative Kardiomyopathie
b. Restriktive Kardiomyopathie
c. Hypertrophe Kardiomyopathie
d. Kardiale Amyloidose
e. Kardiale Sarkoidose

Die richtige Antwort ist e. Kardiale Sarkoidose.
- Die Kombination aus Uveitis, AV-Block, ventrikulärer Dysfunktion und nicht-verkäsenden Granulomen in der Biopsie spricht eindeutig für eine kardiale Sarkoidose.
- Die dilatative Kardiomyopathie würde ähnliche Befunde mit linksventrikulärer Dilatation und systolischer Dysfunktion zeigen, aber sie erklärt weder den kompletten AV-Block noch die Uveitis oder die Granulome in der Biopsie.
- Die restriktive Kardiomyopathie betrifft typischerweise die diastolische Funktion ohne signifikante linksventrikuläre Dilatation.
- Die hypertrophe Kardiomyopathie zeigt asymmetrische Septumhypertrophie, nicht jedoch eine Ausdünnung des Septums. Sie steht außerdem in keinem Zusammenhang mit granulomatösen Entzündungen oder AV-Blockaden.
- Die Amyloidose würde eine Verdickung der Ventrikelwände und diastolische Dysfunktion zeigen.
118D54
Ein 56-jähriger Mann stellte sich mit Schmerzen im rechten Auge vor. Vor einem Monat wurde bei ihm ein vestibuläres Schwannom (Akustikusneurinom) auf der rechten Seite reseziert. Kurz nach der Operation bemerkte er eine Rötung und Schmerzen im rechten Auge. Die Augenschmerzen haben seitdem angehalten. Fotografien während des Öffnens und Schließens der Augen sind dargestellt.
Was ist die Diagnose?
a. Exotropie
b. Ptosis
c. Entropium
d. Fazialisparese
e. Okulomotoriusparese


Die richtige Antwort ist d. Fazialisparese.
- Die anhaltenden Augenschmerzen und die Rötung, kombiniert mit einem unvollständigen Lidschluss nach einer Operation am vestibulären Schwannom, sprechen stark für eine Fazialisparese.
- Eine Exotropie ist eine Fehlstellung der Augen, bei der ein Auge nach außen abweicht.
- Eine Ptosis beschreibt ein Herabhängen des oberen Augenlids, verursacht durch eine Dysfunktion des Nervus oculomotorius (III. Hirnnerv) oder des Musculus levator palpebrae superioris.
- Ein Entropium ist eine Einwärtsdrehung des Augenlids, wodurch die Wimpern die Hornhaut reizen.
- Eine Okulomotoriusparese kann Ptosis und Bewegungsstörungen des Auges verursachen, erklärt jedoch weder das unvollständige Schließen des Augenlids noch die asymmetrische Gesichtsmuskulatur, die typisch für eine Fazialisparese ist.
118D55
Ein 78-jähriger Mann entwickelte während des Krankenhausaufenthalts eine Pneumonie, und ein Sputumtest ergab das Vorhandensein von multiresistentem Pseudomonas aeruginosa.
Welche Infektionspräventionsmaßnahme ist angemessen?
a. Eine Isolation in einem Einzelzimmer ist nicht notwendig.
b. Während der Untersuchung ist eine N95-Maske zu tragen.
c. Sicherstellen, dass alle Personen, die das Patientenzimmer betreten, die gleichen Präventionsmaßnahmen verstehen.
d. Wenn beim Kontakt mit dem Patienten Handschuhe verwendet werden, ist nach dem Ausziehen der Handschuhe keine Handwäsche erforderlich.
e. Wenn keine Absaugung von Sputum durchgeführt wird, ist keine persönliche Schutzausrüstung (PPE) erforderlich.
Die richtige Antwort ist c. Sicherstellen, dass alle Personen, die das Patientenzimmer betreten, die gleichen Präventionsmaßnahmen verstehen.
- Um die Verbreitung von multiresistentem Pseudomonas aeruginosa (MDR-PA) effektiv zu kontrollieren, ist es entscheidend, dass alle Personen, die das Zimmer betreten, die gleichen Infektionsschutzmaßnahmen verstehen und einhalten.
- Patienten mit MDR-PA sollten in einem Einzelzimmer isoliert oder mit anderen Patienten, die denselben Erreger haben, zusammengelegt werden, um Kreuzkontaminationen zu vermeiden.
- MDR-PA wird hauptsächlich durch Kontakt übertragen, nicht durch Aerosole. Eine N95-Maske ist nur bei aerosolbildenden Verfahren notwendig.
- Eine Händehygiene ist auch nach dem Ausziehen von Handschuhen unerlässlich, da während des Handschuhabziehens oder durch mikroskopische Löcher im Handschuh Kontaminationen auftreten können.
- Die persönliche Schutzausrüstung (PPE) wie Handschuhe und Kittel sind bei jeder Patientenpflege erforderlich, um eine Kontaktübertragung zu verhindern, unabhängig davon, ob abgesaugt wird oder nicht.
118D56
Ein 55-jähriger Mann stellte sich mit Schluckbeschwerden vor. Im Alter von etwa 35 Jahren entwickelte er grobe Aktionstremor in beiden Händen und eine Muskelschwäche in den unteren Extremitäten, die allmählich fortschritt. Mit etwa 40 Jahren zeigte sich auch eine Muskelschwäche in den oberen Extremitäten. Im Alter von etwa 50 Jahren begann er, undeutlich zu sprechen, und vor sechs Monaten traten Schluckbeschwerden und eine nasale Stimme auf. Er ist gerade noch in der Lage, auf ebenem Boden zu gehen. Während des Sprechens werden Faszikulationen der Gesichtsmuskulatur beobachtet. Er ist das jüngste von drei Geschwistern, und sein älterer Bruder weist angeblich die gleichen Symptome auf. Ein Foto, das während des Herausstreckens der Zunge aufgenommen wurde, ist gezeigt.
Was ist die wahrscheinlichste Diagnose?
a. Huntington-Krankheit
b. Spinale und bulbäre Muskelatrophie (SBMA)
c. Adrenoleukodystrophie
d. Charcot-Marie-Tooth-Krankheit
e. Becker-Muskeldystrophie

Die richtige Antwort ist b. Spinale und bulbäre Muskelatrophie (SBMA), auch bekannt als Kennedy-Krankheit.
- Die Kombination aus fortschreitender Extremitätenschwäche, bulbären Symptomen, Faszikulationen und einer Familienanamnese spricht eindeutig für die Diagnose einer spinalen und bulbären Muskelatrophie (SBMA).
- Obwohl die Huntington-Krankheit erblich ist, verursacht sie hauptsächlich Chorea, kognitive Beeinträchtigungen und psychiatrische Symptome.
- Die Adrenoleukodystrophie ist mit einer Nebenniereninsuffizienz und neurologischen Symptomen verbunden, die auf Schädigungen der weißen Substanz zurückzuführen sind.
- Die Charcot-Marie-Tooth-Krankheit verursacht typischerweise distale Muskelschwäche und Sensibilitätsverluste.
- Die Becker-Muskeldystrophie führt zu proximaler Muskelschwäche und Wadenhypertrophie.
118D57
Ein 67-jähriger Mann wurde aufgrund einer Bewusstseinsstörung mit dem Rettungswagen in die Notaufnahme gebracht und klagte seit einer Woche über Kopfschmerzen und Übelkeit während er in der vergangenen Nacht eine Schwäche in beiden unteren Extremitäten entwickelte und sich nicht mehr bewegen konnte was heute Morgen zu einer Verschlechterung seines Bewusstseinszustands führte und seine Familie veranlasste einen Rettungswagen zu rufen etwa 1,5 Monate nachdem er gestürzt war und sich den Kopf gestoßen hatte betrug sein Bewusstseinsniveau bei der Ankunft JCS II-20 mit Vitalzeichen die eine Körpertemperatur von 36,3°C eine Herzfrequenz von 64 bpm regelmäßig einen Blutdruck von 134/88 mmHg eine Atemfrequenz von 16/min und eine SpO₂ von 98% unter Raumluft zeigten beide Pupillen waren 2,5 mm groß ohne Seitenunterschied und es wurden keine lateralen Unterschiede in den Extremitätenbewegungen festgestellt obwohl der Patient nicht aufstehen konnte sein Blutzuckerwert lag bei 116 mg/dL und horizontale Kopf-CT-Scans von vor 1,5 Monaten und bei der Ankunft wurden überprüft.
Welche Maßnahme ist für diesen Patienten angemessen?
a. Beobachtung
b. Dekompressive Kraniektomie
c. Stentplatzierung
d. Ventrikeldrainage
e. Bohrlochtrepanation des Hämatoms


Die richtige Antwort ist e. Bohrlochtrepanation des Hämatoms.
- Der Patient hat eine Vorgeschichte mit Kopfverletzung vor 1,5 Monaten. Symptome wie Kopfschmerzen, Übelkeit, Schwäche in beiden unteren Extremitäten und zunehmende Bewusstseinsstörung deuten auf einen steigenden Hirndruck und einen Masseeffekt hin, der durch das Hämatom verursacht wird.
- Die CT-Bilder zeigen charakteristische Befunde eines chronischen subduralen Hämatoms, darunter eine hypodense oder gemischtdichte, halbmondförmige Läsion auf der Gehirnoberfläche, die mit altem, über die Zeit verflüssigtem Blut übereinstimmt.
- Ein chronisches subdurales Hämatom wird effektiv durch eine Bohrlochtrepanation behandelt, ein minimalinvasives Verfahren, das die Drainage des Hämatoms ermöglicht und den Druck auf das Gehirn verringert.
- Die dekompressive Kraniektomie wird in der Regel bei schwerem Schädel-Hirn-Trauma oder akuter Hirnschwellung eingesetzt.
- Stents werden bei Erkrankungen wie zerebralen Aneurysmen oder vaskulären Stenosen eingesetzt.
- Die Ventrikeldrainage wird bei Erkrankungen wie Hydrozephalus oder intraventrikulärer Blutung angewendet.
118D58
Ein 63-jähriger Mann stellte sich mit Durchfall vor und berichtete, seit seinem 50. Lebensjahr wiederholt unter Oberbauchschmerzen und Rückenschmerzen nach Alkoholkonsum zu leiden weshalb er eine nahegelegene Klinik aufsuchte und dort zur Alkoholkarenz beraten wurde jedoch brach er die Behandlung im Alter von 55 Jahren ab und suchte acht Jahre lang keine medizinische Hilfe bis er sich nun wegen anhaltendem Durchfall vorstellte der seit sechs Monaten täglich achtmal auftritt er hat eine Vorgeschichte mit starkem Alkoholkonsum entsprechend fünf Sake-Einheiten pro Tag über 43 Jahre seine Körpergröße beträgt 168 cm und sein Gewicht 45 kg und bei der körperlichen Untersuchung wurden keine Auffälligkeiten im Brust- oder Bauchbereich festgestellt die Blutuntersuchungen zeigen eine Erythrozytenzahl von 4,02 Millionen/μL Hämoglobin 12,1 g/dL Hämatokrit 40% Leukozyten 4.200/μL und Thrombozyten 180.000/μL die biochemischen Ergebnisse zeigen Gesamteiweiß 6,8 g/dL Albumin 3,5 g/dL Gesamtbilirubin 0,8 mg/dL AST 17 U/L ALT 28 U/L LD 199 U/L (Referenzbereich 124–222) ALP 43 U/L (Referenzbereich 38–113) Amylase 40 U/L (Referenzbereich 44–132) Blutzucker 96 mg/dL HbA1c 6,2% (Referenzbereich 4,9–6,0%) und CA19-9 36 U/mL (Referenz ≤37) eine abdominale Ultraschalluntersuchung zeigt eine diffuse Verkalkung der Bauchspeicheldrüse aber keine Tumoren.
Was ist der wahrscheinlichste Befund bei diesem Patienten?
a. Teerstuhl
b. Fettstuhl
c. Schleimige und blutige Stühle
d. Hellfarbige Stühle
e. Hasenkot-artige Stühle
Die richtige Antwort ist b. Fettstuhl (Steatorrhoe).
- Die lange Alkoholvorgeschichte, die Symptome von chronischem Durchfall und die Befunde einer Pankreasverkalkung deuten auf eine chronische Pankreatitis mit exokriner Pankreasinsuffizienz hin, die zu Fettstuhl führt.
- Teerstuhl weist auf Blutungen im oberen Gastrointestinaltrakt hin.
- Schleimige und blutige Stühle Deuten auf entzündliche oder infektiöse Kolitis hin.
- Hellfarbige Stühle treten typischerweise bei einer biliären Obstruktion (z. B. durch Gallengangssteine oder Tumoren) auf.
- Hasenkot-artige Stühle weisen auf Verstopfung.
118D59
Eine 24-jährige Frau stellte sich bei einem Psychiater vor, da sie am Arbeitsplatz wiederholt Medikamente in Überdosis einnahm. Bis zur Grundschule hatte sie keine Probleme mit ihren schulischen Leistungen oder ihrem Alltag und wurde von ihren Lehrern hoch gelobt. Ab der Mittelschule begann sie jedoch, in der Schule plötzlich wütend zu werden, und während der Oberschule ging sie wiederholt Beziehungen mit Männern ein, die sie dann wieder beendete. Ab etwa 20 Jahren verletzte sie sich selbst jedes Mal, wenn es in einer Beziehung zu Trennungsgesprächen kam. Nach ihrem Universitätsabschluss im Alter von 22 Jahren nahm sie eine Bürotätigkeit auf. Sie begann, einen Psychiater zu konsultieren, und erhielt Antidepressiva und Schlafmittel. Am Arbeitsplatz nahm sie jedes Mal, wenn sie wegen eines Fehlers kritisiert wurde, wiederholt etwa 10 Tabletten Schlafmittel auf einmal ein.
Was ist die Diagnose?
a. Bipolare Störung
b. Schizophrenie
c. Autismus-Spektrum-Störung
d. Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS)
e. Persönlichkeitsstörung
Die richtige Antwort ist e. Persönlichkeitsstörung.
- Die Kombination aus emotionaler Instabilität, selbstverletzendem Verhalten, Impulsivität und Beziehungsschwierigkeiten weist stark auf eine Borderline-Persönlichkeitsstörung hin.
- Die bipolare Störung zeigt klare Phasen von Manie und Depression.
- Die Schizophrenie ist durch psychotische Symptome wie Wahnvorstellungen, Halluzinationen oder desorganisiertes Denken gekennzeichnet.
- Selbstverletzendes Verhalten oder impulsives Handeln wird bei der Autismus-Spektrum-Störung oder der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) normalerweise nicht beobachtet.
118D60
Eine 56-jährige Frau stellte sich mit Kopfschmerzen vor und nahm seit 10 Jahren Calciumkanalblocker gegen eine diagnostizierte Hypertonie ein vor zwei Jahren bemerkte sie im Winter, dass ihre Finger blass wurden und entwickelte vor sechs Monaten eine Schwellung der Finger vor zwei Wochen traten anhaltende Kopfschmerzen auf, die sie dazu veranlassten, ärztliche Hilfe aufzusuchen ihr Bewusstsein ist klar sie ist 165 cm groß und wiegt 52 kg ihre Körpertemperatur beträgt 36,5 °C ihre Pulsfrequenz liegt bei 100/min regelmäßig ihr Blutdruck beträgt 176/102 mmHg (vor einem Monat 120/80 mmHg) ihre Atemfrequenz beträgt 16/min und ihre SpO₂ liegt bei 96 % unter Raumluft sie hat eine Verhärtung der Haut von den Fingern bis zu den Unterarmen ihre Herz- und Lungengeräusche sind normal ihr Abdomen ist flach und weich ohne tastbare Leber oder Milz in beiden Unterschenkeln wird ein druckempfindliches Ödem beobachtet die neurologische Untersuchung zeigt keine Auffälligkeiten ihre Urinuntersuchung ergibt eine Proteinurie von 1+ und okkultes Blut 1+ ihre Blutuntersuchung zeigt rote Blutkörperchen 4,06 Millionen/μL Hämoglobin 10,9 g/dL Hämatokrit 40 % Retikulozyten 1,2 % weiße Blutkörperchen 4.300/μL (Neutrophile 69 % Eosinophile 1 % Basophile 1 % Monozyten 8 % Lymphozyten 21 %) Thrombozyten 150.000/μL ihre biochemischen Befunde zeigen Gesamtprotein 7,5 g/dL Albumin 3,6 g/dL Gesamtbilirubin 1,1 mg/dL AST 28 U/L ALT 16 U/L LD 197 U/L (Referenzbereich 124–222) γ-GT 32 U/L (Referenzbereich 9–32) CK 122 U/L (Referenzbereich 41–153) Blut-Harnstoff-Stickstoff 40 mg/dL Kreatinin 1,8 mg/dL (vor einem Monat 0,7 mg/dL) Na 139 mEq/L K 4,8 mEq/L Cl 97 mEq/L Plasma-Renin-Aktivität 8,6 ng/mL/Stunde (Referenzbereich 1,2–2,5) ihre immunserologischen Befunde zeigen CRP 0,5 mg/dL ANA-Titer 1:160 (Referenz ≤20) und positive Anti-RNA-Polymerase-III-Antikörper die abdominale Ultraschalluntersuchung zeigt keine Auffälligkeiten im Nieren- oder Harnsystem.
Welche Behandlung ist für diese Patientin geeignet?
a. Beta-Blocker
b. Schleifendiuretika
c. Glukokortikoide
d. Anticholinesterase-Medikamente
e. Angiotensin-konvertierendes Enzym (ACE)-Hemmer
Die richtige Antwort ist e. Angiotensin-konvertierendes Enzym (ACE)-Hemmer.
- Die Kombination von Merkmalen der systemischen Sklerose, einschließlich Raynaud-Phänomen (blasse Finger im Winter), akutem Nierenversagen und beschleunigter Hypertonie, weist stark auf eine Sklerodermie-Renalkrise (SRC) hin.
- ACE-Hemmer senken die Aktivität des Renin-Angiotensin-Aldosteron-Systems (RAAS) und sind die Therapie der ersten Wahl, da sie den Blutdruck kontrollieren und die Nierenfunktion schützen.
118D61
Ein 35-jähriger Mann stellte sich mit Halsschmerzen und Fieber vor. Seit drei Tagen hatte er Halsschmerzen und eine Temperatur von 38 °C. Die Schmerzen wurden allmählich schlimmer, und am Morgen hatte er Schwierigkeiten, den Mund zu öffnen und zu schlucken, weshalb er die Notaufnahme aufsuchte. Sein Bewusstsein war klar. Die Körpertemperatur betrug 38,5 °C, die Pulsfrequenz lag bei 92/min (regelmäßig), der Blutdruck bei 124/80 mmHg und die SpO₂ bei 98 % unter Raumluft. Kein Stridor war im Halsbereich zu hören. Das Bild des Rachens wird gezeigt.
Was ist die Diagnose?
a. Oropharynxkarzinom
b. Tonsillenhypertrophie
c. Akute Epiglottitis
d. Peritonsillarabszess
e. Infektiöse Mononukleose

Die richtige Antwort ist d. Peritonsillarabszess.
- Die Kombination aus Trismus (Unfähigkeit, den Mund zu öffnen), Dysphagie (Schluckbeschwerden), Fieber, zunehmenden Halsschmerzen und den charakteristischen Befunden bei der Untersuchung (Asymmetrie im Bereich der Tonsillen) weist stark auf einen Peritonsillarabszess hin.
- Oropharynxkarzinom zeigt in der Regel chronische Symptome wie eine nicht heilende Wunde oder fortschreitende Schluckbeschwerden und nicht akutes Fieber oder Trismus.
- Tonsillenhypertrophie betrifft vergrößerte Tonsillen, verursacht jedoch kein akutes Fieber, Trismus oder starke Schmerzen.
- Eine akute Epiglottitis ist typischerweise mit Stridor, Speichelfluss und Atembeschwerden verbunden.
- Während die infektiöse Mononukleose Fieber, Halsschmerzen und Tonsillenschwellung verursachen kann, treten Trismus oder eine Verlagerung der Uvula normalerweise nicht auf.
118D62
Eine 67-jährige Frau wurde aufgrund von Fieber und Bauchschmerzen verlegt. Sie war seit vier Wochen in einem nahegelegenen Krankenhaus wegen schwerer akuter Pankreatitis hospitalisiert. Ihr Zustand hatte sich durch Nüchternheit, großvolumige intravenöse Flüssigkeitszufuhr und Proteasehemmer verbessert, aber vor fünf Tagen traten Fieber und Bauchschmerzen auf, die sich unter antibiotischer Therapie nicht besserten, woraufhin die Verlegung erfolgte. Ihr Bewusstsein war klar, die Körpertemperatur betrug 37,6 °C, die Herzfrequenz lag bei 84/min und war regelmäßig, der Blutdruck betrug 128/80 mmHg, die Atemfrequenz lag bei 18/min, und die Sauerstoffsättigung war unter Raumluft bei 98 %. Es wurde ein Druckschmerz im Epigastrium festgestellt, jedoch kein Loslassschmerz oder Muskelrigidität. Blutuntersuchungen ergaben 4,3 Millionen Erythrozyten/μL, einen Hämoglobinwert von 11,9 g/dL, einen Hämatokritwert von 35 %, 11.100 Leukozyten/μL und 250.000 Thrombozyten/μL. Biochemische Ergebnisse zeigten Albumin bei 2,9 g/dL, AST bei 27 U/L, ALT bei 17 U/L, LD bei 220 U/L (Normalbereich 124–222), Amylase bei 58 U/L (Normalbereich 44–132), Harnstoffstickstoff bei 10 mg/dL und Kreatinin bei 0,5 mg/dL. Das C-reaktive Protein war mit 17 mg/dL erhöht. Eine kontrastverstärkte CT des Abdomens wird gezeigt.
Was ist die Diagnose?
a. Chronische Pankreatitis
b. Pankreatische Pseudozyste
c. Anomalie der pankreatikobiliären Verbindung
d. Eingekapselte Pankreasnekrose (WON)
e. Intraduktale papilläre muzinöse Neoplasie (IPMN)

Die richtige Antwort ist d. Eingekapselte Pankreasnekrose (WON).
- Die Patientin hat eine Vorgeschichte mit schwerer akuter Pankreatitis, die mit Nüchternheit, großvolumiger intravenöser Flüssigkeitszufuhr und Proteasehemmern behandelt wurde, was zunächst eine Verbesserung brachte.
- Vor fünf Tagen entwickelte sie Fieber und Bauchschmerzen, die nicht auf eine Antibiotikatherapie ansprachen, was auf eine Komplikation der Pankreatitis hinweist.
- Die kontrastverstärkte CT des Abdomens zeigt wahrscheinlich eine gut abgegrenzte Ansammlung, die von einer dicken Kapsel umgeben ist – ein charakteristisches Merkmal einer eingekapselten Pankreasnekrose (WON).
- WON ist eine späte Komplikation der akuten Pankreatitis, die in der Regel vier Wochen oder später nach dem ersten Ereignis auftritt. Sie umfasst nekrotisches Pankreasgewebe, das von einer Kapsel umgeben ist.
- Die chronische Pankreatitis entwickelt sich über einen längeren Zeitraum mit wiederkehrenden Entzündungen und verursacht keine akuten Symptome wie Fieber oder Bauchschmerzen in diesem kurzen Zeitraum.
- Die pankreatische Pseudozyste entsteht ebenfalls als Komplikation der Pankreatitis, enthält jedoch nur Flüssigkeit und kein nekrotisches Gewebe.
- Die Anomalie der pankreatikobiliären Verbindung ist eine angeborene Anomalie.
- Die intraduktale papilläre muzinöse Neoplasie (IPMN) ist eine prämaligne zystische Läsion der Bauchspeicheldrüse
118D63
Ein 7-jähriger Junge wurde aufgrund von häufigem Erbrechen und allgemeiner Schwäche von seiner Mutter in die Klinik gebracht. Zu Beginn des neuen Schuljahres klagte er über schnelle Ermüdbarkeit und Appetitlosigkeit. Gestern Abend musste er erbrechen und konnte keine Nahrung zu sich nehmen. Seit heute Morgen hat er wiederholt erbrochen und wirkte zunehmend apathisch, weshalb die Mutter einen Arzt aufsuchte. Seit seinem 6. Lebensjahr hatte er ähnliche Episoden, die mehrfach auftraten. Vor einem Monat war er im Krankenhaus, um die Ursache abzuklären, jedoch wurden keine strukturellen Anomalien festgestellt. Sein Bewusstsein ist klar, sein Gesicht ist blass. Er ist 121 cm groß, wiegt 21 kg und hat eine Temperatur von 36,3 °C. Sein Puls beträgt 124 Schläge pro Minute und ist regelmäßig, der Blutdruck liegt bei 100/68 mmHg, die Atemfrequenz bei 30 Atemzügen pro Minute, und die Sauerstoffsättigung (SpO2) beträgt 98 % unter Raumluftbedingungen. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach und weich, die Darmgeräusche sind vermindert, und die Hautturgor ist reduziert. Die Urinuntersuchung zeigt Ketonkörper 3+.
Welches der folgenden Ergebnisse entspricht der venösen Blutgasanalyse (unter Raumluftbedingungen) dieses Patienten?
a. a
b. b
c. c
d. d
e. e

Die richtige Antwort ist a.
- Der Patient hat wiederholtes Erbrechen, was zu einer metabolischen Azidose aufgrund des Verlusts von Bikarbonat in den Mageninhalten und dem Nachweis von Ketonkörpern im Urin führt, was auf Ketose hinweist, wahrscheinlich verursacht durch längeres Fasten oder unzureichende Kalorienzufuhr. Die Blutgasanalyse sollte einen niedrigen pH-Wert, einen normalen oder leicht erniedrigten PCO₂-Wert und ein reduziertes HCO₃⁻ zeigen, was mit der Option a übereinstimmt.
118D64
Ein 52-jähriger Mann stellte sich mit seit zwei Wochen anhaltendem Fieber um 38 °C und Husten vor und wurde nach einer Bronchoskopie ins Krankenhaus eingeliefert. Er berichtete, dass er am Arbeitsplatz Husten habe, jedoch nicht zu Hause. Seine Krankengeschichte ist unauffällig. Er hat eine Raucheranamnese von 40 Zigaretten pro Tag im Alter von 20 bis 48 Jahren. Er lebt in einem 30 Jahre alten Einfamilienhaus. Seine berufliche Laufbahn umfasst eine Tätigkeit als Angestellter bis vor 5 Jahren und seitdem den Anbau von Pilzen in Innenräumen. Der Patient ist bei klarem Bewusstsein. Seine Größe beträgt 163 cm, sein Gewicht 61 kg, die Körpertemperatur liegt bei 37,3 °C, der Puls beträgt 84/min regelmäßig, der Blutdruck 132/80 mmHg, die Atemfrequenz 20/min, und die SpO₂ beträgt 94 % bei Raumluft. Herz- und Atemgeräusche sind normal. Blutuntersuchungen zeigen RBC 4,4 Millionen/μL, Hb 13,6 g/dL, WBC 4.200/μL, Thrombozyten 210.000/μL, KL-6 1.300 U/mL (Normalwert <500), CRP 3,1 mg/dL und negative antinukleäre Antikörper. Das Thorax-Röntgenbild zeigt beidseitige granuläre und schwache Infiltrationsschatten in den Lungenfeldern. Die Thorax-CT zeigt granuläre Schatten und Milchglasinfiltrate. Nach der Aufnahme klangen das Fieber und der Husten spontan ab. Am 7. Tag der Hospitalisierung betrug die SpO₂ 98 % bei Raumluft. Ein Entlassungstest nach Hause zeigte keine Wiederkehr der Symptome, und der Patient wurde am 10. Tag entlassen.
Welcher der folgenden Befunde ist charakteristisch für diese Erkrankung?
a. Sputum: Positiv für säurefeste Stäbchen
b. Biochemischer Test: Erhöhter IgA-Serumspiegel
c. Lungenfunktionstest FEV1%: 60 % oder niedriger
d. Bronchoalveoläre Lavage (BAL): Erhöhung der Lymphozytenfraktion
e. Transbronchiale Lungenbiopsie-Histologie: Diffuser alveolärer Schaden (DAD)
Die richtige Antwort ist d. Erhöhte Lymphozytenfraktion in der bronchoalveolären Lavage (BAL).
- Der Patient hat Husten, aber nicht zu Hause. Seine Symptome mit Fieber und Husten verbesserten sich nach der Hospitalisierung, was auf eine Allergie hindeutet.
- Er arbeitet in der Indoor-Pilzzucht, die ein bekanntes berufliches Risiko für eine exogen-allergische Alveolitis (EAA) darstellt.
- Die Erkrankung ist mit einer lymphozytären Alveolitis verbunden, die durch eine erhöhte Lymphozytenfraktion im BAL nachgewiesen wird – ein typisches Merkmal der EAA.
- Ein positives Sputum für säurefeste Stäbchen würde auf Tuberkulose hinweisen.
- Ein erhöhter Serum-IgA-Wert ist kein typischer Befund.
- FEV1% ≤ 60% ist typisch für obstruktive Lungenerkrankungen wie COPD oder Asthma.
- Diffuser alveolärer Schaden (DAD) tritt bei akutem Lungenversagen (ARDS) oder schweren Lungenschäden auf.
118D65
Ein 8-jähriges Mädchen wurde von ihrem Vater wegen eines Ausschlags im Gesicht und am Rumpf gebracht. Sie hatte gestern leichtes Fieber und heute trat der Ausschlag im Gesicht und am Rumpf auf was zu dieser Konsultation führte. Ihre Körpertemperatur beträgt 37,7°C. Die Hautbefunde im Gesicht sind auf dem Bild zu sehen. Ihr Allgemeinzustand ist gut und eine Rötung des Pharynx wird festgestellt. Ein Schnelltest auf Gruppe-A-Streptokokken war positiv.
Welche Komplikation sollte bei dieser Patientin überwacht werden?
a. Koronaraneurysma
b. Interstitielle Pneumonie
c. Thrombozytopenie
d. Akute Glomerulonephritis
e. Subakute sklerosierende Panenzephalitis

Die richtige Antwort ist d. Akute Glomerulonephritis.
- Dieses 8-jährige Mädchen zeigt einen Hautausschlag, eine Rötung des Rachens und einen positiven Schnelltest für Gruppe-A-Streptokokken (GAS), was auf Scharlach hinweist, der durch eine Streptokokkeninfektion verursacht wird.
- Eine potenzielle Komplikation einer GAS-Infektion ist die akute poststreptokokken-Glomerulonephritis (APSGN).
- APSGN tritt typischerweise 1–2 Wochen nach einer Streptokokken-Racheninfektion oder einem Scharlach auf und wird durch die Ablagerung von Immunkomplexen in den Glomeruli verursacht.
- Symptome umfassen Hämaturie (cola-farbener Urin), Proteinurie, Ödeme und Bluthochdruck.
118D66
Ein 9-jähriger Junge wurde mit dem Krankenwagen aufgrund von Bauchschmerzen eingeliefert. Vor zwei Tagen begann Erbrechen, das allmählich häufiger wurde und von intermittierenden Bauchschmerzen
begleitet war. Die Vitalzeichen zeigten eine Körpertemperatur von 36,8°C, eine Herzfrequenz von 120 Schlägen pro Minute (regelmäßig), einen Blutdruck von 116/66 mmHg und eine Atemfrequenz von 24
Atemzügen pro Minute. Die SpO₂ betrug 98 % unter Raumluft. Bei der Untersuchung war der Bauch leicht gebläht, weich und die Darmgeräusche waren vermindert. Eine Masse war im rechten
Flankenbereich tastbar, und Druckempfindlichkeit wurde im rechten Oberbauch festgestellt. Der Ultraschall des Abdomens zeigte ein Zielscheibenzeichen in der mittleren Bauchregion. Eine
nicht-invasive Luftreposition wurde erfolgreich durchgeführt. Eine anschließende 99mTcO₄⁻-Szintigraphie ist dargestellt.
Was ist die Diagnose?
a. Morbus Crohn
b. Meckel-Divertikel
c. Malignes Lymphom
d. Darmdrehungsanomalie
e. Kolonpolypose

Die richtige Antwort ist b. Meckel-Divertikel.
- Intermittierende Bauchschmerzen und Erbrechen treten häufig bei Komplikationen eines Meckel-Divertikels auf, wie z. B. bei einer Invagination, die durch das "Target-Sign" im Ultraschall angedeutet wurde.
- Die Reposition der Invagination mittels Luft-Enema deutet auf einen führenden Punkt hin, der in diesem Fall höchstwahrscheinlich das Meckel-Divertikel ist.
- Technetium-99m-Pertechnetat-Szintigrafie weist ektopes Magenschleimhautgewebe nach, das häufig in einem Meckel-Divertikel vorkommt. Der Scan zeigt eine abnormale Aufnahme, die das Vorhandensein von ektoper Magenschleimhaut bestätigt.
- Der Morbus Crohn zeigt typischerweise chronische Symptome wie Durchfall, Gewichtsverlust und Bauchschmerzen, nicht jedoch akute Invagination oder einen positiven Technetium-Scan.
- Das Maligne Lymphom ist bei Kindern selten und würde mit systemischen Symptomen wie Fieber, Gewichtsverlust oder Lymphadenopathie auftreten, aber nicht mit einem Target-Sign oder einem positiven Technetium-Scan.
- Die Malrotation verursacht typischerweise einen Volvulus oder galliges Erbrechen, steht jedoch nicht im Zusammenhang mit einem Technetium-Scan.
- Die Kolonpolypose äußert sich durch rektale Blutungen oder multiple Polypen, die bei einer Koloskopie sichtbar wären, aber nicht durch eine Invagination oder Technetium-Scan-Befunde.
118D67
Ein 47-jähriger Mann wurde in die Klinik überwiesen, nachdem bei einer Gesundheitsuntersuchung eine Vergrößerung der Sehnervenpapillenvertiefung (Papillenexkavation) in beiden Augen festgestellt
wurde. Er hat keine subjektiven Symptome. Die korrigierte Sehschärfe beträgt auf beiden Augen 1,0, und der Augeninnendruck liegt bei 20 mmHg im rechten Auge und 18 mmHg im linken Auge.
Welche Untersuchungen sollten zuerst durchgeführt werden? Wählen Sie zwei aus.
a. Gonioskopie
b. Farbsehtest
c. Gesichtsfelduntersuchung
d. Hess-Schilling-Test (Rot-Grün-Test)
e. Elektroretinogramm (ERG)
Die richtigen Antworten sind a. Gonioskopie und c. Gesichtsfelduntersuchung.
- Bei diesem Patienten wurde bei einer Gesundheitsuntersuchung eine beidseitige Vergrößerung der Sehnervenpapillenvertiefung festgestellt, was den Verdacht auf ein Glaukom nahelegt, auch wenn er keine subjektiven Symptome und eine normale korrigierte Sehschärfe hat. Der leicht erhöhte Augeninnendruck im rechten Auge (20 mmHg) unterstützt ebenfalls diesen Verdacht.
-
Eine Gonioskopie ist entscheidend, um festzustellen, ob der Patient ein Offenwinkelglaukom oder ein Winkelblockglaukom hat.
-
Eine Gesichtsfelduntersuchung kann funktionelle Defizite im Sehvermögen feststellen, auch wenn der Patient keine Symptome bemerkt, und ist entscheidend, um das Ausmaß der Schädigung durch das Glaukom zu beurteilen.
- Der Farbsehtest ist nützlich bei bestimmten Netzhaut- oder Sehnervenerkrankungen.
- Der Hess-Test beurteilt die Augenmotilität und Ausrichtung.
- Das Elektroretinogramm bewertet die Funktion der Netzhaut.
118D68
Eine 60-jährige Frau wurde in der Klinik vorstellig, nachdem bei einer Gesundheitsuntersuchung ein Tumor der rechten Nebenniere in einer abdominalen Ultraschalluntersuchung festgestellt wurde.
Sie befindet sich seit drei Jahren wegen Hypertonie und Diabetes in Behandlung in einer nahegelegenen Klinik, wobei die Medikation schrittweise erhöht wurde. Sie ist 163 cm groß und wiegt 64 kg.
Ihre Körpertemperatur beträgt 36,2 °C, ihre Pulsfrequenz 60/min (regelmäßig) und ihr Blutdruck 156/90 mmHg. Die Atemfrequenz beträgt 14/min und die Sauerstoffsättigung (SpO₂) liegt bei 98 %
(Raumluft). Sie zeigt weder ein Vollmondgesicht, zentrale Adipositas noch Striae an Abdomen oder Oberschenkeln. An beiden Unterschenkeln wird ein eindrückbares Ödem festgestellt.
Blutchemische Untersuchungen ergeben: Nüchternglukose 148 mg/dL, HbA1c 7,4 % (Referenzbereich: 4,9–6,0), Natrium 138 mEq/L, Kalium 3,7 mEq/L, Chlorid 102 mEq/L,
adrenokortikotropes Hormon (ACTH) 6,2 pg/mL (Referenzbereich: ≤60) und Cortisol 14,0 μg/dL (Referenzbereich: 5,2–12,6). Eine koronale CT-Aufnahme des Abdomens wird gezeigt.
Welche Tests sind zur Beurteilung des Nebennierentumors bei dieser Patientin nützlich? Wählen Sie zwei aus.
a. CRH-Stimulationstest
b. Insulintoleranztest
c. Dexamethason-Suppressionstest
d. Nebennierenszintigraphie
e. 75-g-oraler Glukosetoleranztest

Die richtigen Antworten sind c. Dexamethason-Suppressionstest und d. Nebennierenszintigraphie.
- Der niedrig dosierte Dexamethason-Suppressionstest überprüft, ob die Cortisolsekretion durch die Gabe von exogenen Steroiden angemessen unterdrückt wird. Bei dieser Patientin bestehen Hinweise auf eine Hyperkortisolismus, einschließlich eines erhöhten Nüchternblutzuckers, Bluthochdrucks und eines nicht supprimierten Cortisolspiegels bei gleichzeitig niedrigem ACTH-Wert. Diese Befunde legen den Verdacht nahe, dass der Tumor autonom Cortisol produziert (Cushing-Syndrom).
- Die Nebennierenszintigraphie ist hilfreich, um festzustellen, ob der Tumor hormonproduzierend (funktionell) oder nicht-funktionell ist. Diese bildgebende Untersuchung kann die funktionelle Aktivität der Nebennierenläsion bewerten und zwischen gutartigen und bösartigen Ursachen oder zwischen einseitiger und beidseitiger Hormonproduktion unterscheiden, was die weitere Behandlung unterstützt.
- Der CRH-Stimulationstest wird verwendet, um zwischen einer hypophysären Cushing-Krankheit und einer ektopen ACTH-Produktion zu unterscheiden, jedoch nicht bei Nebennierentumoren.
- Der Insulintoleranztest dient der Beurteilung der Hypophysen- oder Hypothalamusfunktion, beispielsweise bei Hypopituitarismus.
- Der orale Glukosetoleranztest wird zur Beurteilung des Glukosestoffwechsels und der Insulinresistenz verwendet, hauptsächlich zur Diagnose von Diabetes oder Prädiabetes.
118D69
Ein 62-jähriger Mann stellt sich mit Herzklopfen und Atemnot vor. Bei einer früheren Gesundheitsuntersuchung wurde ein Herzgeräusch festgestellt, das jedoch aufgrund fehlender
Symptome nicht weiter abgeklärt wurde. Vor drei Monaten begann er, Herzklopfen zu verspüren, mit allmählich länger werdenden Episoden. Beim Abtasten seines Pulses bemerkte er einen
unregelmäßigen Rhythmus. In der letzten Woche klagte er über nächtliche Atemnot, die zu Schlaflosigkeit führte, und seit drei Tagen hat er auch Belastungsdyspnoe. Vor zwei Tagen
dauerte eine Herzklopfenepisode etwa eine Stunde an.
Die körperliche Untersuchung ergab eine Größe von 168 cm, ein Gewicht von 67 kg, eine Körpertemperatur von 36,0°C, eine Pulsfrequenz von 68 Schlägen/Minute (regelmäßig), einen
Blutdruck von 120/68 mmHg, eine Atemfrequenz von 14/min und eine Sauerstoffsättigung von 97 % (Raumluft). Es wurden keine Auffälligkeiten an der Lid- oder Bulbarkonjunktiva
festgestellt. Bei der kardialen Untersuchung war ein holosystolisches Geräusch, Grad 3/6, mit maximaler Intensität an der Herzspitze zu hören. Die Atemgeräusche waren unauffällig, und
es bestand kein Unterschenkelödem.
Die Laborwerte zeigten: rote Blutkörperchen 4,11 Millionen, Hämoglobin 13,7 g/dL, Hämatokrit 42 %, weiße Blutkörperchen 7.600, Thrombozyten 240.000.
Biochemische Werte: Gesamtprotein 6,9 g/dL, AST 30 U/L, ALT 22 U/L, LD 201 U/L (Referenz 124–222), Harnstoffstickstoff 18 mg/dL, Kreatinin 0,9 mg/dL, Na 136 mEq/L, K
3,7 mEq/L, Cl 110 mEq/L, TSH 0,2 μU/mL (Referenz 0,2–4,0), FT4 1,0 ng/dL (Referenz 0,8–2,2), Brain-Natriuretic-Peptide (BNP) 408 pg/mL (Referenz ≤18,4), und CRP 0,1 mg/dL.
Ein Elektrokardiogramm (EKG) außerhalb der Episode, eine Thorax-Röntgenaufnahme, eine parasternale Echokardiografie in der langen Achse und eine apikal-vierkammerige Echokardiografie wurden bereitgestellt.
Welche Erkrankungen sind bei diesem Patienten wahrscheinlich? Wählen Sie zwei aus.
a. Pneumonie
b. Anämie
c. Herzinsuffizienz
d. Vorhofflimmern
e. Hyperthyreose




Die richtigen Antworten sind c. Herzinsuffizienz und d. Vorhofflimmern.
- Der Patient zeigt Symptome wie Belastungsdyspnoe und Orthopnoe (Atemnot im Liegen). Der BNP-Wert (408 pg/mL) ist deutlich erhöht, was auf eine myokardiale Belastung und ein Volumenüberangebot hinweist, die mit einer Herzinsuffizienz übereinstimmen.
- Der Patient beschreibt das Wahrnehmen eines unregelmäßigen Pulses während Episoden von Herzklopfen, was typisch für Vorhofflimmern ist.
- Es gibt keine Hinweise auf Fieber, produktiven Husten oder Infektionszeichen im Röntgenbild der Brust, daher ist eine Pneumonie unwahrscheinlich.
- Der Hämoglobinwert ist normal (13,7 g/dL), daher liegt keine Anämie vor.
- Der TSH-Wert liegt am unteren Ende des Normbereichs (0,2 μU/mL), aber das FT4 ist normal, was eine Hyperthyreose ausschließt.
118D70
Ein 35-jähriger Mann stellt sich mit ungewolltem Gewichtsverlust als Hauptbeschwerde vor. Bei der Gesundheitsuntersuchung im letzten Jahr wurden keine Auffälligkeiten festgestellt. Vor zehn Tagen hatte er Fieber und Halsschmerzen, gefolgt von Durst und vermehrtem Harndrang. Er klagt über Übelkeit und eine verminderte Nahrungsaufnahme. In der letzten Woche hat er 5 kg an Gewicht verloren. Er ist wach und orientiert. Seine Körpergröße beträgt 173 cm, das Gewicht 61 kg, die Körpertemperatur 36,8 °C, der Puls 96/min und regelmäßig, der Blutdruck 108/80 mmHg, die Atemfrequenz 20/min, und die Sauerstoffsättigung liegt bei 98 % (Raumluft). An den palpebralen und bulbären Konjunktiven wurden keine Auffälligkeiten festgestellt.
Welche zwei Urintestparameter sollten zuerst überprüft werden?
a. Glukose
b. Blut im Urin
c. Protein
d. Ketonkörper
e. Urobilinogen
Die richtigen Antworten sind a. Glukose und d. Ketonkörper.
- Der Patient zeigt Symptome wie verstärkter Durst, häufiges Wasserlassen und ungewollter Gewichtsverlust, die klassische Anzeichen für Diabetes mellitus sind.
- Das Testen von Glukose im Urin kann schnell zeigen, ob eine Hyperglykämie mit Glukosurie vorliegt, was ein Hauptmerkmal von Diabetes ist.
- Der Nachweis von Ketonkörpern im Urin würde eine Diagnose von Ketose oder einer diabetischen Ketoazidose (DKA) unterstützen, beides Zustände, die eine sofortige Behandlung erfordern.
- Blut im Urin ist nützlich zur Diagnose von Harnwegsinfektionen oder Glomerulonephritis.
- Proteinurie ist ein Hinweis auf Nierenschäden oder Erkrankungen wie ein nephrotisches Syndrom.
- Ein erhöhter Urobilinogenwert ist mit Leberfunktionsstörungen oder Hämolyse verbunden.
118D71
Ein 72-jähriger Mann stellte sich mit Beschwerden über Husten und Appetitlosigkeit vor. Vor etwa einem Monat traten ein anhaltender Husten und Appetitlosigkeit auf, die sich nicht besserten, woraufhin er die Klinik aufsuchte. Innerhalb des letzten Monats hat er 3 Kilogramm an Gewicht verloren. Er ist wach und orientiert. Seine Körpergröße beträgt 168 cm, sein Gewicht 62 kg. Seine Körpertemperatur beträgt 37,2 °C. Die Pulsfrequenz liegt bei 92 Schlägen pro Minute und ist regelmäßig. Der Blutdruck beträgt 126/82 mmHg. Die Atemfrequenz beträgt 16 Atemzüge pro Minute. SpO₂ beträgt 94 % unter Raumluftbedingungen. Es gibt keine Hautauffälligkeiten. Die Herztöne sind unauffällig. Bei der Lungenauskultation sind beidseits basale feine Rasselgeräusche am Ende der Inspiration zu hören. Der Bauch ist flach und weich, ohne Druckschmerz; Leber und Milz sind nicht tastbar. Es gibt keine Ödeme an den unteren Extremitäten. Die Urinuntersuchung zeigt: Protein 2+, Glukose 1+, Ketonkörper negativ, okkultes Blut 3+. Die Blutuntersuchung zeigt: Erythrozyten 4,33 Millionen, Hämoglobin 12,9 g/dL, Hämatokrit 41 %, Retikulozyten 1,2 %, Leukozyten 14.400 (neutrophile Granulozyten 78 %, eosinophile Granulozyten 1 %, Monozyten 8 %, Lymphozyten 13 %), Thrombozyten 330.000. Die Blutbiochemie zeigt: Gesamteiweiß 6,8 g/dL, Albumin 2,8 g/dL, Gesamtbilirubin 0,6 mg/dL, direktes Bilirubin 0,2 mg/dL, AST 28 U/L, ALT 16 U/L, LD 247 U/L (Normalwert 124–222), ALP 111 U/L (Normalwert 38–113), CK 32 U/L (Normalwert 59–248), Harnstoffstickstoff 36 mg/dL, Kreatinin 1,3 mg/dL, Blutzucker 138 mg/dL, HbA1c 6,3 % (Normalwert 4,9–6,0). Immunologische Serologie: CRP 11 mg/dL, β-D-Glucan 2,2 pg/mL (Normalwert ≤10), Rheumafaktor 46 IU/mL (Normalwert ≤15), ANA negativ, MPO-ANCA 122 U/mL (Normalwert <3,5), PR3-ANCA negativ. Der abdominelle Ultraschall zeigt keine Auffälligkeiten der Nieren oder der Harnwege. Die Thorax-CT-Bilder sind unten gezeigt.
Welche Zustände könnten sich bei diesem Patienten entwickeln? Wählen Sie zwei aus.
a. Myokarditis
b. Alveoläre Hämorrhagie
c. Retroperitoneale Fibrose
d. Autoimmunhepatitis
e. Rapid progressive Glomerulonephritis

Die richtigen Antworten sind b. Alveoläre Hämorrhagie und e. Rapid progrediente Glomerulonephritis.
- Der erhöhte MPO-ANCA (Myeloperoxidase-Antikörper) unterstützt die Diagnose einer ANCA-assoziierten Vaskulitis, die sowohl pulmonale als auch renale Manifestationen verursachen kann.
118D72
Eine 75-jährige Frau (4 Schwangerschaften, 3 Geburten) kam ins Krankenhaus, um die Ergebnisse ihrer routinemäßigen postoperativen Untersuchung zu erfahren. Vor drei Jahren wurde bei ihr ein Zervixkarzinom im Stadium IB diagnostiziert, woraufhin eine radikale Hysterektomie und eine bilaterale Salpingo-Oophorektomie durchgeführt wurden. Sie hat keine Symptome. Sie wird wegen Hypertonie und Dyslipidämie behandelt. Ihre kognitiven Funktionen sind normal, und sie ist im Alltag selbstständig. Abgesehen von einer Operationsnarbe am Bauch wurden bei der körperlichen Untersuchung, den Urinuntersuchungen, den Blutuntersuchungen und den biochemischen Untersuchungen keine Auffälligkeiten festgestellt. Eine kontrastverstärkte CT des Abdomens und des Beckens zeigte multiple Lymphknotenmetastasen im Beckenbereich. Auf Wunsch von ihr und ihrer Familie wurde eine externe Beckenbestrahlung ambulant eingeleitet.
Welche möglichen frühzeitigen Nebenwirkungen könnten nach Beginn der Strahlentherapie auftreten? Wählen Sie zwei.
a. Übelkeit
b. Hämaturie
c. Durchfall
d. Darmverschluss
e. Sakroiliitis
Die richtigen Antworten sind a. Übelkeit und c. Durchfall.
- Die Strahlentherapie, insbesondere im Beckenbereich, kann den Magen-Darm-Trakt reizen, was zu Übelkeit führt.
- Durchfall ist eine weitere typische frühe Nebenwirkung der Beckenbestrahlung. Die Strahlung kann die Schleimhaut des Darms, insbesondere des Dickdarms, schädigen, was zu einer erhöhten Stuhlfrequenz und wässrigem Stuhl führt.
118D73
Ein 52-jähriger Mann stellte sich in der Klinik mit Schmerzen in beiden Fußsohlen vor. Vor fünf Jahren wurde bei ihm ein Diabetes Typ 2 diagnostiziert, jedoch unbehandelt belassen. Seit drei Monaten nimmt er auf Verschreibung einer lokalen Klinik ein Sulfonylharnstoffpräparat ein. Vor einem Monat begann er, nadelstichartige Schmerzen in den Fußsohlen beim Einschlafen zu verspüren, was seinen Schlaf beeinträchtigt. Er arbeitet als Büroangestellter. Er hat keine Rauchgeschichte und trinkt gelegentlich Alkohol. Es besteht keine Vorgeschichte mit chemischer Exposition. Der Patient ist wach und orientiert. Seine Körpergröße beträgt 176 cm, sein Gewicht 56 kg, die Körpertemperatur 36,3 °C, der Puls 82 Schläge pro Minute und regelmäßig, der Blutdruck 128/78 mmHg, die Atemfrequenz 18 Atemzüge pro Minute und SpO₂ 96 % unter Raumluft. Herz- und Atemgeräusche sind unauffällig. Der Bauch ist flach und weich, Leber und Milz sind nicht tastbar. Urinbefunde: Protein (-), Glukose 1+, Ketonkörper (-). Blutbiochemie: Gesamteiweiß 7,5 g/dL, Albumin 3,9 g/dL, Harnstoffstickstoff 12 mg/dL, Kreatinin 0,6 mg/dL, nüchterner Blutzucker 162 mg/dL, HbA1c 7,8 % (Normalbereich 4,9–6,0).
Welche Befunde sind bei diesem Patienten am wahrscheinlichsten? Wählen Sie zwei.
a. Beidseitige Schwäche der Griffkraft
b. Beidseitige Atrophie des Musculus gastrocnemius
c. Beidseitige verminderte Vibrationsempfindung in den unteren Extremitäten
d. Beidseitiges Fehlen des Achillessehnenreflexes
e. Beidseitiges Fehlen des Bizepssehnenreflexes
Die richtigen Antworten sind c. Beidseitige verminderte Vibrationsempfindung in den unteren Extremitäten und d. Beidseitiges Fehlen des Achillessehnenreflexes.
- Die periphere Neuropathie, insbesondere in den unteren Extremitäten, ist eine häufige Komplikation eines langjährigen Diabetes. Sie führt oft zu einer verminderten Vibrationsempfindung und zum Verlust tiefer Sehnenreflexe. Der Achillessehnenreflex ist typischerweise der erste, der bei einer diabetischen Neuropathie ausfällt.
118D74
Eine 72-jährige Frau stellte sich mit Schmerzen im rechten Knie vor, die seit 3 Monaten bestehen. Sie verspürt keine Schmerzen in Ruhe, jedoch erhebliche Schmerzen beim Beginn des Gehens oder beim Treppensteigen. Die körperliche Untersuchung zeigt eine leichte Schwellung im rechten Kniegelenk, jedoch ohne Überwärmung oder Rötung. Druckschmerz wird an der medialen Seite des rechten Knies festgestellt. Ein Röntgenbild des Knies wird gezeigt.
Welche der folgenden Maßnahmen sind für eine konservative Behandlung geeignet? Wählen Sie drei aus.
a. Bewegungstherapie
b. Beratung zur Gewichtsreduktion
c. Gipsimmobilisation
d. Anfertigung eines orthopädischen Hilfsmittels
e. Einnahme von Glukokortikoiden
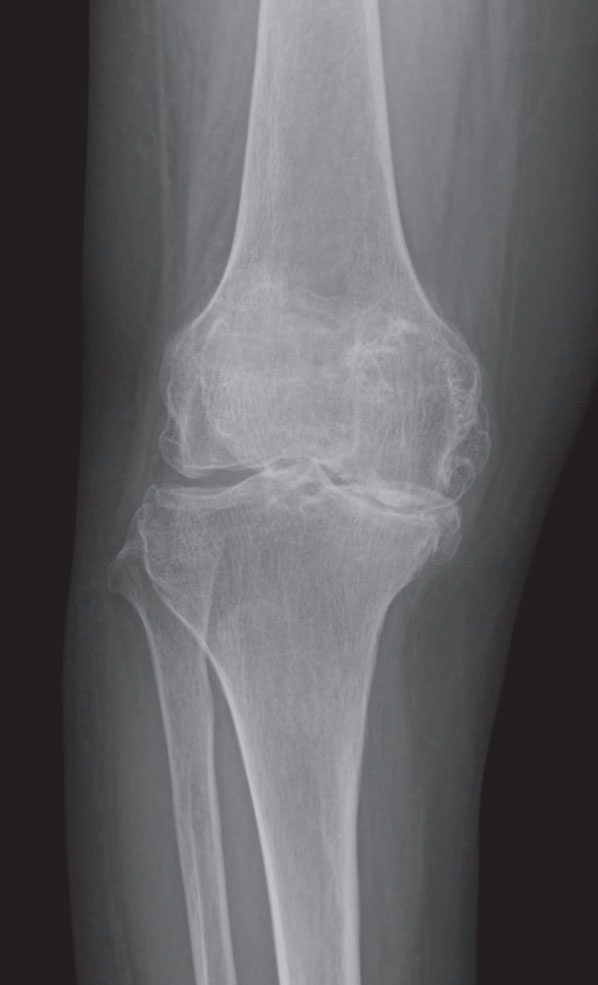
Die richtigen Antworten sind a. Bewegungstherapie, b. Beratung zur Gewichtsreduktion und d. Anfertigung eines orthopädischen Hilfsmittels.
- Diese Patientin leidet wahrscheinlich an Kniearthrose, wie durch die Röntgenbefunde, die chronischen Knieschmerzen und die Bewegungsabhängigkeit der Beschwerden (z. B. Gehen oder Treppensteigen) nahegelegt wird.
- Regelmäßige körperliche Aktivität kann die Beweglichkeit des Gelenks verbessern, die Muskulatur um das Knie stärken und Schmerzen reduzieren. Besonders geeignet sind gelenkschonende Übungen wie Schwimmen oder Radfahren.
- Da die Patientin übergewichtig ist (BMI > 29), kann eine Gewichtsreduktion die Belastung des Kniegelenks verringern, was die Symptome erheblich verbessert und das Fortschreiten der Erkrankung verlangsamt.
- Das Tragen von Bandagen, Orthesen oder die Verwendung eines Gehhilfsmittels kann das Gewicht umverteilen und den Druck auf die mediale Seite des Knies reduzieren, wo Schmerzen und Druckempfindlichkeit festgestellt wurden.
- Die Gipsimmobilisation ist bei der Behandlung von Arthrose nicht angebracht, da sie die Gelenkbewegung einschränkt und zu Steifheit und Muskelatrophie führen kann.
- Die Einnahme von Glukokortikoiden ist nicht für die langfristige Behandlung geeignet, da sie systemische Nebenwirkungen hat und bei chronischer Arthrose nur bei schweren Entzündungen eingesetzt wird.
118D75
Ein männlicher Säugling, 1 Stunde nach der Geburt, geboren in der 37. Schwangerschaftswoche mit einem Gewicht von 4.000 g, wurde aufgrund von Makrosomie auf einen Blutzuckerwert von 25 mg/dL getestet. Es wurde beschlossen, eine intravenöse Verabreichung einer 10%igen Glukoselösung über eine periphere Vene zu starten. Die Glukoseinfusionsrate beträgt 4 mg/kg/Minute.
Berechnen Sie die stündliche Infusionsrate der 10%igen Glukoselösung. Falls ein Dezimalwert erhalten wird, runden Sie auf die zweite Dezimalstelle.
Die richtige Antwort ist 9.6 mL/Stunde.
-
Schritt 1: Berechnung der benötigten Glukosemenge pro Minute
4 mg/kg/min×4 kg=16 mg/min -
Schritt 2: Umrechnung in das Volumen der 10%igen Glukoselösung pro Minute
Die Konzentration der 10%igen Glukoselösung beträgt 100 mg/mL. Daher:
16 mg/min / 100 mg/mL=0.16 mL/min -
Schritt 3: Umrechnung in die stündliche Infusionsrate
Da eine Stunde 60 Minuten hat:
0.16 mL/min×60 min=9.6 mL/Stunde